
Eine Reise durch die Physiologie - Wie der Körper des Menschen funktioniert
EKG und Untersuchung der Herzfunktion
 über das EKG s. auch dort
über das EKG s. auch dort
Diese
Übung besteht aus drei Teilen:
A:
Standard-Extremitätenableitungen
B:
Extremitätenableitungen nach Cabrera
Konstruktion einer Vektorschleife
C:
Brustwandableitungen nach Wilson
Projektionen elektrischer Felder auf die Brustwand eines
gesunden Menschen während der frühen Phasen des QRS-Komplexes
(a-d)
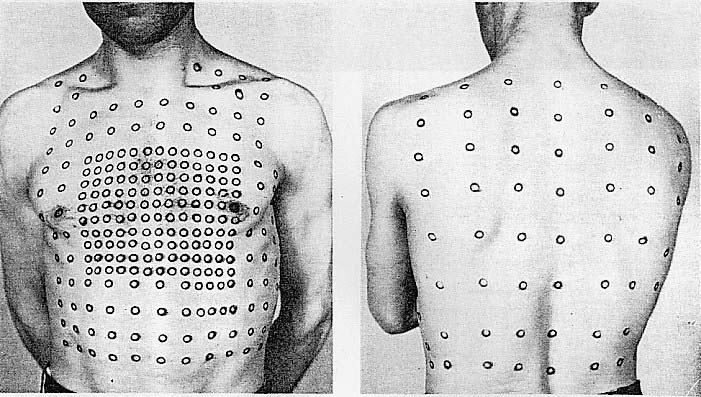
Verwendetes Ableitungs-array
Aufgabe
A
Standard-Extremitätenableitungen, 10 mm/mV; 50 mm/s
Einthoven-Ableitungen
(bipolar):
-
I (Potenzialvergleich
rechtes-linkes Handgelenk, Winkellage 0 Grad) ,
-
II (rechtes Handgelenk
- linkes Fußgelenk, Winkellage +60 Grad),
-
III (linkes Handgelenk
- linkes Fußgelenk, Winkellage +120 Grad)
Goldberger-Ableitungen
('pseudo-unipolar'):
-
aVR (rechtes Handgelenk
- Zusammenschluß der beiden anderen Extremitätenelektroden,
Winkellage -150 Grad),
-
aVL (linkes Handgelenk
- Zusammenschluß der beiden anderen Extremitätenelektroden,
Winkellage -30 Grad),
-
aVF (linkes Fußgelenk
- Zusammenschluß der beiden anderen Extremitätenelektroden,
Winkellage +90 Grad)
A1)
Bestimmung der Herzfrequenz und des Lagetyps des Hauptvektors (Herzachse)
| Mittlerer RR-Abstand
______ Sekunden (auf 2 Stellen) |
| Mittlere Herzfrequenz
______ / Minute (runden! z.B. 60, 65, oder 70/min) |
Lagetyp
(Einstellung der elektrischen Herzachse): ___________-typ
(weil
stärkste Amplitude in Ableitung ______, zweitstärkste in Ableitung______) |
Sie ermitteln den Abstand der zwei voneinander am weitesten
entfernten R-Zacken (in mm), dividieren durch 50 (Papiervorschub 50 mm/s!),
und dividieren weiter durch die Zahl der dazwischenliegenden Herzzyklen
(Ergebnis: mittlerer RR-Abstand in Sekunden).
Dann rechnen Sie in die entsprechende Herzfrequenz
(heart rate; 1/Minute) um, indem Sie die Zahl 60 durch den mittleren RR-Abstand
dividieren.
 Bestimmung des Lagetyps (Richtung der elektrischen
Herzachse - meistens nach links unten gerichtet). Die normale Lage ist
zwischen 0 und 90° zu erwarten (Horizontaltyp und Rechtstyp sind Grenzfälle):
Bestimmung des Lagetyps (Richtung der elektrischen
Herzachse - meistens nach links unten gerichtet). Die normale Lage ist
zwischen 0 und 90° zu erwarten (Horizontaltyp und Rechtstyp sind Grenzfälle):
 -30
bis 0°: Horizontaltyp (Linkstyp) - Einthoven-Schema: größte R-Zacke in I; Goldberger:
größte R-Zacke in aVL
-30
bis 0°: Horizontaltyp (Linkstyp) - Einthoven-Schema: größte R-Zacke in I; Goldberger:
größte R-Zacke in aVL
 0-30°: Linkstyp (Semihorizontaltyp) - Einthoven:
größte R-Zacke in I; Goldberger: größte (negative)
Zacke in aVR
0-30°: Linkstyp (Semihorizontaltyp) - Einthoven:
größte R-Zacke in I; Goldberger: größte (negative)
Zacke in aVR
 30-60°: Indifferenztyp (Normaltyp, Mitteltyp,
Zwischentyp) - Einthoven: größte R-Zacke in II; Goldberger:
größte (negative) Zacke in aVR
30-60°: Indifferenztyp (Normaltyp, Mitteltyp,
Zwischentyp) - Einthoven: größte R-Zacke in II; Goldberger:
größte (negative) Zacke in aVR
 60-90°: Steiltyp (Semivertikaltyp) -
Einthoven: größte R-Zacke in II; Goldberger: größte
R-Zacke in aVF
60-90°: Steiltyp (Semivertikaltyp) -
Einthoven: größte R-Zacke in II; Goldberger: größte
R-Zacke in aVF
 90-120°: Rechtstyp - Einthoven:
größte R-Zacke in III; Goldberger: größte R-Zacke
in aVF
90-120°: Rechtstyp - Einthoven:
größte R-Zacke in III; Goldberger: größte R-Zacke
in aVF
Praxis: Bei situs inversus ist eine 'Rechts-Abweichung'
(zwischen 90 und 180°) zu erwarten (über 120 Grad: 'überdrehter
Rechtstyp).
Betrachtet
man die EKG-Kurven in einem Ableiteschema (Einthoven oder Goldberger),
sieht man nach,
-
in welcher Ableitung die größte, und
-
in welcher die zweitgrößte Amplitude (=Entfernung
von der Isopotentiallinie) des QRS-Komplexes zu finden ist.
Der Sektor des Lagetyps liegt derjenigen Ableitung am
nächsten, welche die größte Amplitude der Kammeranfangsschwankung
zeigt. Also:
Größte Amplitude in Einthoven I
(0°) ... Linkstyp (zwischen -30 und +30°)
-
bei Horizontaltyp großer Ausschlag in aVL
(liegt bei -30°)
-
bei Semihorizontaltyp großer (negativer)
Ausschlag in aVR (liegt bei -150°)
Größte Amplitude in Einthoven II (+60°)
... Indifferenztyp (zwischen +30° und +60°) oder Steiltyp (zwischen
+60° und +90°)
-
bei Indifferenztyp (auch Normal-, Zwischen-,
Mitteltyp) großer (negativer) Ausschlag in aVR (liegt bei minus 150°)
-
bei Steiltyp großer Ausschlag in aVF (liegt
bei 90°)
Größte Amplitude in Einthoven III
(+120°) ... Rechtstyp (zwischen 90° und 120°) (oder
überdrehter Rechtstyp)
Erklärungen
zur Herzfrequenz
Die Ruhe-Herzfrequenz liegt meist zwischen 60
und 80 Schlägen pro Minute (Normokardie). Werte unter 60
gelten als Bradykardie (50-60; 'leicht bradykard'), Werte über
80 als Tachykardie (80-100: 'leicht tachykard'). bradys (gr) = langsam,
tachys (gr) = schnell.
-
Bradykardie ist physiologisch im Schlaf, bei Meditation,
oder bei Hochtrainierten im Ruhezustand ('Sportlerherz' - hoher Vagustonus)
-
Tachykardie ist physiologisch bei psychischer Erregung
und/oder körperlicher Anstrengung (proportional zum Sauerstoffverbrauch)
Chronotropie: Einflüsse auf die Herzfrequenz
werden als chronotrop bezeichnet (chronos (gr) = Zeit):
-
positiv chronotrop, wenn sie die Herzfrequenz steigern
(z.B. Sympathikuswirkung),
-
negativ chronotrop, wenn sie diese senken (z.B. Parasympathikuswirkung).
Erklärungen
zur elektrischen Herzachse
Entsprechend den drei Vorgängen
-
Erregungsausbreitung (Depolarisation) in den Vorhöfen
(P-Welle),
-
Erregungsausbreitung (Depolarisation) in den Kammern
(QRS-Komplex), und
-
Erregungsrückgang (Repolarisation) in den Kammern
(T-Welle)
gibt es drei Vektorschleifen (P, QRS, T). Der Hauptvektor
einer Vektorschleife (s. Übungsteil B)
ist deren intensivster Momentan-(Summen-)vektor. Jede Vektorschleife (P,
QRS, T) ist durch ihren Hauptvektor gekennzeichnet, er dominiert die räumliche
Projektion des dazugehörigen Vorgangs.
So gibt es für die Kammeranfangsschwankung (=QRS)
eine ventrikuläre „Hauptstoßrichtung“ der Erregungsausbreitung.
Die Projektion des QRS-Hauptvektors in die Frontalebene ergibt
den Lagetyp der elektrischen Herzachse; seine Richtung stimmt
normalerweise recht gut mit der anatomischen Herzachse überein.
Anatomische Variabilität des Lagetyps:
-
Breiter Brustkorb ('pyknischer Konstitutionstyp'): Herzachse
eher nach links ausgerichtet
-
Schmaler Brustkorb ('asthenischer Konstitutionstyp'):
Herzachse eher nach unten ausgerichtet
Physiologische Variabilität des Lagetyps:
-
Liegende Position, tiefe Ausatmung, Zwerchfellhochstand:
Herzachse eher nach links ausgerichtet
-
Sitzende oder stehende Position, tiefe Einatmung: Herzachse
eher nach unten ausgerichtet
A2) Messen
und Bewerten der Amplitude von P, QRS, T
Die Messung erfolgt aus der Ableitung mit dem jeweils
höchsten Amplitudenbetrag (die P-, QRS-, T-Hauptvektoren können
sich in verschiedene Ableitungen maximal projizieren).1 cm entspricht 1
mV.
Bitte merken - Normwerte (Extremitätenableitungen):
-
P-Welle nicht über 0,25
mV (sonst Verdacht auf Vorhofhypertrophie)
-
QRS-Komplex (Gesamtamplitude) mindestens
0,6 mV (sonst 'Niedervoltage')
-
T-Welle zwischen 1/6 und 2/3
von QRS (höher: Verdacht auf Kyperkaliämie)

A3) Messen
und Bewerten der PQ-Zeit und QT-Zeit
PQ-Zeit
(Dauer des Vorhofteils, Überleitungszeit, PR-interval)
Definition: Zeit von Beginn P-Welle bis Beginn
Kammeranfangsschwankung (Beginn Q- oder R-Zacke), wegen bester Darstellung
zu bestimmen aus der Gesamtheit aller EKG-Kurven (frühester P-Beginn
bis frühester QRS-Beginn).
Dromotropie (=Herzqualität, die sich
auf die Leitungsgeschwindigkeit bezieht - dromos = Lauf; vgl. Autodrom)
-
ein positiv dromotroper Einfluß beschleunigt
die Erregungsausbreitung von Vorhof auf Kammern, d.h. er verkürzt
die PQ-Zeit (z.B. Sympathikusaktivität)
-
ein negativ dromotroper Einfluß verzögert
die Erregungsausbreitung von Vorhof auf Kammern, d.h. er verlängert
die PQ-Zeit (z.B. Parasympathikus).
 Da
die autonomen Nerven auch chronotrop wirken, erwartet man bei höherer
Herzfrequenz kürzere PQ-Zeiten, bei niedrigerer Herzfrequenz längere
PQ-Zeiten.
Da
die autonomen Nerven auch chronotrop wirken, erwartet man bei höherer
Herzfrequenz kürzere PQ-Zeiten, bei niedrigerer Herzfrequenz längere
PQ-Zeiten.
Faustregel: Bei Normokardie soll die PQ-Zeit
zwischen 0,12 und 0,20 Sekunden liegen. (Bei ausgeprägter Tachykardie
verwendet man Nomogramme, z.B. soll der Betrag bei einer Herzfrequenz von
ca. 200/min zwischen 0,08 und 0,11 Sekunden liegen)
Bewertung:
PQ-Zeit verkürzt
Bei Präexzitationssyndromen: Zu rasche
Überleitung von Aktionspotentialen aus dem Vorhof- in den Kammerbereich.
Mögliche Ursachen: AV-Rhythmusstörungen (Schrittmacher nicht
im Sinusknoten), WPW-Syndrom, LGL-Syndrom:
-
WPW-[Wolff-Parkinson-White]-Syndrom:
Eine irreguläre Leitungsbahn ('Kent-Bündel') verbindet Vorhöfe
und Kammern (zusätzlich zum His-Bündel). Sie leitet schneller
als der AV-Knoten, die Depolarisationswelle erreicht den Ventrikel früher
als normal (verkürztes PQ-Intervall), der abnorm aktivierte Kammerbereich
wird langsam depolarisiert (Delta-Welle zu Beginn der Kammeranfangsschwankung,
verbreiterter QRS-Komplex), die über den AV-Knoten eintreffende Erregungswelle
depolarisiert den übrigen Ventrikelmuskel dann mit normaler Geschwindigkeit.
Eventuell Linkstyp, wenn Kent-Bündel rechts liegt. Genetische Komponente.
Oft symptomlos, aber es können sich Rhythmusstörungen entwickeln.
-
LGL-[Lown-Ganong-Levine]-Syndrom:
Eine zusätzliche Leitungsbahn ('James-Bündel') als akzessorischer
"Seitenzweig" des His-Bündels erreicht den Ventrikel nicht direkt.
Verkürztes PQ ohne Verbreiterung von QRS; relativ harmlose, manchmal
familiär gehäufte Anomalie, es kann aber wie beim WPW-Syndrom
zu paroxysmalen Tachykardien (=anfallsartigem Herzrasen; gr. paroxysmos
= Anfall, Krampf) kommen.
PQ-Zeit
verlängert
Bei Verlangsamung (partieller AV-Block verschiedener
Ausprägung: 1.-3. Grad) oder Sperre der Überleitung von Vorhöfen
auf Ventrikel (totaler AV-Block mit Desynchronisierung der Vorhof- und
Kammerfunktion).
Eine Verlängerung des PQ-Intervalls
ist ein recht häufiger Befund. Wenn die Verzögerung von Herzschlag
zu Herzschlag konstant bleibt (und auf jede P-Welle ein QRS-Komplex folgt),
liegt ein AV-Block ersten Grades vor. An sich harmlos, sollte dieser
Befund zu sorgfältiger Anamnese und ggf. weiteren Untersuchungen veranlassen,
da viele Ursachen in Frage kommen (ischämische Herzerkrankung, Hypokaliämie,
Borreliose, Medikamente).
Ist die PQ-Zeit unterschiedlich lang
bzw. nicht meßbar, liegt ein AV-Block 2. oder 3. Grades vor,
und therapeutische Maßnahmen sind erforderlich.
QT-Zeit
(Dauer des Kammerteils):
Definition: Zeit von Beginn Kammeranfangsschwankung
(Beginn Q- oder R-Zacke) bis Ende des Kammer-Endteils (Ende der T-Welle),
zu bestimmen aus der Gesamtheit der EKG's (frühester QRS-Beginn bis
spätestes T-Ende).
Bei Vorhandensein einer U-Welle
(Entstehung unklar; zu starke - "prominente" - U-Welle kann Kalziumstoffwechselstörung
oder Hyperthyreose bedeuten) wird evt. irrtümlich das Ende dieser
Welle als Ende der T-Welle genommen und die QT-Dauer überschätzt.
Tip: Ableitung aVL nachsehen, hier sind U-Wellen weniger ausgeprägt.
Auch für die QT-Zeit (QT-Intervall) gilt: Der
Normbereich ist frequenzabhängig. Im Normokardiebereich etwa
zwischen 0,30 und 0,45 Sekunden liegend, verkürzt sich die physiologische
Spanne bei Tachykardie über 150/min auf unter 0,3 Sekunden. Bei einer
Herzfrequenz von 60/min werden 0,35-0,43 Sekunden als Normbereich für
das QT-Intervall angesehen.
In der Praxis wird die Frequenzabhängigkeit
dadurch berücksichtigt, daß nach der sog. Bazett-Formel (H.C.
Bazett, 1920) das aktuelle QT-Intervall (QT) durch die Wurzel des RR-Intervalls
(RR, in Sekunden) dividiert wird. Daraus ergibt sich das sog. korrigierte
QT-Intervall QTc :
QTc = QT / Wurzel RR
Das QT-Intervall wird nach dieser Formel auf den hypothetischen
Wert bei 60 Schlägen pro Minute Herzfrequenz korrigiert und sollte
zwischen 0,35 und 0,43 Sekunden betragen.
Bewertung:
QT-Zeit verkürzt
z.B. bei erhöhter Konzentration freier Kalziumionen
im Blut (Hyperkalzämie). Weist meistens auf Erkrankungen der
Nebenschilddrüse (erhöhtes Parathormon) oder Vitamin-D-Überdosierung
hin.
QT-Zeit verlängert
z.B. bei erniedrigter Konzentration freier Kalziumionen
im Blut (Hypokalzämie). Hinweis auf Kalziumverlust (anhaltende
Durchfälle, schweres Erbrechen, Niereninsuffizienz), Ausfall der Nebenschilddrüse
(parathyreoprive Tetanie) u.a.
 Praxis: Bei Hypokalzämie auf Krampfneigung
(Tetanie) achten! Lebensgefahr!!
Praxis: Bei Hypokalzämie auf Krampfneigung
(Tetanie) achten! Lebensgefahr!!
A4)
Kurzbefund des EKG
Stichwortartige Beschreibung des
EKG
Durchführung:
-
Prüfen Sie auf Rhythmik und Vorhofteil.
Ist der Sinusknoten der Schrittmacher? (Hinweis: eine respiratorische
Arrhythmie ist physiologisch und bei Herzgesunden, insbesondere körperlich
Trainierten z.T. sehr deutlich ausgeprägt. Sie läßt sich
durch Betonung der Atmung - Atem anhalten! - besonders gut darstellen)
-
Geben Sie den Frequenzbereich der Herztätigkeit
an. Normokardie?
-
Geben Sie den Lagetyp der elektrischen Herzachse
an.
-
Achten Sie auf die Amplituden, die Sie ausgemessen
haben (im Normbereich?).
-
Achten Sie auf die Zeiten, die Sie ausgemessen
haben (im Normbereich?).
-
Stellen Sie fest, ob Extrasystolen (VES = ventrikuläre
E.s.) oder andere Auffälligkeiten vorliegen.
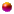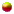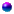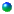 Kurz,
prägnant, professionell.Beispiel: „Sinusrhythmus, leicht
tachykard, Steiltyp, Amplituden im Bereich der Norm, AV-Block 1. Grades,
korrigiertes QT-Intervall im Bereich der Norm, keine VES nachweisbar.“
Kurz,
prägnant, professionell.Beispiel: „Sinusrhythmus, leicht
tachykard, Steiltyp, Amplituden im Bereich der Norm, AV-Block 1. Grades,
korrigiertes QT-Intervall im Bereich der Norm, keine VES nachweisbar.“
Aufgabe B
Standard-Extremitätenableitungen,
100 mm/s; Reihenfolge: aVL, I, -aVR, II, aVF, III (Schema nach Cabrera;
Winkellagen von -30° bis +120° in 30-Intervallen; aVR „umgedreht“)
EKG-Ableitungen sind eindimensionale Projektionen
der Potentialänderungen an bestimmten Stellen der Körperoberfläche.
Aus mehreren EKG-Ableitungen lassen sich Vektoren konstruieren mit
dem Vorteil der räumlichen Darstellung. Man kann sich
vorstellen, daß Vektoren in der entsprechenden Ebene Schatten in
die EKG-Ableitungen werfen, deren zeitlicher Ablauf dann wiederum das EKG
ergibt.
Die vektorielle Darstellung und das EKG sind ineinander
überführbar.
Die Verbindung mehrerer Vektoren (unterschiedlicher
Zeitpunkte eines Vorgangs) ergibt eine Vektorschleife (je eine für
P, QRS und T). Die Gestalt der Vektorschleife läßt die Lage
der elektrische Herzachse unmittelbar erkennen
Konstruktion einer Vektorschleife
Während des Ablaufs der Depolarisation der Kammern
(QRS-Komplex im EKG) kann zu jedem beliebigen Zeitpunkt aus den Abweichungen
von der Isopotentiallinie im EKG ein entsprechender Vektor (bei
Extremitätenableitungen in der Frontalebene) konstruiert werden.
Tut man dies für mehrere Zeitpunkte, resultieren
mehrere Vektoren, und die Verbindung derer Spitzen ergeben eine QRS-Vektorschleife.
Durchführung:
-
Wo sind die interessanteren Muster / höheren Ausschläge?
Wählen Sie Goldberger (Spur 1,3,5) oder Einthoven (Spur
2,4,6). Zur Konstruktion eines Vektors genügen zwei Ableitungen, die
dritte dient der Kontrolle (Konstruktionslinien sollten sich in einem Punkt
treffen).
-
Zeichnen Sie die Isopotentiallinien (=geradlinige
Verbindung der elektrischen Herzpause vor und nach der Herzaktion).
-
Wählen und markieren Sie Zeitpunkte, die
interessante Vektoren enthalten. Bitte verwenden Sie den vorgedruckten
Millimeter-Raster des Registrierpapiers - die Linien liegen jeweils
0,01 Sekunden auseinander (ziehen Sie keine "eigenen" Zeitlinien,
das verringert die Präzision). Numerieren Sie die Zeitpunkte mit "1",
"2", "3". (3 Zeitpunkte reichen im Allgemeinen zur Konstruktion einer sinnvollen
Vektorschleife.)
-
Bestimmen Sie die Schnittpunkte der EKG-Kurven
mit den von Ihnen gewählten Zeitmarken und deren Abstand zur Isopotentiallinie.
Notieren Sie die Beträge.
-
Übertragen Sie die Beträge in das Dreieckschema
entsprechend der Winkellage der Ableitungen. Alle Beträge werden vom
Nullpunkt (Mitte des Dreieckschemas) aufgetragen.
-
Ziehen Sie rechtwinklige Konstruktionslinien
- diese sollten sich in einem Punkt
treffen. Dies ist die Spitze des entsprechenden Vektors.
-
Konstruieren Sie die anderen Vektoren (Zeitpunkte) entsprechend.
-
Übertragen Sie die Vektorspitzen (die konstruierten
Punkte) in ein leeres Dreieckschema und verbinden Sie diese in der
zeitlichen Reihenfolge zur Vektorschleife. Die Schleife beginnt
und endet im Nullpunkt.
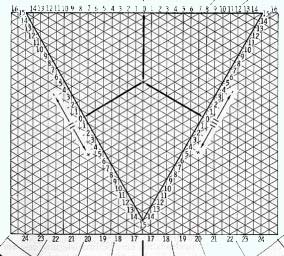
Solche Vektorschleifen können
von EKG-Computern sowohl für die Frontal- als auch andere Körperebenen
rekonstruiert werden, vorausgesetzt, das Gerät ist für Spezialableitungen
(z.B. „korrigierte orthogonale“Ableitungen nach Frank) ausgestattet.
Die Wilson-Ableitungen sind für
eine direkte Umsetzung in Vektorkardiogramme nicht geeignet.
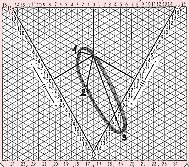
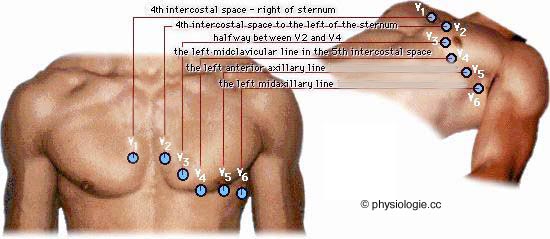
Aufgabe C
Brustwandableitungen, 100 mm/s - Reihenfolge:
V1, V2,
V3, V4,
V5, V6
V1 .. 4. Interkostalraum rechts, Schnitt mit Parasternallinie
V2 .. 4. Interkostalraum lnks, Schnitt mit Parasternallinie
V3 .. Mitte zwischen V2 und V4
V4 .. 5. Interkostalraum links, Schnitt mit Medioklavikularlinie
V5 .. selbe horizontale Höhe wie V4, Schnitt mit vorderer Axillarlinie
V6 .. selbe horizontale Höhe wie V4, Schnitt mit mittlerer Axillarlinie

Formanalyse
 P-Welle:
P-Welle:
-
In V1 evt. negativ oder biphasisch
-
Erhöht? (Verdacht auf Hypertrophie des rechten
Vorhofs)
-
Verbreitert, evt. zweigipflig? (Verdacht auf
Hypertrophie des linken Vorhofs - "P mitrale")
QRS-Komplex:
-
Positive Zacken werden immer mit dem Buchstaben
"R" bezeichnet
-
Ist die erste Zacke negativ, wird sie mit dem Buchstaben
"Q" bezeichnet
-
Negative Zacken nach R werden mit dem Buchstaben
"S" bezeichnet
-
Große Zacken werden mit Großbuchstaben gekennzeichnet,
kleine mit Kleinbuchstaben.
-
In V1 und V2 ist typischerweise rS zu sehen,
ab V3 dominiert zusehends R (s. Abbildung):
T-Welle:
-
In V1 und eventuell (bei jungen Menschen) V2 negativ,
sonst positiv.
-
Bezüglich Amplitude vgl. Abschnitt A.
Zeitanalyse
Als "oberen Umschlagpunkt" (OUP) bezeichnet man
die Spitze der (letzten) positiven Zacke im QRS-Komplex (auch: "Beginn
der endgültigen Negativitätsbewegung"), d.h. meist die Spitze
der R-Zacke (oder R', falls zwei R-Zacken erkennbar sind).
Bestimmen Sie die zeitlichen Entfernung des „oberen
Umschlagpunktes“ in V6-V1: Diese Zeitdifferenz sollte nicht mehr als 32
ms betragen (hier: 3,2 mm).
Praxis: Erhöhte Werte (>32 ms) weisen
auf pathologische Veränderungen wie Schenkelblock oder Rechtsherzhypertrophie
hin.

<Abbildung: Bestimmung der
systolischen Zeitintervalle:

Pulskurve von Halsschlagader (
Carotis-Sphygmogramm)

Herzschall (Phonokardiogramm - PKG, Mitte)

EKG (unten)
 über das EKG s. auch dort
über das EKG s. auch dort über das EKG s. auch dort
über das EKG s. auch dort




 Bestimmung des Lagetyps (Richtung der elektrischen
Herzachse - meistens nach links unten gerichtet). Die normale Lage ist
zwischen 0 und 90° zu erwarten (Horizontaltyp und Rechtstyp sind Grenzfälle):
Bestimmung des Lagetyps (Richtung der elektrischen
Herzachse - meistens nach links unten gerichtet). Die normale Lage ist
zwischen 0 und 90° zu erwarten (Horizontaltyp und Rechtstyp sind Grenzfälle): -30
bis 0°: Horizontaltyp (Linkstyp) - Einthoven-Schema: größte R-Zacke in I; Goldberger:
größte R-Zacke in aVL
-30
bis 0°: Horizontaltyp (Linkstyp) - Einthoven-Schema: größte R-Zacke in I; Goldberger:
größte R-Zacke in aVL 0-30°: Linkstyp (Semihorizontaltyp) - Einthoven:
größte R-Zacke in I; Goldberger: größte (negative)
Zacke in aVR
0-30°: Linkstyp (Semihorizontaltyp) - Einthoven:
größte R-Zacke in I; Goldberger: größte (negative)
Zacke in aVR 30-60°: Indifferenztyp (Normaltyp, Mitteltyp,
Zwischentyp) - Einthoven: größte R-Zacke in II; Goldberger:
größte (negative) Zacke in aVR
30-60°: Indifferenztyp (Normaltyp, Mitteltyp,
Zwischentyp) - Einthoven: größte R-Zacke in II; Goldberger:
größte (negative) Zacke in aVR 60-90°: Steiltyp (Semivertikaltyp) -
Einthoven: größte R-Zacke in II; Goldberger: größte
R-Zacke in aVF
60-90°: Steiltyp (Semivertikaltyp) -
Einthoven: größte R-Zacke in II; Goldberger: größte
R-Zacke in aVF 90-120°: Rechtstyp - Einthoven:
größte R-Zacke in III; Goldberger: größte R-Zacke
in aVF
90-120°: Rechtstyp - Einthoven:
größte R-Zacke in III; Goldberger: größte R-Zacke
in aVF
Praxis: Bei Hypokalzämie auf Krampfneigung (Tetanie) achten! Lebensgefahr!!


 P-Welle:
P-Welle: <Abbildung: Bestimmung der systolischen Zeitintervalle:
<Abbildung: Bestimmung der systolischen Zeitintervalle: Pulskurve von Halsschlagader (Carotis-Sphygmogramm)
Pulskurve von Halsschlagader (Carotis-Sphygmogramm) Herzschall (Phonokardiogramm - PKG, Mitte)
Herzschall (Phonokardiogramm - PKG, Mitte) EKG (unten)
EKG (unten)