Physiologie lernen - den Organismus verstehen

Wie funktioniert der menschliche Körper?

V.  Physiologie
des Herzens
Physiologie
des Herzens  VII.
VII.
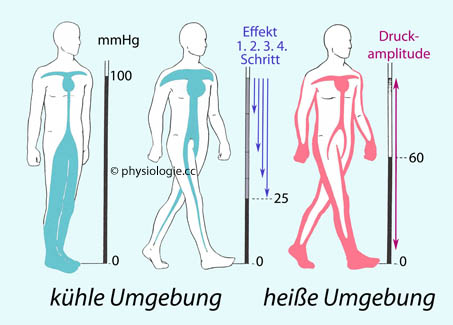 Außer als Pumpe wirkt das Herz auch als Messorgan
(Dehnungsrezeptoren in Vorhöfen und Ventrikeln) und Hormonproduzent
(atriale natriuretische Peptide). Es schlägt autonom, steht aber unter dem Einfluss
humoraler (z.B. Adrenalin) und autonom-nervöser Steuerung. Der
Herzmuskel gehört zu den intensiv energieverbrauchenden Geweben, er beansprucht (mit <0,5% des Körpergewichts) ~10% des gesamten
Sauerstoffbedarfs des Organismus.
Außer als Pumpe wirkt das Herz auch als Messorgan
(Dehnungsrezeptoren in Vorhöfen und Ventrikeln) und Hormonproduzent
(atriale natriuretische Peptide). Es schlägt autonom, steht aber unter dem Einfluss
humoraler (z.B. Adrenalin) und autonom-nervöser Steuerung. Der
Herzmuskel gehört zu den intensiv energieverbrauchenden Geweben, er beansprucht (mit <0,5% des Körpergewichts) ~10% des gesamten
Sauerstoffbedarfs des Organismus.
 Zellen des Arbeitsmyokards haben (sofern sie intakt sind) ein stabiles Ruhepotential, Zellen des Erregungsbildungs- und Reizleitungssystems können spontan Aktionspotentiale erzeugen (Autorhythmie). Dazu ist ihre Zellmembran mit speziellen Ionenkanälen ausgestattet, z.B.
ermöglichen HCN-Kanäle spontane
Depolarisation und Entladung. Im Sinusknoten des Vorhofs entstehen Aktionspotentiale, die über den gesamten Herzmuskel
geleitet werden und diesen aktivieren: Kardiomyozyten sind mit ihren
Nachbarzellen über gap junctions leitend verbunden (funktionelles Synzytium).
Die "Eigenfrequenz" des unbeeinflussten Sinusknotens liegt bei
≈100/min; die typische Ruhefrequenz von ≈60/min entsteht durch ein
Überwiegen
parasympathischer Aktivität ("Vagustonus"), Tachykardie (>100/min)
bei hohem Sympathikuseinfluss.
Zellen des Arbeitsmyokards haben (sofern sie intakt sind) ein stabiles Ruhepotential, Zellen des Erregungsbildungs- und Reizleitungssystems können spontan Aktionspotentiale erzeugen (Autorhythmie). Dazu ist ihre Zellmembran mit speziellen Ionenkanälen ausgestattet, z.B.
ermöglichen HCN-Kanäle spontane
Depolarisation und Entladung. Im Sinusknoten des Vorhofs entstehen Aktionspotentiale, die über den gesamten Herzmuskel
geleitet werden und diesen aktivieren: Kardiomyozyten sind mit ihren
Nachbarzellen über gap junctions leitend verbunden (funktionelles Synzytium).
Die "Eigenfrequenz" des unbeeinflussten Sinusknotens liegt bei
≈100/min; die typische Ruhefrequenz von ≈60/min entsteht durch ein
Überwiegen
parasympathischer Aktivität ("Vagustonus"), Tachykardie (>100/min)
bei hohem Sympathikuseinfluss.
 Die elektrischen Vorgänge am Herzen erzeugen Potentialschwankungen im ganzen Körper. Von der Körperoberfläche abgeleitet, entstehen Elektrokardiogramme
(EKG). Ein typisches EKG zeigt eine P-Welle als Ausdruck der Erregungsausbreitung in den Vorhöfen; einen QRS-Komplex als Zeichen der Erregungsausbreitung in den Ventrikeln; und eine T-Welle infolge der Wiederaufladung des Ventrikelmyokards.
Die elektrischen Vorgänge am Herzen erzeugen Potentialschwankungen im ganzen Körper. Von der Körperoberfläche abgeleitet, entstehen Elektrokardiogramme
(EKG). Ein typisches EKG zeigt eine P-Welle als Ausdruck der Erregungsausbreitung in den Vorhöfen; einen QRS-Komplex als Zeichen der Erregungsausbreitung in den Ventrikeln; und eine T-Welle infolge der Wiederaufladung des Ventrikelmyokards.
 Das rechte Herz nimmt Blut aus der Körperperipherie auf (Hohlvenen) und
pumpt es in die Lunge (Lungenschlagader), das linke nimmt Blut aus der Lunge auf (Pulmonalvenen) und es pumpt es in die Körperperipherie (Aorta). Das Volumenangebot an der Einstromseite wird als Vorlast (preload), der dynamische Widerstand an der Ausstromseite als Nachlast (afterload)
bezeichnet. Vor- und Nachlast stehen im Gleichgewicht, bei
Entgleisung der Herzfunktion können abnorme Druckwerte auftreten
(z.B. bei Herzinsuffizienz: Rückstau → Anstieg des venösen Drucks).
Das rechte Herz nimmt Blut aus der Körperperipherie auf (Hohlvenen) und
pumpt es in die Lunge (Lungenschlagader), das linke nimmt Blut aus der Lunge auf (Pulmonalvenen) und es pumpt es in die Körperperipherie (Aorta). Das Volumenangebot an der Einstromseite wird als Vorlast (preload), der dynamische Widerstand an der Ausstromseite als Nachlast (afterload)
bezeichnet. Vor- und Nachlast stehen im Gleichgewicht, bei
Entgleisung der Herzfunktion können abnorme Druckwerte auftreten
(z.B. bei Herzinsuffizienz: Rückstau → Anstieg des venösen Drucks).
 Die mechanische Herztätigkeit wird in Systole (Kontraktion) und Diastole
(Erschlaffung) unterteilt. Zwischen Vorhöfen (Atrien) und Kammern
(Ventrikeln) liegen Atrioventrikular- (AV)- Klappen, und zwischen
Ventrikeln und Ausstromgefäßen die Aorten- bzw. Pulmonalklappe. Bei
Durchlauf eines Pumpzyklus folgen aufeinander die (1) Anspannungs-, (2)
Austreibungs-, (3) Entspannungs- und (4) Füllungsphase. Während (1) und
(3) sind alle Klappen geschlossen, die Blutmenge im Ventrikel bleibt
gleich (isovolumetrische Phasen); (4) hat eine frühe Phase, in
der die offene AV-Klappe vorhofwärts über eine Blutsäule gleitet
("Ventilebenenmechanismus"); und eine späte, in der sich die Vorhöfe
kontrahieren (was zu ≤20% zur Ventrikelfüllung beiträgt). Der Venenpuls hat eine entsprechend mehrphasige Form.
Die mechanische Herztätigkeit wird in Systole (Kontraktion) und Diastole
(Erschlaffung) unterteilt. Zwischen Vorhöfen (Atrien) und Kammern
(Ventrikeln) liegen Atrioventrikular- (AV)- Klappen, und zwischen
Ventrikeln und Ausstromgefäßen die Aorten- bzw. Pulmonalklappe. Bei
Durchlauf eines Pumpzyklus folgen aufeinander die (1) Anspannungs-, (2)
Austreibungs-, (3) Entspannungs- und (4) Füllungsphase. Während (1) und
(3) sind alle Klappen geschlossen, die Blutmenge im Ventrikel bleibt
gleich (isovolumetrische Phasen); (4) hat eine frühe Phase, in
der die offene AV-Klappe vorhofwärts über eine Blutsäule gleitet
("Ventilebenenmechanismus"); und eine späte, in der sich die Vorhöfe
kontrahieren (was zu ≤20% zur Ventrikelfüllung beiträgt). Der Venenpuls hat eine entsprechend mehrphasige Form.
 Kriterien wie Schlagkraft (Inotropie), Herzfrequenz (Chronotropie), Reizleitung (Dromotropie), Erregbarkeit (Bathmotropie) und Erschlaffung (Lusitropie) erlauben Rückschlüsse auf die Herzfunktion und werden unter dem Begriff Herzqualitäten
zusammengefasst. Sympathische Impulse haben "positive" (fördernde),
parasympathische "negative" (dämpfende) Wirkung auf die Herzqualitäten.
Liegt die Herzfrequenz unter 60/min, spricht man von Bradykardie, liegt sie über 100/min, von Tachykardie.
Kriterien wie Schlagkraft (Inotropie), Herzfrequenz (Chronotropie), Reizleitung (Dromotropie), Erregbarkeit (Bathmotropie) und Erschlaffung (Lusitropie) erlauben Rückschlüsse auf die Herzfunktion und werden unter dem Begriff Herzqualitäten
zusammengefasst. Sympathische Impulse haben "positive" (fördernde),
parasympathische "negative" (dämpfende) Wirkung auf die Herzqualitäten.
Liegt die Herzfrequenz unter 60/min, spricht man von Bradykardie, liegt sie über 100/min, von Tachykardie.
 Die Funktion des Herzens einerseits und des gesamten Kreislaufs andererseits
(Hämodynamik) müssen aufeinander abgestimmt sein. Der Frank-Starling-Mechanismus passt die systolische Pumpleistung an das
diastolische Volumenangebot an; zusätzliche Reflexe berücksichtigen die
Systembelastung an verschiedenen Stellen. Längerfristige
Regulationen ermöglichen adaptive Anpassungen, z.B. bei sportlicher Belastung ("Sportlerherz") oder im
wachsenden Organismus.
Die Funktion des Herzens einerseits und des gesamten Kreislaufs andererseits
(Hämodynamik) müssen aufeinander abgestimmt sein. Der Frank-Starling-Mechanismus passt die systolische Pumpleistung an das
diastolische Volumenangebot an; zusätzliche Reflexe berücksichtigen die
Systembelastung an verschiedenen Stellen. Längerfristige
Regulationen ermöglichen adaptive Anpassungen, z.B. bei sportlicher Belastung ("Sportlerherz") oder im
wachsenden Organismus.
 Die Durchblutung des Herzmuskels erfolgt über Koronargefäße,
funktionelle Endarterien, deren Verschluss nicht ausreichend
durch Versorgung durch Nachbargefäße wettgemacht werden kann (Herzinfarkt).
Solche Durchblutungsstörungen wirken sich u.a. auf das EKG-Bild aus,
und die geschädigten Herzmuskelzellen geben Enzyme ins Blut ab, deren
(erhöhte) Konzentration dann als "Marker" für das Infarktgeschehen
dienen kann.
Die Durchblutung des Herzmuskels erfolgt über Koronargefäße,
funktionelle Endarterien, deren Verschluss nicht ausreichend
durch Versorgung durch Nachbargefäße wettgemacht werden kann (Herzinfarkt).
Solche Durchblutungsstörungen wirken sich u.a. auf das EKG-Bild aus,
und die geschädigten Herzmuskelzellen geben Enzyme ins Blut ab, deren
(erhöhte) Konzentration dann als "Marker" für das Infarktgeschehen
dienen kann.
© H. Hinghofer-Szalkay


 Physiologie
des Herzens
Physiologie
des Herzens  VII.
VII.

 Physiologie
des Herzens
Physiologie
des Herzens  VII.
VII. Außer als Pumpe wirkt das Herz auch als Messorgan
(Dehnungsrezeptoren in Vorhöfen und Ventrikeln) und Hormonproduzent
(atriale natriuretische Peptide). Es schlägt autonom, steht aber unter dem Einfluss
humoraler (z.B. Adrenalin) und autonom-nervöser Steuerung. Der
Herzmuskel gehört zu den intensiv energieverbrauchenden Geweben, er beansprucht (mit <0,5% des Körpergewichts) ~10% des gesamten
Sauerstoffbedarfs des Organismus.
Außer als Pumpe wirkt das Herz auch als Messorgan
(Dehnungsrezeptoren in Vorhöfen und Ventrikeln) und Hormonproduzent
(atriale natriuretische Peptide). Es schlägt autonom, steht aber unter dem Einfluss
humoraler (z.B. Adrenalin) und autonom-nervöser Steuerung. Der
Herzmuskel gehört zu den intensiv energieverbrauchenden Geweben, er beansprucht (mit <0,5% des Körpergewichts) ~10% des gesamten
Sauerstoffbedarfs des Organismus.





