

Eine Reise durch die Physiologie - Wie der Körper des Menschen funktioniert

Physiologie des Herzens
Dynamik des Herzzeitvolumens
© H. Hinghofer-Szalkay



 Kollaps: labefacere = zum Schwanken bringen (labes = Sturz, Fall)
Kollaps: labefacere = zum Schwanken bringen (labes = Sturz, Fall)| Das Herz kann nicht mehr Blut "ausgeben" (arteriell), als es empfängt (venöser Rückstrom): Das Herzzeitvolumen (cardiac output) ist - außer von der Muskelkraft des Myokards (Inotropie) an sich - von venöser Vorlast (preload) und arterieller Nachlast (afterload) abhängig. Das Herz ist eine "angebotsorientierte Pumpe". Im Ruhezustand beträgt das Herzminutenvolumen rund 75 ml/min/kg Körpergewicht, bei körperlicher Ausbelastung kann es bis auf ca. 300 ml/min/kg ansteigen - bei hochtrainierten Menschen noch mehr. Das ist durch den stark erhöhten Durchblutungsbedarf aktiver Skelettmuskulatur bedingt. Die Förderleistung des Herzens ergibt sich aus der Summe der Durchblutungen der einzelnen Teilkreisläufe. Deren Bedarf summiert sich also zum benötigten Herzzeitvolumen auf, das "Durchblutungsbudget" ist ausgeglichen (venöses Angebot = arterielle Nachfrage). Nimmt man beispielsweise an einem Aufguss in der Sauna teil, steigt die Hautdurchblutung auf ~5 l/min, und das Herzminutenvolumen muss sich verdoppeln, um die anderen Organe weiter adäquat mit Blut zu versorgen. Allerdings kann Blut in gut dehnbaren Venen (Haut, Eingeweide) zwischengespeichert werden - wenn sie stärker mit Blut befüllt werden als vorher (steigende arterielle Perfusion). Das kann zu Problemen führen, insbesondere in aufrechter Körperhaltung und in warmer Umgebung: Bis zu 10% des gesamten Blutvolumens können in den Venengeflechten der Beine zusätzlich zu liegen kommen. Dieses Blut entzieht sich dem Rückstrom zum Herzen, die kardiale Vorlast nimmt ab, die Förderleistung des Herzens ist eingeschränkt, der arterielle Blutdruck gefährdet. Das sollte durch allgemeine Einsparungen im Bereich der arteriellen Durchblutung (erhöhter Sympathikustonus) verhindert werden - und kann andernorts Probleme verursachen. So kann es bei kritisch reduzierter Hirndurchblutung (~-50%) zu Bewusstlosigkeit kommen (Synkope), der Tonus der Haltemuskulatur lässt nach und die Person verliert die Kontrolle über die Muskulatur (orthostatischer Kollaps). Die liegende Position hat wiederum den Vorteil minimierter hydrostatischer Kreislaufbelastung (Fehlen der Orthostase), sodass sich venöser Rückstrom und arterieller Druck rasch erholen und kollabierte Personen meist rasch wieder zu Bewusstsein kommen. |
 Orthostatische Einflüsse
Orthostatische Einflüsse  Körperliche Belastung
Körperliche Belastung  Wärmebelastung
Wärmebelastung  Steuerung der Herzleistung
Steuerung der Herzleistung cardiac index
cardiac index
 Core messages
Core messages Der Betrag des auf die Hautfläche einer Person bezogenen (normierten) Herzzeitvolumens bezeichnet man als cardiac index (CI). Bei erwachsenen Personen fördert das Herz in Ruhe eine Blutmenge von ~3 l/min pro m2 Hautfläche, bei Neugeborenen um 30-60% mehr (ca. 4-5 l/min/m2).
Der Betrag des auf die Hautfläche einer Person bezogenen (normierten) Herzzeitvolumens bezeichnet man als cardiac index (CI). Bei erwachsenen Personen fördert das Herz in Ruhe eine Blutmenge von ~3 l/min pro m2 Hautfläche, bei Neugeborenen um 30-60% mehr (ca. 4-5 l/min/m2). 
 Abbildung: Orthostatische und Hitzebelastung in Kombination können zu Kreislaufkollaps führen
Abbildung: Orthostatische und Hitzebelastung in Kombination können zu Kreislaufkollaps führen
 Abbildung: Kreislaufschema
Abbildung: Kreislaufschema
 Abbildung), besteht ein dynamisches Gleichgewicht der Faktoren
Blutangebot an das Herz (venöser Rückstrom) und Angebot an die Organe
(arterielle Durchblutung). Dabei kann es zum Konflikt zwischen
Blutbedarf (arterielle Perfusion) und Blutangebot (venöser Rückstrom
zum Herzen) kommen:
Abbildung), besteht ein dynamisches Gleichgewicht der Faktoren
Blutangebot an das Herz (venöser Rückstrom) und Angebot an die Organe
(arterielle Durchblutung). Dabei kann es zum Konflikt zwischen
Blutbedarf (arterielle Perfusion) und Blutangebot (venöser Rückstrom
zum Herzen) kommen:  Lageänderung des Körpers beeinflusst den Zustrom zum Vorhof (Vorlast)
und damit die Blutmenge, die das Herz fördern kann (Herzzeitvolumen).
Grund ist die Änderung der Druckverteilung im Gefäßsystem (Abnahme des Zentralvenendrucks und damit der Füllung des Herzens).
Lageänderung des Körpers beeinflusst den Zustrom zum Vorhof (Vorlast)
und damit die Blutmenge, die das Herz fördern kann (Herzzeitvolumen).
Grund ist die Änderung der Druckverteilung im Gefäßsystem (Abnahme des Zentralvenendrucks und damit der Füllung des Herzens). Beispiel: Eine gesunde ruhende, entspannte Person hat im Liegen ein
Herzminutenvolumen von 7,5 l/min. Kippt man die Person in eine
aufrechte Position (head-up tilt), reduziert sich das Herzminutenvolumen
innerhalb von Sekunden auf 5 l/min, also um -33%.
Beispiel: Eine gesunde ruhende, entspannte Person hat im Liegen ein
Herzminutenvolumen von 7,5 l/min. Kippt man die Person in eine
aufrechte Position (head-up tilt), reduziert sich das Herzminutenvolumen
innerhalb von Sekunden auf 5 l/min, also um -33%. ) nimmt der
Blutnachstrom aus dem Venensystem ab. Der
Lungenkreislauf wirkt als kurzzeitige Füllungsreserve für das linke Herz und
stabilisiert den arteriellen Druck. Bleibt der venöse Rückstrom zum
Herzen erniedrigt, nimmt auch das Minutenvolumen des linken Ventrikels ab (
) nimmt der
Blutnachstrom aus dem Venensystem ab. Der
Lungenkreislauf wirkt als kurzzeitige Füllungsreserve für das linke Herz und
stabilisiert den arteriellen Druck. Bleibt der venöse Rückstrom zum
Herzen erniedrigt, nimmt auch das Minutenvolumen des linken Ventrikels ab ( Abbildung).
Abbildung). 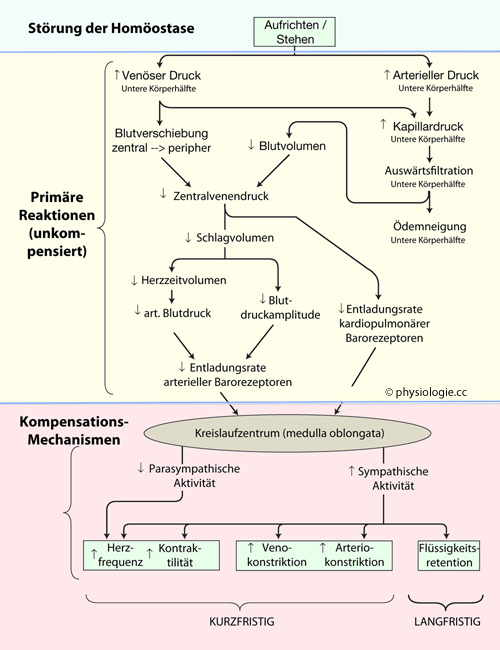
 Abbildung: Anpassung des Kreislaufs an eine Lageänderung (liegend zu aufrecht)
Abbildung: Anpassung des Kreislaufs an eine Lageänderung (liegend zu aufrecht)
 ), der mittlere arterielle Druck steigt sogar meist
etwas an. Bei ungenügender Erhöhung des peripheren Widerstands nimmt
der Blutdruck hingegen ab.
), der mittlere arterielle Druck steigt sogar meist
etwas an. Bei ungenügender Erhöhung des peripheren Widerstands nimmt
der Blutdruck hingegen ab.  Abnahme der Gehirndurchblutung auf etwa die Hälfte des Normalwerts (im Liegen) führt über Bewusstseinseinengung zu Bewusstlosigkeit (Synkope
Abnahme der Gehirndurchblutung auf etwa die Hälfte des Normalwerts (im Liegen) führt über Bewusstseinseinengung zu Bewusstlosigkeit (Synkope  ). Erfolgt dies infolge Orthostase (=aufrechte Körperlage), spricht man von einem orthostatischen
Kollaps.
). Erfolgt dies infolge Orthostase (=aufrechte Körperlage), spricht man von einem orthostatischen
Kollaps.  Dieser beseitigt die hydrostatische Benachteiligung des Hirnkreislaufs und verbessert wieder die zerebrale Perfusion.
Dieser beseitigt die hydrostatische Benachteiligung des Hirnkreislaufs und verbessert wieder die zerebrale Perfusion. Beispiel: Alter 50 Jahre, geschätzte Obergrenze: 200 - 50 = 150 bpm (grobe Näherung)
Beispiel: Alter 50 Jahre, geschätzte Obergrenze: 200 - 50 = 150 bpm (grobe Näherung)| Typische Werte bei einer stehenden untrainierten Person Nach Rerych SK et al, Ann Surg 1978; 187: 449-58 |
||
| körperliche Ruhe |
starke Belastung |
|
| Sauerstoffverbrauch (l/min) |
0,25 |
3,0 |
| Herzzeitvolumen (l/min) |
4,8 |
21,6 |
| Herzfrequenz (bpm) |
60 |
180 |
| Schlagvolumen (ml) |
80 |
120 |
| enddiastolisches Volumen (ml) |
120 |
140 |
| Restvolumen (ml) |
40 |
20 |
| Auswurffraktion (EF) |
0,67 |
0,86 |
| Dauer eines Zyklus (s) |
1,0 |
0,33 |
| Systolendauer (s) |
0,35 |
0,20 |
| Diastolendauer (s) |
0,65 |
0,13 |
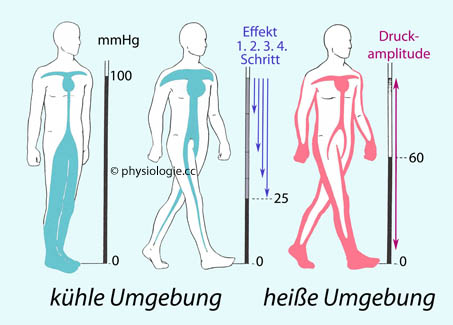
 Abbildung:
Blutverteilung als Funktion der Temperatur beim stehenden / gehenden Menschen
Abbildung:
Blutverteilung als Funktion der Temperatur beim stehenden / gehenden Menschen
 ).
).
 Abbildung: Blutvolumenverteilung in Abhängigkeit von der Umgebungstemperatur
Abbildung: Blutvolumenverteilung in Abhängigkeit von der Umgebungstemperatur
 Füllungsdruck in den Vorhöfen, ein Maß für die Vorlast (preload). Zwischen Kreislaufperipherie und Vorhöfen herrscht ein Druckgefälle, dessen Betrag bestimmt die Intensität des venösen Rückstroms. Venenklappen in den Extremitäten stellen sicher, dass das Blut zentralwärts fließt
Füllungsdruck in den Vorhöfen, ein Maß für die Vorlast (preload). Zwischen Kreislaufperipherie und Vorhöfen herrscht ein Druckgefälle, dessen Betrag bestimmt die Intensität des venösen Rückstroms. Venenklappen in den Extremitäten stellen sicher, dass das Blut zentralwärts fließt Zustand des Herzmuskels (Muskelmasse, Durchblutung der Herzkranzgefäße > Inotropie):
hängt von mehreren Faktoren ab, wie Muskelmasse (Hypertrophie infolge
Mehrbelastung, z.B. bei Hochleistungssportlern, Atrophie bei mangelnder
Spitzenbelastung wie infolge chronischer Bettruhe) und koronare Durchblutung
Zustand des Herzmuskels (Muskelmasse, Durchblutung der Herzkranzgefäße > Inotropie):
hängt von mehreren Faktoren ab, wie Muskelmasse (Hypertrophie infolge
Mehrbelastung, z.B. bei Hochleistungssportlern, Atrophie bei mangelnder
Spitzenbelastung wie infolge chronischer Bettruhe) und koronare Durchblutung Arterielle Drucke (Aorta, Pulmonalis), diese dienen als Maß für die Nachlast (afterload) - hier spielt u.a. die Dehnbarkeit herznaher arterieller Gefäße hinein, die "Windkesselfunktion"
der Aorta fängt Volumenstöße elastisch auf, umgekehrt erschwert z.B.
Aortensklerose dem linken Ventrikel die Auswurfarbeit. Aus
der Perspektive des Herzens stellt sich die Vorlast als "Angebot", die
Inotropie als Pumpvermögen und die Nachlast als das Druckprofil dar,
gegen welches die Pumpe Herz Volumenarbeit leisten muss
Arterielle Drucke (Aorta, Pulmonalis), diese dienen als Maß für die Nachlast (afterload) - hier spielt u.a. die Dehnbarkeit herznaher arterieller Gefäße hinein, die "Windkesselfunktion"
der Aorta fängt Volumenstöße elastisch auf, umgekehrt erschwert z.B.
Aortensklerose dem linken Ventrikel die Auswurfarbeit. Aus
der Perspektive des Herzens stellt sich die Vorlast als "Angebot", die
Inotropie als Pumpvermögen und die Nachlast als das Druckprofil dar,
gegen welches die Pumpe Herz Volumenarbeit leisten muss Einfluss durch das autonome Nervensystem (Abbildungen) und weitere externe Faktoren (Hormonmuster, Temperatur, Pharmaka..). Der (adrenerge - ß1-Rezeptoren) Sympathikus beschleunigt und kräftigt, der (cholinerge - M2-Rezeptoren) Parasympathikus bremst die Herztätigkeit:
Einfluss durch das autonome Nervensystem (Abbildungen) und weitere externe Faktoren (Hormonmuster, Temperatur, Pharmaka..). Der (adrenerge - ß1-Rezeptoren) Sympathikus beschleunigt und kräftigt, der (cholinerge - M2-Rezeptoren) Parasympathikus bremst die Herztätigkeit:
 Abbildung: Einflüsse auf das Herzminutenvolumen
Abbildung: Einflüsse auf das Herzminutenvolumen Der Sympathikus erhöht (direkt über cAMP) am Sinusknoten die Öffnungswahrscheinlichkeit der if-Kanäle (Natriumeinstrom, positiv chronotroper Effekt) sowie (über PKA) der L-Typ Ca++-Kanäle (Calciumeinstrom) und Kv-Kanäle (Repolarisierung), und beschleunigt die Erregungsübertragung über gap junctions (AV-Knoten: positiv dromotroper Effekt). Im Arbeitsmyokard aktiviert er den verzögerten iK-Strom (und verkürzt so die Aktionspotentialdauer), verstärkt den iCa++-Strom aus dem sarkoplasmatischen
Retikulum und intensiviert so die Kontraktion (positiv inotroper Effekt), und er erhöht die Ca++-Aufnahme in das sarkoplasmatische Retikulum (positiv lusitroper Effekt). Auch wird Phospholamban
phosphoryliert (durch die Calmudulin-abhängige Kinase CaMKII), was den
positiv inotropen Effekt verlängert - die Wiederabkopplung des
Phosphats erfordert die Aktivität von Phosphatasen (PP1 und PP2A). Die
involvierten Faktoren (PKA, CaMKII, P1, PP2A) sind in der Zelle als
große regulatorische Proteinkomplexe organisiert, die an Zielproteine
wie den Ryanodinrezeptor angelagert sind.
Der Sympathikus erhöht (direkt über cAMP) am Sinusknoten die Öffnungswahrscheinlichkeit der if-Kanäle (Natriumeinstrom, positiv chronotroper Effekt) sowie (über PKA) der L-Typ Ca++-Kanäle (Calciumeinstrom) und Kv-Kanäle (Repolarisierung), und beschleunigt die Erregungsübertragung über gap junctions (AV-Knoten: positiv dromotroper Effekt). Im Arbeitsmyokard aktiviert er den verzögerten iK-Strom (und verkürzt so die Aktionspotentialdauer), verstärkt den iCa++-Strom aus dem sarkoplasmatischen
Retikulum und intensiviert so die Kontraktion (positiv inotroper Effekt), und er erhöht die Ca++-Aufnahme in das sarkoplasmatische Retikulum (positiv lusitroper Effekt). Auch wird Phospholamban
phosphoryliert (durch die Calmudulin-abhängige Kinase CaMKII), was den
positiv inotropen Effekt verlängert - die Wiederabkopplung des
Phosphats erfordert die Aktivität von Phosphatasen (PP1 und PP2A). Die
involvierten Faktoren (PKA, CaMKII, P1, PP2A) sind in der Zelle als
große regulatorische Proteinkomplexe organisiert, die an Zielproteine
wie den Ryanodinrezeptor angelagert sind.
 Abbildung: Noradrenalinwirkung auf Herzmuskelzelle
Abbildung: Noradrenalinwirkung auf Herzmuskelzelle
 Abbildung). ß-Rezeptor-Antagonisten ("Betablocker") wirken
je nach ihrem Wirkungsmuster auf adrenerge Rezeptoren. Nach ihrem
Engagement werden die Rezeptoren teilweise internalisiert (receptor downregulation).
Abbildung). ß-Rezeptor-Antagonisten ("Betablocker") wirken
je nach ihrem Wirkungsmuster auf adrenerge Rezeptoren. Nach ihrem
Engagement werden die Rezeptoren teilweise internalisiert (receptor downregulation). Der Parasympathikus verstärkt über Wirkung muskarinerger Rezeptoren auf Kalium-(IKACh), Calcium-(ICa++) und If-Ströme das Membranpotential der AV-Knoten-Zellen (negativ chronotroper Effekt), verlangsamt am AV-Knoten die
Überleitung durch Verzögerung der Aufstrichphase "0" (negativ
dromotroper Effekt), und verringert den Calciumeinstrom im Vorhof (negativ inotroper Effekt).
Der Parasympathikus verstärkt über Wirkung muskarinerger Rezeptoren auf Kalium-(IKACh), Calcium-(ICa++) und If-Ströme das Membranpotential der AV-Knoten-Zellen (negativ chronotroper Effekt), verlangsamt am AV-Knoten die
Überleitung durch Verzögerung der Aufstrichphase "0" (negativ
dromotroper Effekt), und verringert den Calciumeinstrom im Vorhof (negativ inotroper Effekt).

 In Ruhe beträgt das Herzzeitvolumen 3 l/min pro m2 Haut (Cardiac index CI). Der CI ist im Schlaf um ~10% reduziert,
steigt bei Aufregung, Stress oder nach einer Mahlzeit um bis zu 30%, bei schwerer
körperlicher Belastung bis auf das 6-fache. Der myokardiale Energieaufwand beträgt 1,2 W (gesamter
Organismus ~100 W), bei intensiver
Muskelarbeit bis ~8 W. Das Herz leistet vor allem Druck-Volumen-, ein wenig auch kinetische Arbeit (linker Ventrikel ~1%, rechter ~5%; bei
körperlicher Arbeit ~14 bzw. ~50%). Ein Wechsel von liegender zu
aufrechter Körperposition (Orthostase) bedeutet reduziertes venöses
Blutangebot (Vorlast) an das Herz, das Herzzeitvolumen sinkt um
~30%, z.B. von 7 auf 5 l/min. Zuerst sinkt
die Aufwurfleistung des rechten Herzens, dann die Blutmenge im
Lungenkreislauf und die Vorlast für das linke Herz (einige Sekunden
Verzögerung) In Ruhe beträgt das Herzzeitvolumen 3 l/min pro m2 Haut (Cardiac index CI). Der CI ist im Schlaf um ~10% reduziert,
steigt bei Aufregung, Stress oder nach einer Mahlzeit um bis zu 30%, bei schwerer
körperlicher Belastung bis auf das 6-fache. Der myokardiale Energieaufwand beträgt 1,2 W (gesamter
Organismus ~100 W), bei intensiver
Muskelarbeit bis ~8 W. Das Herz leistet vor allem Druck-Volumen-, ein wenig auch kinetische Arbeit (linker Ventrikel ~1%, rechter ~5%; bei
körperlicher Arbeit ~14 bzw. ~50%). Ein Wechsel von liegender zu
aufrechter Körperposition (Orthostase) bedeutet reduziertes venöses
Blutangebot (Vorlast) an das Herz, das Herzzeitvolumen sinkt um
~30%, z.B. von 7 auf 5 l/min. Zuerst sinkt
die Aufwurfleistung des rechten Herzens, dann die Blutmenge im
Lungenkreislauf und die Vorlast für das linke Herz (einige Sekunden
Verzögerung) Die Beinvenen
lagern im Stehen ~10% des Blutvolumens ein (venöses Pooling), weil mehr
Blut arteriell ein- als Richtung Herz ausfließt
(DeJager-Krogh-Mechanismus). Venenklappen verhindern retrograde
Strömung. Der Barorezeptorreflex reduziert die Perfusion von Eingeweiden
und Muskulatur, die Herzfrequenz nimmt zu. Normalerweise bleibt der
systolische Blutdruck unverändert, bei ungenügender Erhöhung des
peripheren Widerstands nimmt der Blutdruck ab. Sinkt die
Gehirndurchblutung auf die Hälfte des Normalwerts, treten
Bewusstseinseinengung und (Prä-)Synkope auf (orthostatischer Kollaps) Die Beinvenen
lagern im Stehen ~10% des Blutvolumens ein (venöses Pooling), weil mehr
Blut arteriell ein- als Richtung Herz ausfließt
(DeJager-Krogh-Mechanismus). Venenklappen verhindern retrograde
Strömung. Der Barorezeptorreflex reduziert die Perfusion von Eingeweiden
und Muskulatur, die Herzfrequenz nimmt zu. Normalerweise bleibt der
systolische Blutdruck unverändert, bei ungenügender Erhöhung des
peripheren Widerstands nimmt der Blutdruck ab. Sinkt die
Gehirndurchblutung auf die Hälfte des Normalwerts, treten
Bewusstseinseinengung und (Prä-)Synkope auf (orthostatischer Kollaps) Der Anstieg des Herzminutenvolumens bei körperlicher Belastung erfolgt durch erhöhtes Schlagvolumen (+50%, im Liegen weniger)
und Anstieg der Herzfrequenz (+200%). Die Auswurffraktion nimmt zu,
der Anteil der Diastole an der Dauer eines Herzzyklus sinkt von 65% auf
knapp 40%. Gelangt nicht mehr die gesamte benötigte Sauerstoffmenge zu
den Muskelzellen, entsteht vermehrt Lactat, das belastet den
Säure-Basen-Haushalt (metabolische Azidose). Bei Ausbelastung sinkt der
arterielle pH von 7,4 auf ~7,0 Der Anstieg des Herzminutenvolumens bei körperlicher Belastung erfolgt durch erhöhtes Schlagvolumen (+50%, im Liegen weniger)
und Anstieg der Herzfrequenz (+200%). Die Auswurffraktion nimmt zu,
der Anteil der Diastole an der Dauer eines Herzzyklus sinkt von 65% auf
knapp 40%. Gelangt nicht mehr die gesamte benötigte Sauerstoffmenge zu
den Muskelzellen, entsteht vermehrt Lactat, das belastet den
Säure-Basen-Haushalt (metabolische Azidose). Bei Ausbelastung sinkt der
arterielle pH von 7,4 auf ~7,0 Bei Erwärmung
des Körpers steigt die Hautdurchblutung auf maximal ~5 l/min, Blut wird
vermehrt in die Venengeflechte der Haut verlagert, was dem
Wärmeaustausch dient, aber den Blutrückfluss zum Herzen reduziert
(Kollapsgefahr). In kühler Umgebung kommt es zu peripherer
Vasokonstriktion, Zentralisierung des Blutvolumens und besserer Füllung
des Herzens Bei Erwärmung
des Körpers steigt die Hautdurchblutung auf maximal ~5 l/min, Blut wird
vermehrt in die Venengeflechte der Haut verlagert, was dem
Wärmeaustausch dient, aber den Blutrückfluss zum Herzen reduziert
(Kollapsgefahr). In kühler Umgebung kommt es zu peripherer
Vasokonstriktion, Zentralisierung des Blutvolumens und besserer Füllung
des Herzens Die
Pumpleistung des Herzens hängt ab vom Füllungsdruck in den Vorhöfen
(Vorlast), dem Zustand des Herzmuskels (Muskelmasse, Durchblutung der
Herzkranzgefäße) und den arteriellen Drucken (Aorta, Pulmonalis) als
Maß für die Nachlast Die
Pumpleistung des Herzens hängt ab vom Füllungsdruck in den Vorhöfen
(Vorlast), dem Zustand des Herzmuskels (Muskelmasse, Durchblutung der
Herzkranzgefäße) und den arteriellen Drucken (Aorta, Pulmonalis) als
Maß für die Nachlast Der (adrenerge - ß1-Rezeptoren) Sympathikus beschleunigt und kräftigt, der (cholinerge - M2-Rezeptoren)
Parasympathikus bremst die Herztätigkeit. Der Sympathikus erhöht am
Sinusknoten die Öffnungswahrscheinlichkeit der if-Kanäle
(Natriumeinstrom, positiv chronotroper Effekt), der L-Typ Ca++-Kanäle
(Calciumeinstrom), Kv-Kanäle (Repolarisierung), und beschleunigt die
Erregungsübertragung über gap junctions (AV-Knoten: positiv dromotroper
Effekt). Im Arbeitsmyokard aktiviert er den verzögerten K-Strom
(verkürzt die Aktionspotenitaldauer), verstärkt den Ca++-Strom aus dem sarkoplasmatischen Retikulum (positiv inotroper Effekt), erhöht die Ca++-Aufnahme
in das sarkoplasmatische Retikulum (positiv lusitroper Effekt). Die
Wirkung baut sich über mehrere Herzschläge auf. Rasche Änderungen der
Herzfrequenz (atmungssynchrone Sinusarrhythmie) erfolgen über
Oszillationen der parasympathischen Steuerung des Sinusknotens (negativ chronotroper Effekt) Der (adrenerge - ß1-Rezeptoren) Sympathikus beschleunigt und kräftigt, der (cholinerge - M2-Rezeptoren)
Parasympathikus bremst die Herztätigkeit. Der Sympathikus erhöht am
Sinusknoten die Öffnungswahrscheinlichkeit der if-Kanäle
(Natriumeinstrom, positiv chronotroper Effekt), der L-Typ Ca++-Kanäle
(Calciumeinstrom), Kv-Kanäle (Repolarisierung), und beschleunigt die
Erregungsübertragung über gap junctions (AV-Knoten: positiv dromotroper
Effekt). Im Arbeitsmyokard aktiviert er den verzögerten K-Strom
(verkürzt die Aktionspotenitaldauer), verstärkt den Ca++-Strom aus dem sarkoplasmatischen Retikulum (positiv inotroper Effekt), erhöht die Ca++-Aufnahme
in das sarkoplasmatische Retikulum (positiv lusitroper Effekt). Die
Wirkung baut sich über mehrere Herzschläge auf. Rasche Änderungen der
Herzfrequenz (atmungssynchrone Sinusarrhythmie) erfolgen über
Oszillationen der parasympathischen Steuerung des Sinusknotens (negativ chronotroper Effekt) |
