Definitionen  Neuroendokrine Reaktionen
Neuroendokrine Reaktionen  Angst
Angst  "Adaptionssyndrom"
"Adaptionssyndrom"
 Core messages
Core messages
Lebende
Systeme müssen einem physiologischen Belastungsbereich (physikalisch,
chemisch, biologisch, psychisch) standhalten können, um normal zu
funktionieren. Solche Belastungen können als "Stress" aufgefasst
werden, wobei "normale" als Eustress und überhöhte (potenziell schädliche) als Distress
bezeichnet werden können. Stress ist notwendig, um physiologische
Systeme funktionsfähig (resistent) zu halten: Durch optimale Belastung, definiert nach ihrer Art,
Intensität und zeitlichen Abfolge.
Belastungssituationen provozieren homöostatische und adaptive Reaktionen des Körpers
'Stress'  ist ein Reizmuster, auf das das Gehirn
ist ein Reizmuster, auf das das Gehirn
 automatisierte
Gegenmaßnahmen zur Stabilisierung lebenswichtiger Zustandsgrößen (z.B.
Blutverlust) ergreift ("systemischer Stress") - auf der Ebene unterhalb des Großhirns,
automatisierte
Gegenmaßnahmen zur Stabilisierung lebenswichtiger Zustandsgrößen (z.B.
Blutverlust) ergreift ("systemischer Stress") - auf der Ebene unterhalb des Großhirns,
 oder unter Einbindung des limbischen Systems und anderer Teile des Großhirns die erlebte Reizmenge als exzessiv
oder die Reizqualität als bedrohlich einstuft ("neurogener Stress")
oder unter Einbindung des limbischen Systems und anderer Teile des Großhirns die erlebte Reizmenge als exzessiv
oder die Reizqualität als bedrohlich einstuft ("neurogener Stress")
und mit einer entsprechenden Stressreaktion antwortet.


Abbildung: Stress und Stressor: Begriffe und Einflüsse
Homöostase bedeutet, dass physiologische Zustandsgrößen stabil gehalten werden (von Allostase spricht man, wenn solche Zustandsgrößen auf ein neues Niveau eingestellt werden).
Der Stressor
kann als System-Input gesehen werden, die einwirkende Irritation wirkt
auf das physiologische Systen ("Stress-System") ein und bewirkt als
System-Output adaptive Reaktionen ("Stress-Antwort") mit
unterschiedlichen Zeitverläufen
 Man unterscheidet (
Man unterscheidet ( Abbildung)
Abbildung)
 Stressoren
Stressoren: Reize, die auf das Stress-System einwirken (externe und interne; physische und psychische; etc)
 Stress-System
Stress-System: Das physiologische (belastete und reagierende) System, z.B. Zelle, Organ, Mensch
 Stress-Effekte
Stress-Effekte: biologische Reaktionen bzw. Veränderungen
infolge der Einwirkung des jeweiligen Stressors
So wird z.B. Schmerz als Stress empfunden und löst dementsprechende Reaktionen aus.
 Sofortreaktionen
Sofortreaktionen
- die unmittelbar das Überleben sichern sollen (
Alarmreaktion - Adrenalinflut,
gesteigerte Atmungs-und Kreislaufleistung) werden von
 chronischen
chronischen
Stressantworten unterschieden (Widerstandsphase, Erschöpfung - s. unten).
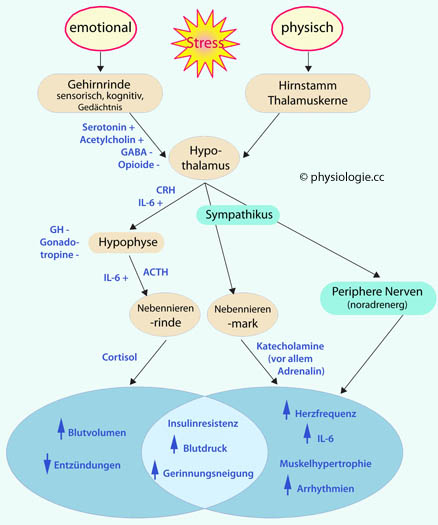
 Abbildung: Akute Stressantwort
Nach Brotman DJ, Golder SH, Wittstein IS. The cardiovascular toll of stress. Lancet 2007; 370: 1089-100
Abbildung: Akute Stressantwort
Nach Brotman DJ, Golder SH, Wittstein IS. The cardiovascular toll of stress. Lancet 2007; 370: 1089-100
Emotionaler
(psychischer) Stress beeinflusst über die hypothalamisch-hypophysäre
Achse den Immunapparat. Dieser Teil der Stressantworten steht unter dem
Einfluss mehrerer modulierender Faktoren: Serotonin regt die
Cortisolausschüttung an; Acetylcholin stimmt physiologische und
Verhaltenskomponenten aufeinander ab; GABA und Opioide senken die
ACTH-Sekretion. Interleukin 6 (IL-6) fördert die CRH-ACTH-Achse.
Adrenerge Reaktionen ermöglichen sehr rasche Aktivierung als Antwort
auf akute Stresssituationen. Sie werden über den sympathischen Teil des
autonomen Nervensystems vermittelt. So können sehr rasch Kreislauf und
Atmung
stimuliert werden, was im Rahmen dringlicher motorischer Handlungen
entscheidend und in erster Linie in fight-or-flight-Situationen erforderlich ist. Das metabolisch
aufwendige Immunsystem wird in solchen Situationen funktionell
zurückgeschraubt - zugunsten der motorischen Performance.
Über Cortisol
vermittelte Stressantworten erfolgen langsamer als adrenerg stimulierte
und vermitteln längerfrstige Anpassungsvorgänge, inklusive im
Stoffwechsel (Mobilisierung von Energiereserven). Cortisol
fördert die Utilisation von Aminosäuren zugunsten der hepatischen
Gluconeogenese - längerfristige Cortisolwirkung hat den Nachteil,
katabol auf die Muskulatur zu wirken (Muskelabbau)
 Man unterscheidet neurogenen (psychischen - z.B. Angst) von systemischem (physischem - z.B. Blutverlust, Hypoglykämie, Zytokine) Stress. Beides regt die Freisetzung von Corticoliberin (CRH) an, die darüber hinaus unter einem starken zirkadianen Einfluss steht..
Man unterscheidet neurogenen (psychischen - z.B. Angst) von systemischem (physischem - z.B. Blutverlust, Hypoglykämie, Zytokine) Stress. Beides regt die Freisetzung von Corticoliberin (CRH) an, die darüber hinaus unter einem starken zirkadianen Einfluss steht..
Wirkt ein Stresseinfluss auf das Stress-System fördernd (resilienzsteigernd), handelt es sich um einen Eustress  ; gefährdet er hingehen die Funktionsfähigkeit des Systems (und kann pathogen wirken), spricht man von Disstress. Eustress (wörtlich "guter Stress") bewirkt "physiologische", gesundheitserhaltende adaptive
; gefährdet er hingehen die Funktionsfähigkeit des Systems (und kann pathogen wirken), spricht man von Disstress. Eustress (wörtlich "guter Stress") bewirkt "physiologische", gesundheitserhaltende adaptive  Antworten des Organismus, Disstress (ein Zustand unzulänglicher Adaption an den Stressor) überfordert sein
Anpassungsvermögen.
Antworten des Organismus, Disstress (ein Zustand unzulänglicher Adaption an den Stressor) überfordert sein
Anpassungsvermögen.
Die Auswirkungen von kurz- und langdauerndem Stresseinfluss sind unterschiedlich, können sogar entgegengesetzt sein:
 Akuter Stress bewirkt eine Beschleunigung des Serotonin-Umsatzes im Gehirn,
Akuter Stress bewirkt eine Beschleunigung des Serotonin-Umsatzes im Gehirn,
 chronischer Stress hingegen senkt die Freisetzung und den Umsatz von Serotonin.
chronischer Stress hingegen senkt die Freisetzung und den Umsatz von Serotonin.

 Abbildung: Stress beeinflusst das Immunsystem
Abbildung: Stress beeinflusst das Immunsystem
Nach Glaser R, Kiecolt-Glaser JK, Stress-induced immune dysfunction: implications for health. Nature Reviews Immunology 2005; 5, 243-251
Empfindet
das Gehirn Reize / Situationen als belastend / bedrohlich, werden die
hypothalamisch - hypophysär - adrenale und die sympathisch - adrenomedulläre
Achse aktiviert.
ACTH
triggert die Bildung von Glucocorticoiden, die - wie auch GH und Prolaktin - das Immunsystem beeinflussen. Anregung des
Sympathikus führt zur Freisetzung von Adrenalin /
Noradrenalin aus dem Nebennierenmark, sympathische Fasern stimulieren auch direkt lymphatisches
Gewebe, Zytokine werden freigesetzt.
Leukozyten verfügen über Rezeptoren für Stresshormone und
werden durch diese moduliert. Umgekehrt aktivieren
Zytokine das neuroendokrine System (Hypothalamus)
CRH, corticotropin-releasing hormone  IL-1, Interleukin-1
IL-1, Interleukin-1  NK, natural killer cell
NK, natural killer cell

Auch die Funktion und Verteilung von Serotoninrezeptoren hängt von der Stressdauer ab. Serotonin regt die Freisetzung von CRH im Hypothalamus an.
Ziel der Stressreaktion ist die Stabilisierung der Körperfunktionen.
Als Homöostase  bezeichnet
man die Fähigkeit des Körpers, durch Regelung entgegen äußeren und inneren
"Störgrößen" (Stressoren) Stabilität biologischer Zustandsgrößen zu
wahren. Die betreffende Zustandsgröße (z.B. Blutdruck) wird als Regelgröße bezeichnet, diese wird stabil gehalten oder entsprechend angepasst (Allostase
bezeichnet
man die Fähigkeit des Körpers, durch Regelung entgegen äußeren und inneren
"Störgrößen" (Stressoren) Stabilität biologischer Zustandsgrößen zu
wahren. Die betreffende Zustandsgröße (z.B. Blutdruck) wird als Regelgröße bezeichnet, diese wird stabil gehalten oder entsprechend angepasst (Allostase  : Anpassung an veränderte Herausforderungen durch physiologische Strategiewechsel mit dem Ziel erhaltener Stabilität).
: Anpassung an veränderte Herausforderungen durch physiologische Strategiewechsel mit dem Ziel erhaltener Stabilität).
Neuroendokrine Reaktionen
Stress löst die Ausschüttung zahlreicher
Hormone aus, z.B. aus der Hypophyse (Prolaktin, Somatotropin,
Vasopressin, Oxytozin). Insbesondere führt akuter Stress zur
Aktivierung der Sympathikus - Nebennieren- Achse (Katecholamine,
Glukokortikoide). Die Sekretion einiger Hormone wird durch
Stress typischerweise unterdrückt (Insulin, Schilddrüsenhormone, Gonadotropine,
Geschlechtshormone).
Das generelle Muster der stressbedingten Gefäßreaktion im Rahmen von fight or flight-Reaktionen (der Begriff stammt von Walter Bradford Cannon, der auch das Konzept der Homöostase entwickelte) ist durch erhöhtem Sympathikustonus gekennzeichnet:
 Erhöhung des arteriolären Gefäßtonus und damit des peripheren
Widerstandes in den meisten Körperregionen mit Ausnahme der aktiven Muskulatur,
Erhöhung des arteriolären Gefäßtonus und damit des peripheren
Widerstandes in den meisten Körperregionen mit Ausnahme der aktiven Muskulatur,
 Tonisierung der Venen und damit Entspeicherung und
verbesserter Rückstrom des Blutes zum Herzen.
Tonisierung der Venen und damit Entspeicherung und
verbesserter Rückstrom des Blutes zum Herzen.
Gleichzeitig kommt es zu Vasodilatation und Perfusionssteigerung im Bereich der Skelettmuskulatur, bedingt durch vermehrte Aktivität cholinerger sympathischer Fasern. Das System für Kraftentfaltung und Lokomotion ist bereit für maximale Belastung.

 Abbildung: Hormonelle Stressantworten
Abbildung: Hormonelle Stressantworten
Nach Lee DY, Kim E, Choi MH. Technical and clinical aspects of cortisol as a biochemical marker of chronic stress. BMB Rep. 2015; 48: 209-16
Die
Effekte akut einwirkender Stressoren unterscheiden sich von durch chronischen Stress bedingten:
 Kampfbereitschaft wird durch Katecholamine aus dem Nebennierenmark
mediiert, ausgelöst durch sympathische Nervenimpulse,
Kampfbereitschaft wird durch Katecholamine aus dem Nebennierenmark
mediiert, ausgelöst durch sympathische Nervenimpulse,
 Anpassung an persistierende Belastung durch Mineral- und Glucocorticoide, angeregt durch ACTH
Anpassung an persistierende Belastung durch Mineral- und Glucocorticoide, angeregt durch ACTH

 kann Stressreaktionen im Stoffwechsel in Sekundenschnelle mediieren (z.B. Substratmobilisierung, Kreislauf- und Atemanregung).
kann Stressreaktionen im Stoffwechsel in Sekundenschnelle mediieren (z.B. Substratmobilisierung, Kreislauf- und Atemanregung).
Hormonelle Stressantworten können in akute (kurzfristige) und längerfiristige unterteilt werden ( Abbildung):
Abbildung):
 Kurzfristig
Kurzfristig, d.h. innerhalb von Sekunden bis Minuten (
Katecholamine) kommt es zur Mobilisierung von Glucose (
Leber),
zur Steigerung der Kapazität in den Transportsystemen (Atmung und
Kreislauf), erhöhtem Energieumsatz und Umverteilung des
Herzzeitvolumens vom Splanchnicus (Darm, Niere etc) zum Gehirn
(Aufmerksamkeit).
 Längerfristig
Längerfristig - weil über
Transkriptionsanregung im Zellkern wirkend,
über Minuten und bis zu Stunden hinweg - steigern Mineralkortikoide (
Aldosteron) das extrazelluläre Flüssigkeitsvolumen und damit die Kreislaufstabilität, während Glucocorticoide (
Cortisol) Eiweiß- und Fettreserven zur Glucosebildung mobilisieren sowie im Immunsystem den Aminosäureverbrauch auf Sparflamme drehen.
 Der stressinduzierte Anstieg des Glucocorticoidspiegels wirkt als negative Rückkopplung auf Gehirn und Immunsystem
- er bremst die Aktivität des hypothalamisch-hypophysär-adrenalen
Sytems und schützt den Körper vor überschießenden endokrinen und
immunologischen Reaktionen.
Der stressinduzierte Anstieg des Glucocorticoidspiegels wirkt als negative Rückkopplung auf Gehirn und Immunsystem
- er bremst die Aktivität des hypothalamisch-hypophysär-adrenalen
Sytems und schützt den Körper vor überschießenden endokrinen und
immunologischen Reaktionen.
 Chronisch erhöhte Glucocorticoidspiegel können Glucoseaufnahme und Proteinsynthese so stark verringern, dass die mentale Performance abnimmt und degenerative Veränderungen (Neuronenverlust) auftreten.
Chronisch erhöhte Glucocorticoidspiegel können Glucoseaufnahme und Proteinsynthese so stark verringern, dass die mentale Performance abnimmt und degenerative Veränderungen (Neuronenverlust) auftreten.
Die Tabelle gibt typische Werte für den Anstieg des Adrenalin- und Noradrenalinspiegels im Blut bei verschiedenene Formen der Belastung (100% bei Ruhe und liegender Position):
|
Adrenalin
|
Noradrenalin
|
Wechsel zu stehender Position
|
< +50%
|
~ +100%
|
körperliche Belastung (mittelschwer)
|
< +100%
|
~ +400%
|
psychische Belastung (Vortrag)
|
> +100%
|
~ +50%
|
Hypoglykämie (<30 mg/dl Glucose)
|
> +2000%
|
~ +300%
|
Hämorrhagischer Schock
|
bis +2500%
|
≥ +800%
|
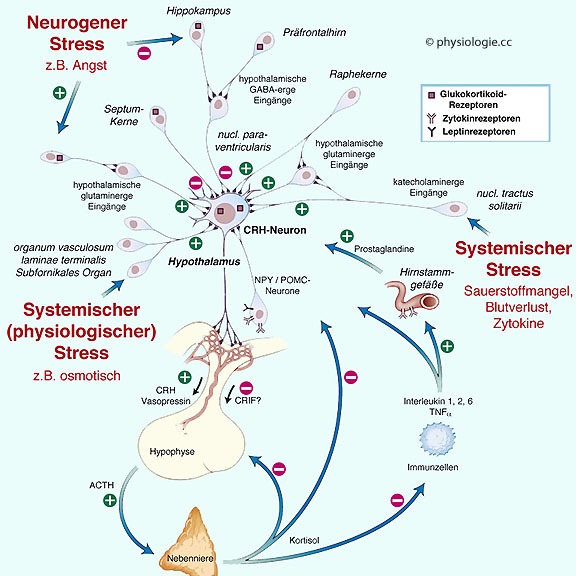
 Abbildung: CRH-Neurone im Mittelpunkt von Stresseinflüssen
Nach einer Vorlage in Melmed S, Polonsky
K., Larsen PR, Kronenberg HM (eds.): Williams Textbook of
Endocrinology, 12th ed., Saunders, 2011
Abbildung: CRH-Neurone im Mittelpunkt von Stresseinflüssen
Nach einer Vorlage in Melmed S, Polonsky
K., Larsen PR, Kronenberg HM (eds.): Williams Textbook of
Endocrinology, 12th ed., Saunders, 2011
CRH-Neurone
können über neurogenen ("psychischen") und systemischen
("physiologischen") Stress beeinflusst werden - die neurophysiologische
Verarbeitung erfolgt mittels Interneuronen, die verschiedene
Transmitter bilden.
Cortisol vermittelt negative Rückkopplungseffekte
auf der Ebene von Hypothalamus, Hypophyse, und Immunzellen
 Systemischer ("Physiologischer") Stress wird vom Hypothalamus unmittelbar
beantwortet, z.B. Änderungen der Körpertemperatur, des
Blutdrucks, des Blut-pH, der Atemgaswerte, der Osmolalität, des
Blutzuckerspiegels etc. Diese internen Störungen werden reflektorisch
beantwortet, es bedarf keiner Beurteilung durch den Hippokampus.
Systemischer ("Physiologischer") Stress wird vom Hypothalamus unmittelbar
beantwortet, z.B. Änderungen der Körpertemperatur, des
Blutdrucks, des Blut-pH, der Atemgaswerte, der Osmolalität, des
Blutzuckerspiegels etc. Diese internen Störungen werden reflektorisch
beantwortet, es bedarf keiner Beurteilung durch den Hippokampus.
Neurogener ("Psychologischer")
Stress hingegen ergibt sich durch (imaginierte oder reale) Änderungen
von Umweltgrößen und -reizmustern; hier erfolgt eine Alarmierung des limbischen
Systems (Mandelkerne, Hippokampus, Parahippokampus).
CRH-Neurone im Hypothalamus
erhalten von verschiedenen übergeordneten Neuronenverbänden (die
Stresseinflüsse bearbeiten) sowie aus der Peripherie (Störeinflüsse,
Rückkopplung) Informationen in Form exzitatorischer und inhibitorischer
Impulse und reagieren mit entsprechender CRH-Freisetzung und damit
Modulierung der ACTH-Ausschüttung ( Abbildung).
Abbildung).
Dopamin und Noradrenalin in hoher Konzentration
öffnen an Neuronen des präfrontalen Kortex dendritische Ionenkanäle,
was hier die synaptische Signalübertragung beeinträchtigt.

Abbildung: Fight or flight-Reaktion
Nach einer Vorlage in Boron / Boulpaep: Concise Medical Physiology, Elsevier 2021
Dieses extreme Reaktionsmuster auf akute Stressreize wird vollständig vom Zentralnervensystem ausgelöst (periphere Sensoren oder Reflexe sind nicht involviert).
Die Auslösung erfolgt vom Kortex aus; dieser aktiviert das limbische System (Mandelkerne),
die wiederum hypothalamische Kerne (der nucl. paraventricularis setzt
daraufhin Vasopressin und CRH frei - hormonelle Achse) sowie den locus coeruleus auf den Plan ruft.
Aktivierung des Kreislaufzentrums steigert die Durchblutung der
Muskulatur, die Schweißproduktion, die Adrenalinausschüttung in der
Nebenniere, Schlagkraft und -frequenz des Herzens und Blutdruck; die
Durchblutung von Nieren und Intestinalsystem wird gedrosselt, Venen
werden kontrahiert (Entspeicherung, bessere Blutversorgung des Herzens)
 Stress ist
also geeignet, Frontalhirnfunktionen wie Planung, Aufmerksamkeit,
Situationsanalyse, Urteilskraft, Entscheidungsfindung, Fehlerbehebung
und Konfliktkontrolle durcheinanderzubringen - stereotype
Alarmreaktionen im Sinne von "freeze, fight or flight" (erstarren, kämpfen oder flüchten) setzen sich durch (
Stress ist
also geeignet, Frontalhirnfunktionen wie Planung, Aufmerksamkeit,
Situationsanalyse, Urteilskraft, Entscheidungsfindung, Fehlerbehebung
und Konfliktkontrolle durcheinanderzubringen - stereotype
Alarmreaktionen im Sinne von "freeze, fight or flight" (erstarren, kämpfen oder flüchten) setzen sich durch ( Abbildung).
Abbildung).
Dieses Muster kann in einer technisierten Umwelt kontraproduktiv
sein (was hilft einem Piloten Totstellreaktion oder erhöhter Blutdruck bei
eingeschränktem Denkvermögen in einer gefährlichen Flugsituation?).
Wesentlich für die Stressreaktion ist dann außer
Art, Intensität und Dauer des Stressors, wie dieser
bewertet wird (teils angeboren, teils erlernt). Das limbische System verleiht
der über sensorische Hirnrindengebiete zugeleiteten Information
(Temporalhirn) entsprechende Bedeutung (positiv? neutral? bedrohlich? etc).
Mandelkerne mediieren
im Tierversuch insgesamt eine aktive ('bejahende') Antwort auf Herausforderungen, das Hippocampus-Areal eher eine
passive ('verweigernde').
 Stress aktiviert den Sympathikus
('Kampfbereitschaft') und die hypothalamisch-hypophysär-adrenale Achse, was zur Aktivierung der Nebennierenrinde führt. Die Zellen im Hippokampus verfügen über zahlreiche Cortisolrezeptoren,
und der Hippokampus kann die Antwort der
hypothalamisch-hypophysär-adrenalen Achse auf Stresseinwirkung dämpfen.
Stress aktiviert den Sympathikus
('Kampfbereitschaft') und die hypothalamisch-hypophysär-adrenale Achse, was zur Aktivierung der Nebennierenrinde führt. Die Zellen im Hippokampus verfügen über zahlreiche Cortisolrezeptoren,
und der Hippokampus kann die Antwort der
hypothalamisch-hypophysär-adrenalen Achse auf Stresseinwirkung dämpfen.
Das Fight-or-Flight-Muster
ist das Paradebeispiel einer generalisierten Aktivierung des
Sympathikus angesichts einer lebensbedrohlichen Situation: Anstieg der
Herzleistung (chronotrop: Erhöhung der Pulsfrequenz, inotrop:
Kräftigung der Systole) und des Blutdrucks (ausreichende Durchblutung
z.B. des Gehirns), Steigerung der Atmung (Bronchodilatation: Senkung
des Atemwegwiderstandes), Schweißabsonderung (Kühlung), Stop der
Insulinausschüttung (Stabilisierung / Steigerung des
Blutzuckerspiegels), Senkung der Gerinnungszeit (weniger Blutverlust
aus Wunden) und der Darmaktivität (Umleitung gespeicherten Blutes zum
Herzen) u.a. Dieses Muster kann auch im Rahmen von Panikattacken
auftreten.

 24 warning signs of stress
© Matt Groening
Cortisolanstieg bei akutem
Stress schwächt vorübergehend das Kurzzeitgedächtnis über Hemmung der
entsprechenden Funktion von Hippokampus und Temporalhirn; chronischer
Stress kann zum Absterben von Neuronen im Hippokampus führen.
24 warning signs of stress
© Matt Groening
Cortisolanstieg bei akutem
Stress schwächt vorübergehend das Kurzzeitgedächtnis über Hemmung der
entsprechenden Funktion von Hippokampus und Temporalhirn; chronischer
Stress kann zum Absterben von Neuronen im Hippokampus führen.
 Längerfristige Auswirkungen auf den Stoffwechsel stellen sich abhängig
vom Zeitrahmen dar. Stress hat vielfache Auswirkungen auf das Immunsystem: Einerseits werden akute zelluläre Immunantwort gedämpft, andererseits unterstützt akuter Stress - Cortisolbedingt - die Zuweisung von Leukozyten ('Trafficking') in entzündetes Gewebe.
Längerfristige Auswirkungen auf den Stoffwechsel stellen sich abhängig
vom Zeitrahmen dar. Stress hat vielfache Auswirkungen auf das Immunsystem: Einerseits werden akute zelluläre Immunantwort gedämpft, andererseits unterstützt akuter Stress - Cortisolbedingt - die Zuweisung von Leukozyten ('Trafficking') in entzündetes Gewebe.
Der präfrontale Kortex
kontrolliert unser Verhalten auf der höchsten Ebene - er leitet uns
durch einen sozialen, ethischen und emotionskontrollierten Kontext ( Abbildung).
Abbildung).

Abbildung: Funktionsgleichgewicht Frontalhirn - "subkortikales" System
Das
Frontalhirn ermöglicht "rationale" Situationsanalyse und
überlegte Reaktionen - das limbische System im Verein mit dem Hirnstamm
produziert hingegen stressbedingt "Alarmreaktionen"
 Im ungestressten Zustand sendet der präfrontale Kortex Efferenzen an tiefergelegene Areale wie Striatum (Verhalten), Hypothalamus (Hunger, Aggression, Sexualantrieb) und Mandelkerne (Emotionen, Angst) und hemmt unangebrachte Impulse. So reguliert er auch Stresssignale - inklusive noradrenerge und dopaminerge - aus
dem Hirnstamm und hält deren Aktivität auf einem mäßigen Niveau, was
über Unterstützung synaptischer Aktivität die Forntalhirnkontrolle
stärkt.
Im ungestressten Zustand sendet der präfrontale Kortex Efferenzen an tiefergelegene Areale wie Striatum (Verhalten), Hypothalamus (Hunger, Aggression, Sexualantrieb) und Mandelkerne (Emotionen, Angst) und hemmt unangebrachte Impulse. So reguliert er auch Stresssignale - inklusive noradrenerge und dopaminerge - aus
dem Hirnstamm und hält deren Aktivität auf einem mäßigen Niveau, was
über Unterstützung synaptischer Aktivität die Forntalhirnkontrolle
stärkt.
Das "subkortikale"  System (
System ( Abbildung) kann entspannend oder
mobilisierend wirken und dementsprechend Aufmerksamkeit und vegetative
Lage (Kreislauf, Atmung, Hormone..) steuern. So umfasst die
Mobilisierung für eine Fight-or-flight-Situation die Aktivierung von
Kreislauf, Atmung und Muskelsystem.
Abbildung) kann entspannend oder
mobilisierend wirken und dementsprechend Aufmerksamkeit und vegetative
Lage (Kreislauf, Atmung, Hormone..) steuern. So umfasst die
Mobilisierung für eine Fight-or-flight-Situation die Aktivierung von
Kreislauf, Atmung und Muskelsystem.
Akuter, intensiver Stresseinfluss verschiebt das Funktionsgleichgewicht, und die Mandelkerne veranlassen eine überschießende Freisetzung von Dopamin und Noradrenalin.
Dies unterdrückt die Wirkung des Forntalhirns, über postsynaptische
Löschung der Afferenzimpulse werden die präfrontalen Kontrollfunktionen
geschwächt, Emotionalität und Impulsivität laufen im akuten Stress aus
dem Ruder.

 Abbildung: Verlagerung von Frontalhirn- auf limbische Kontrolle bei Stresseinwirkung
Abbildung: Verlagerung von Frontalhirn- auf limbische Kontrolle bei Stresseinwirkung
Nach Arnsten AF, Stress signalling pathways that impair
prefrontal cortex structure and function. Nature Rev Neurosci 2009; 10:
410-22
Im
entspannten Zustand kann sich das Frontalhitn ungestört seinen
Funktionen widmen (links).
Kommen akut bedrohliche Impulse dazu,
erzeugen die Mandelkerne Stressreaktionen mit vegetativen und
motorischen Mustern, die vom Frontalhirn schwer beherrschbar werden
können (rechts)
 Fight-or-flight-Reaktionen
sind vom Gehirn generierte, komplexe Muster, die erhöhte sensorische
Aufmerksamkeit, verstärkte Muskelansprechbarkeit und eine Reihe
peripherer Umstellungen umfassen:
Fight-or-flight-Reaktionen
sind vom Gehirn generierte, komplexe Muster, die erhöhte sensorische
Aufmerksamkeit, verstärkte Muskelansprechbarkeit und eine Reihe
peripherer Umstellungen umfassen:
 Erhöhte Muskeldurchblutung (Adrenalin, evt. autoregulativ - bei starker Muskelaktivität)
Erhöhte Muskeldurchblutung (Adrenalin, evt. autoregulativ - bei starker Muskelaktivität)
 Erhöhte Hautdurchblutung (mit Schweißsekretion)
Erhöhte Hautdurchblutung (mit Schweißsekretion)
 Herabgesetzte Durchblutung im Splanchnicusgebiet und in den Nieren (Umleitung zu akut lebenswichtigen Organen)
Herabgesetzte Durchblutung im Splanchnicusgebiet und in den Nieren (Umleitung zu akut lebenswichtigen Organen)
 Kontraktion der meisten Venen (hoher Sympathikustonus → Mobilisierung von Blut für den zentralen Kreislauf)
Kontraktion der meisten Venen (hoher Sympathikustonus → Mobilisierung von Blut für den zentralen Kreislauf)
 Erhöhte Herzfrequenz und -kontraktilität (gesteigertes Herzzeitvolumen)
Erhöhte Herzfrequenz und -kontraktilität (gesteigertes Herzzeitvolumen)

Abbildung: Wie sich Belastung auf die Förderleistung des Herzens auswirkt
Das
Herzminutenvolumen steigt sowohl mit dem durchschnittlichen
Schlagvolumen als auch mit der Herzfrequenz. Erhöhung / Erniedrigung
von Blutvolumen und Blutdruck wird durch entsprechende Gegenregulation
ausgeglichen (Stabilisierung durch negative Rückkopplung)
 Die
Erhöhung des Herzzeitvolumens beruht letztlich auf Steigerung des
Schlagvolumens (etwa von ~70 auf über 100 ml), andererseits auf Zunahme
der Herzfrequenz (auf etwa das Dreifache des Ruhewertes). Auf diese
Weise kann das Herzminutenvolumen insgesamt auf das 3-4fache steigen.
Dabei können
verschiedene Zwischenglieder wirksam sein, wie Muskelpumpe, Atempumpe,
Nierenfunktion, hormonelle Adaptionen (
Die
Erhöhung des Herzzeitvolumens beruht letztlich auf Steigerung des
Schlagvolumens (etwa von ~70 auf über 100 ml), andererseits auf Zunahme
der Herzfrequenz (auf etwa das Dreifache des Ruhewertes). Auf diese
Weise kann das Herzminutenvolumen insgesamt auf das 3-4fache steigen.
Dabei können
verschiedene Zwischenglieder wirksam sein, wie Muskelpumpe, Atempumpe,
Nierenfunktion, hormonelle Adaptionen ( Abbildung).
Abbildung).
Die meisten dieser Wirkungen sind durch hohe Aktivität im sympathischen
Nervensystem bedingt. Diese ist eine Folge der anregenden Wirkung des
Hypothalamus auf das Kreislaufzentrum sowie direkt auf präganglionäre
sympathische Nervenzellen.
Vasovagale Synkope: Starker Stress kann aber auch eine plötzliche Aktivierung im parasympathischen System auslösen (fainting), was zu einer Synkope
führen kann ('Drop dead'-Reaktion). Ohnmachtsanfälle können bei extremer
(psychischer) Belastung bei etwa jedem fünften Menschen auftreten,
der in eine extreme Stress-Situation gerät. Unmittelbare Ursache ist ein Abfall der
Hirndurchblutung auf <50% des Normalwertes, bedingt durch die
Abnahme sowohl des Herzzeitvolumens als auch des peripheren
Widerstandes (beides senkt den Blutdruck).
Angst ist eine adaptive emotionale Reaktion, definierbar als
ein System neurophysiologischer Vorgänge, die den Organismus darauf
vorbereiten, mit Bedrohungen (real oder empfunden) fertigzuwerden. Dazu
gibt es Modellvorstellungen des Erlernens, der Konditionierung und auch des Löschens der Angst.
Die erste Reaktion auf einen entsprechenden Außenreiz ist eine Emotion
(unbewusst). Diese kann negativ (Angst) oder positiv gefärbt sein (Belohnung) und Umformungen durch Lernvorgänge unterliegen.
Als "Angstzentrum" gilt das Amygdalasystem (Mandelkerne), insbesondere der
laterale und zentrale Kern
- sind diese defekt, bleiben Reaktionen auf angstauslösende
Schlüsselreize aus (bedrohliche Gesichtsausdrücke können z.B. nicht
mehr gedeutet werden). Der
laterale Kern empfängt sensorische Inputs vom Thalamus (direkt und indirekt,

Abbildung) und speichert diesbezügliche Erinnerungen (
implizit erlernt), der
zentrale aktiviert neurohumorale Reaktionen (Anstieg des Sympathikustonus, Bildung von Stresshormonen).
Die Amygdalae
koordinieren so Reaktionen auf externe
Auslösereize (solche auf interozeptive Reize - z.B. Hyperkapnie
/ Azidose - liegen nicht im Einflussbereich des Amygdalasystems).
Die Mandelkerne
kommunizieren u.a. mit dem Präfrontalhirn (Bewertung, Angstmanagement)
sowie dem Hypothalamus (vegetative Antwortachse). Stressbelastung aktiviert im Hirnstamm dopaminerge, noradrenerge, serotoninerge und cholinerge Projektionen, u.a. auf den präfrontalen Kortex,
der seinerseits Signale zum limbischen System und den Basalganglien
sendet und Emotionen zu kontrollieren hilft.
 Abbildung: "Angstschaltung"
Nach einer Vorlage bei Breedlove / Watson, Behavioral Neuroscience, 8th ed. Sinauer / Oxford 2018
Abbildung: "Angstschaltung"
Nach einer Vorlage bei Breedlove / Watson, Behavioral Neuroscience, 8th ed. Sinauer / Oxford 2018
Sinnesreize werden zunächst auf thalamische Kerne projiziert. Von hier können die Mandelkerne entweder direkt ("low road") und unbewusst, oder über den sensorischen Kortex (bewusst) und Hippokampus über angstmachende Muster informiert werden ("high road").
Letztlich aktiviert der Zentralkern der Amygdala angstprovozierte Verhaltensmuster, vegetative und hormonelle Stressantworten

Eine
direkte Projektion von angstmachenden Sinnesreizen gelangt vom Thalamus
unmittelbar zu den Mandelkernen, bevor der Vorgang überhaupt ins Bewusstsein gelangt - diese Schleife entzieht sich bewusster
Kontrolle ("low road",  Abbildung).
Gleichzeitig wird der sensorische Kortex aktiviert, und über den Hippokampus wird die Amygdala nochmals stimuliert ("high road"). Hier ist die Antwort subtiler, bewusst verarbeitbar und inkludiert Gedächtnisinhalte.
Auf diesem Wege kann das System autonom-nervöse (über den lateralen Hypothalamus) und
hormonelle Antworten (über den Kern der stria terminalis) sowie entsprechende Verhaltensmuster aktivieren (über das zentrale Höhlengrau).
Angstauslösende Reize regen den Sympathikus an und können auch zu Vermeidungsverhalten führen (fight or flight).
Die Verschaltungen in den Mandelkernen unterstützen auch konditionierte Reaktionen (z.B. Alarmsirenen). Insgesamt scheint die Amygdala auf Bedrohungen von außen zu reagieren; Bedrohungen von innen (z.B. Sauerstoffmangel) aktivieren andere Angstmechanismen im Gehirn.
Abbildung).
Gleichzeitig wird der sensorische Kortex aktiviert, und über den Hippokampus wird die Amygdala nochmals stimuliert ("high road"). Hier ist die Antwort subtiler, bewusst verarbeitbar und inkludiert Gedächtnisinhalte.
Auf diesem Wege kann das System autonom-nervöse (über den lateralen Hypothalamus) und
hormonelle Antworten (über den Kern der stria terminalis) sowie entsprechende Verhaltensmuster aktivieren (über das zentrale Höhlengrau).
Angstauslösende Reize regen den Sympathikus an und können auch zu Vermeidungsverhalten führen (fight or flight).
Die Verschaltungen in den Mandelkernen unterstützen auch konditionierte Reaktionen (z.B. Alarmsirenen). Insgesamt scheint die Amygdala auf Bedrohungen von außen zu reagieren; Bedrohungen von innen (z.B. Sauerstoffmangel) aktivieren andere Angstmechanismen im Gehirn.
Hippocampus: Im Zustand der Angst kommt
es über eine entsprechende Bewertung des Hippocampus über das
angstauslösende Bedrohungspotential zu einer Aktivierung der Amygdalae, die eine zentrale Position einnehmen und
Eingänge von assoziativen Kortexarealen, den nucll. parabrachiales
sowie sensorischen Thalamuskernen erhalten.
Der
Hippocampus bewertet / erkennt eine Gefahr im Kontext kortikaler Gedächtnisinhalte, die Amygdala (die sich an der Erinnerung an vergangene Angst-, Stress- und Schmerzereignisse beteiligt) löst
entsprechende vegetativ-somatische Reaktionen aus. Das erklärt mögliche
Dissoziationen:
 Ist
der Mandelkern beschädigt, wird eine drohende Gefahr zwar erkannt
(Hippocampus), die körperliche Reaktion bleibt aber aus.
Ist
der Mandelkern beschädigt, wird eine drohende Gefahr zwar erkannt
(Hippocampus), die körperliche Reaktion bleibt aber aus.
 Bei Schädigung
des Hippocampus kann hingegen das potentiell angstauslösende Muster
nicht erkannt werden; Reizung des Mandelkerns löst körperliche
Reaktionen aus, ohne dass eine Gefahr erkannt worden wäre.
Insel: Die Insel erkennt emotional beladene, stressartige Reizmuster und
koordiniert autonom-nervöse (z.B. Herzrasen), endokrine (z.B. Cortisolausschüttung)
und motorische Reaktionen (z.B. Fluchtbewegungen).
Frontalhirn: Schließlich kommt das Präfrontalhirn und der vordere gyrus cinguli
ins Spiel. Durch Beteiligung dieser kortikalen Anteile werden erlernte
und/oder sozial vermittelte Beurteilungsmuster in die Angstreaktion
miteinbezogen. Erlernte Angstschleifen können unter Mitwirkung des Frontalhirns wieder "verlernt" werden (Angstabbau), wozu das Endocannabinoidsystem notwendig ist.
Angst wirkt über mehrere Transmittersysteme:
Bei Schädigung
des Hippocampus kann hingegen das potentiell angstauslösende Muster
nicht erkannt werden; Reizung des Mandelkerns löst körperliche
Reaktionen aus, ohne dass eine Gefahr erkannt worden wäre.
Insel: Die Insel erkennt emotional beladene, stressartige Reizmuster und
koordiniert autonom-nervöse (z.B. Herzrasen), endokrine (z.B. Cortisolausschüttung)
und motorische Reaktionen (z.B. Fluchtbewegungen).
Frontalhirn: Schließlich kommt das Präfrontalhirn und der vordere gyrus cinguli
ins Spiel. Durch Beteiligung dieser kortikalen Anteile werden erlernte
und/oder sozial vermittelte Beurteilungsmuster in die Angstreaktion
miteinbezogen. Erlernte Angstschleifen können unter Mitwirkung des Frontalhirns wieder "verlernt" werden (Angstabbau), wozu das Endocannabinoidsystem notwendig ist.
Angst wirkt über mehrere Transmittersysteme:
 GABA-erges System: Es gibt Hinweise, dass im Zustand der Angst weniger
GABA wirksam ist, seine Hemmwirkung damit nachlässt und das
Gleichgewicht der Transmitterwirkungen gestört ist (Verknüpfungen mit noradrenergen und serotoninergen Systemen). Das würde erklären, warum Benzodiazepine, die an GABA-A-Rezeptoren binden, angstlösend wirken.
GABA-erges System: Es gibt Hinweise, dass im Zustand der Angst weniger
GABA wirksam ist, seine Hemmwirkung damit nachlässt und das
Gleichgewicht der Transmitterwirkungen gestört ist (Verknüpfungen mit noradrenergen und serotoninergen Systemen). Das würde erklären, warum Benzodiazepine, die an GABA-A-Rezeptoren binden, angstlösend wirken.
 Noradrenerges
System: Im locus coeruleus entspringenden Bahnen haben
Efferenzen in das gesamte Gehirn. Elektrische Reizung führt
(tierexperimentell) zu Panikattacken.
Noradrenerges
System: Im locus coeruleus entspringenden Bahnen haben
Efferenzen in das gesamte Gehirn. Elektrische Reizung führt
(tierexperimentell) zu Panikattacken.
 Serotonerges System (Raphe-Kerne): Wahrscheinlich ist auch seine Funktion im Angstzustand betroffen: Serotoninmangel kann angstauslösend wirken.
Funktionelle Schwerpunkte bei unterschiedlicher Nähe des Bedrohungspotentials: Während
bei (zeitlich / örtlich) weiter entfernten Bedrohungen vorwiegend das Präfrontalhirn aktiv
ist, spricht das Höhlengrau zunehmend auf nähere (unmittelbar drohende,
existentiell herausfordernde) Gefahren an, wie Studien mit fMRI gezeigt haben.
Serotonerges System (Raphe-Kerne): Wahrscheinlich ist auch seine Funktion im Angstzustand betroffen: Serotoninmangel kann angstauslösend wirken.
Funktionelle Schwerpunkte bei unterschiedlicher Nähe des Bedrohungspotentials: Während
bei (zeitlich / örtlich) weiter entfernten Bedrohungen vorwiegend das Präfrontalhirn aktiv
ist, spricht das Höhlengrau zunehmend auf nähere (unmittelbar drohende,
existentiell herausfordernde) Gefahren an, wie Studien mit fMRI gezeigt haben.
Nach dem Konzept von Hans Selye reagiert der Körper auf Stresseinwirkung mit einem allgemeinen Adaptionssyndrom, das er in drei
Phasen eingeteilt hat:


1)
Alarmreaktion - nach anfänglicher reizbedingter "Verwundbarkeit" des
Systems (Delle bei "1" in der

Abbildung) steigt dessen
Belastbarkeit. Während dieser akuten Reaktion reagiert das limbische
System, wirkt über Freisetzung hypothalamischer Hormone auf die
Hypophyse (ACTH,..) und bewirkt damit die Freisetzung
energiemobilisierender Hormone: Glucocorticoide (Cortisol) fördern den Katabolismus in Bewegungssystem (Muskeln, Knochen) und
Immunsystem
(lymphatisches Gewebe - Entzündungshemmung). Dies setzt
Aminosäuren ins Blut frei, die Leber verwendet diese zur Gluconeogenese - der Blutzuckerspiegel
steigt an.
Weiters kommt es zu einer Aktivierung des Sympathikus:
Katecholamine (Adrenalin, Noradrenalin) steigern Herzleistung und
Ventilation. Dadurch kann mehr Sauerstoff und Glucose in die Muskulatur
gelangen; das Gesamtmuster unterstützt eine
Fight-or-flight-Reaktion.

2)
Widerstandsphase - bewirkt eine Stabilisierung mit erhöhter
Ausschüttung von diversen Hormonen (ACTH, GH, Prolaktin, Corticoide
u.a.). In dieser Phase stellt der Organismus erfolgreich ein
neues
Gleichgewicht
zwischen Belastung und körperlicher Reaktion auf die
Belastung her. Bei andauernder Stresseinwirkung allerdings werden
Reserven
(Coping), über die der Organismus nicht unbegrenzt verfügen
kann (z.B.
endokrine Reagibilität) zusehends verbraucht; die Widerstandsphase kann nicht
unbegrenzt aufrechterhalten werden.

3)
Erschöpfungsphase - das System ist überfordert, physiologische
Reserven (Substrate, Regulationskapazität) sind aufgebraucht,
die
Funktion der Nebennieren nimmt ab (bis hin zur Atrophie), das
Immunsystem bricht zusammen, es können
Krankheitszeichen entstehen bis hin zu dauerhaften Schädigungen,
Zusammenbruch des Organismus und letalem Ausgang.
Die allgemeine physiologische Performance (Funktionsfähigkeit) kann als
Funktion des Belastungsgrades dargestellt werden, dabei ergibt sich
eine glockenförmige Kurve, benannt nach den Erstautoren R. Yerkes und J. Dodson :
:


Abbildung: Yerkes-Dodson-Kurve ("Aktivationsmodell")
Nach Yerkes RM, Dodson JD: The relation of strength of
stimulus to rapidity of habit-formation. J Compar Neurol Psychol 1908;
18: 459-82
Das Muster der Stressverarbeitung hängt u.a. davon ab,
wie die Erfolgsaussichten für eine aktive Beantwortung (fight) im
Vergleich zu denen einer Konfrontationsvermeidung (flight / fright)
eingeschätzt werden.
Unterforderung / Dekonditionierung: Ausbleibende Belastung senkt Alertheit und Spannkraft (links) und führt bei längerer Dauer zu adaptiver Verkümmerung physiologischer Reaktionssysteme.
Optimale Funktion (Mitte): Mit zunehmendem Herausforderungsdruck
und absehbaren Folgen von Handlungen reagiert der Körper aktiv und
effizient auf Belastungssituationen. Im Tiermodell sind besonders
Amygdala und Sympathikus aktiv, die Konzentration von
Katecholaminen und Gonadotropinen sowie Geschlechtshormonen nimmt zu,
das Immunsystem arbeitet im optimalen Bereich.
Überforderung (rechts): Sind
die Reize zu intensiv oder die Folgen eigener Handlungen nicht absehbar
(Unberechenbarkeit), stellt sich das Reaktionsmuster auf Passivität um.
Im Tiermodell rückt die Aktivität des Hippokampus und des
hypophysär-adrenokortikalen Systems
in den Vordergrund (ACTH, Glucocorticoide), die gonadotrop-sexuelle
Achse wird zurückgefahren.
Bei längerer Dauer stellt sich ein
Erschöpfungssyndrom ein
 Die stressbedingte Aktivierung des subkortikalen Systems (Abbildung
oben rechts) löst zwar eine Alarmreaktion aus, was für Kampf oder Flucht
vorteilhaft ist; für rationale Reaktionen ist dieses Muster allerdings
weniger günstig, da das Frontalhirn in dieser Situation eher gehemmt
und eine nüchterne Analyse einer potentiell gefährlichen Akutsituation
daher erschwert wird. Die Auslese hat hier offenbar insgesamt
körperliche vor mentalen Überlebensstrategien begünstigt; andererseits
kann eine gedämpfte körperliche Reaktion unter Umständen eine
Erschöpfungsphase vermeiden helfen.
Die stressbedingte Aktivierung des subkortikalen Systems (Abbildung
oben rechts) löst zwar eine Alarmreaktion aus, was für Kampf oder Flucht
vorteilhaft ist; für rationale Reaktionen ist dieses Muster allerdings
weniger günstig, da das Frontalhirn in dieser Situation eher gehemmt
und eine nüchterne Analyse einer potentiell gefährlichen Akutsituation
daher erschwert wird. Die Auslese hat hier offenbar insgesamt
körperliche vor mentalen Überlebensstrategien begünstigt; andererseits
kann eine gedämpfte körperliche Reaktion unter Umständen eine
Erschöpfungsphase vermeiden helfen.
 Situationsanalyse:
Verschiedene experimentelle Daten deuten darauf hin, dass die Strategie
einer Stressbeantwortung angesichts einer Bedrohung von der Beurteilung
der Gesamtsituation abhängt, die vom Großhirn zusammen mit dem
limbischen System vorgenommen wird.
Situationsanalyse:
Verschiedene experimentelle Daten deuten darauf hin, dass die Strategie
einer Stressbeantwortung angesichts einer Bedrohung von der Beurteilung
der Gesamtsituation abhängt, die vom Großhirn zusammen mit dem
limbischen System vorgenommen wird.
 Erscheint
der Erfolg einer aktiven Beantwortung der Herausforderung
wahrscheinlich, wird die "Kampfachse" aktiviert (mäßige Gefahr, Erfolg
einer aktiven Abwehrreaktion absehbar: Die Amygdala
aktiviert aggressiv-dominantes Verhalten; Sympathikus, Katecholamine,
Gonadotropine werden aktiviert).
Erscheint
der Erfolg einer aktiven Beantwortung der Herausforderung
wahrscheinlich, wird die "Kampfachse" aktiviert (mäßige Gefahr, Erfolg
einer aktiven Abwehrreaktion absehbar: Die Amygdala
aktiviert aggressiv-dominantes Verhalten; Sympathikus, Katecholamine,
Gonadotropine werden aktiviert).
 Erscheint die Gefahr intensiv und der
Erfolg eines Kampfes nicht absehbar, schaltet der Hippokampus eine
passive Reaktion; die ACTH-Achse wird aktiviert, die Gonadotropinausschüttung gehemmt,
eine Konfrontation vermieden.
Erscheint die Gefahr intensiv und der
Erfolg eines Kampfes nicht absehbar, schaltet der Hippokampus eine
passive Reaktion; die ACTH-Achse wird aktiviert, die Gonadotropinausschüttung gehemmt,
eine Konfrontation vermieden.
 Menschen in kritischen Situationen sollten ihren Kampfgeist nicht verlieren. Positive
Stressbeantwortung stärkt Psyche,
Zuversicht und Immunsystem. Ihrer Psychostruktur entsprechend sind
manche Personen geborene Fighter ("Optimisten"), andere neigen dazu,
verzagt
zu reagieren ("Pessimisten"). Von der Art und Weise, wie von ärztlicher
Seite eine
allenfalls folgenschwere Diagnose mitgeteilt und die Betreuung gestaltet wird,
kann sehr viel abhängen - schaffen es die Patienten, stabil und
belastbar zu bleiben (Resilienz), ist der Krankheitsverlauf günstiger (Mobilisierung von Reserven) als wenn sie mutlos und verängstigt sind (Immunsuppression).
Menschen in kritischen Situationen sollten ihren Kampfgeist nicht verlieren. Positive
Stressbeantwortung stärkt Psyche,
Zuversicht und Immunsystem. Ihrer Psychostruktur entsprechend sind
manche Personen geborene Fighter ("Optimisten"), andere neigen dazu,
verzagt
zu reagieren ("Pessimisten"). Von der Art und Weise, wie von ärztlicher
Seite eine
allenfalls folgenschwere Diagnose mitgeteilt und die Betreuung gestaltet wird,
kann sehr viel abhängen - schaffen es die Patienten, stabil und
belastbar zu bleiben (Resilienz), ist der Krankheitsverlauf günstiger (Mobilisierung von Reserven) als wenn sie mutlos und verängstigt sind (Immunsuppression).




 Adaption: ad-aptare = anpassen
Adaption: ad-aptare = anpassen Neuroendokrine Reaktionen
Neuroendokrine Reaktionen  Angst
Angst  "Adaptionssyndrom"
"Adaptionssyndrom"
 ist ein Reizmuster, auf das das Gehirn
ist ein Reizmuster, auf das das Gehirn  automatisierte
Gegenmaßnahmen zur Stabilisierung lebenswichtiger Zustandsgrößen (z.B.
Blutverlust) ergreift ("systemischer Stress") - auf der Ebene unterhalb des Großhirns,
automatisierte
Gegenmaßnahmen zur Stabilisierung lebenswichtiger Zustandsgrößen (z.B.
Blutverlust) ergreift ("systemischer Stress") - auf der Ebene unterhalb des Großhirns, oder unter Einbindung des limbischen Systems und anderer Teile des Großhirns die erlebte Reizmenge als exzessiv
oder die Reizqualität als bedrohlich einstuft ("neurogener Stress")
oder unter Einbindung des limbischen Systems und anderer Teile des Großhirns die erlebte Reizmenge als exzessiv
oder die Reizqualität als bedrohlich einstuft ("neurogener Stress")
 Abbildung: Stress und Stressor: Begriffe und Einflüsse
Abbildung: Stress und Stressor: Begriffe und Einflüsse
 Abbildung)
Abbildung) Stressoren: Reize, die auf das Stress-System einwirken (externe und interne; physische und psychische; etc)
Stressoren: Reize, die auf das Stress-System einwirken (externe und interne; physische und psychische; etc) Stress-System: Das physiologische (belastete und reagierende) System, z.B. Zelle, Organ, Mensch
Stress-System: Das physiologische (belastete und reagierende) System, z.B. Zelle, Organ, Mensch Stress-Effekte: biologische Reaktionen bzw. Veränderungen
infolge der Einwirkung des jeweiligen Stressors
Stress-Effekte: biologische Reaktionen bzw. Veränderungen
infolge der Einwirkung des jeweiligen Stressors Sofortreaktionen
- die unmittelbar das Überleben sichern sollen (Alarmreaktion - Adrenalinflut,
gesteigerte Atmungs-und Kreislaufleistung) werden von
Sofortreaktionen
- die unmittelbar das Überleben sichern sollen (Alarmreaktion - Adrenalinflut,
gesteigerte Atmungs-und Kreislaufleistung) werden von  chronischen
Stressantworten unterschieden (Widerstandsphase, Erschöpfung - s. unten).
chronischen
Stressantworten unterschieden (Widerstandsphase, Erschöpfung - s. unten).
 Abbildung: Akute Stressantwort
Abbildung: Akute Stressantwort
 ; gefährdet er hingehen die Funktionsfähigkeit des Systems (und kann pathogen wirken), spricht man von Disstress. Eustress (wörtlich "guter Stress") bewirkt "physiologische", gesundheitserhaltende adaptive
; gefährdet er hingehen die Funktionsfähigkeit des Systems (und kann pathogen wirken), spricht man von Disstress. Eustress (wörtlich "guter Stress") bewirkt "physiologische", gesundheitserhaltende adaptive  Antworten des Organismus, Disstress (ein Zustand unzulänglicher Adaption an den Stressor) überfordert sein
Anpassungsvermögen.
Antworten des Organismus, Disstress (ein Zustand unzulänglicher Adaption an den Stressor) überfordert sein
Anpassungsvermögen. Akuter Stress bewirkt eine Beschleunigung des Serotonin-Umsatzes im Gehirn,
Akuter Stress bewirkt eine Beschleunigung des Serotonin-Umsatzes im Gehirn,  chronischer Stress hingegen senkt die Freisetzung und den Umsatz von Serotonin.
chronischer Stress hingegen senkt die Freisetzung und den Umsatz von Serotonin. 
 Abbildung: Stress beeinflusst das Immunsystem
Abbildung: Stress beeinflusst das Immunsystem IL-1, Interleukin-1
IL-1, Interleukin-1  NK, natural killer cell
NK, natural killer cell
 bezeichnet
man die Fähigkeit des Körpers, durch Regelung entgegen äußeren und inneren
"Störgrößen" (Stressoren) Stabilität biologischer Zustandsgrößen zu
wahren. Die betreffende Zustandsgröße (z.B. Blutdruck) wird als Regelgröße bezeichnet, diese wird stabil gehalten oder entsprechend angepasst (Allostase
bezeichnet
man die Fähigkeit des Körpers, durch Regelung entgegen äußeren und inneren
"Störgrößen" (Stressoren) Stabilität biologischer Zustandsgrößen zu
wahren. Die betreffende Zustandsgröße (z.B. Blutdruck) wird als Regelgröße bezeichnet, diese wird stabil gehalten oder entsprechend angepasst (Allostase  : Anpassung an veränderte Herausforderungen durch physiologische Strategiewechsel mit dem Ziel erhaltener Stabilität).
: Anpassung an veränderte Herausforderungen durch physiologische Strategiewechsel mit dem Ziel erhaltener Stabilität).  Erhöhung des arteriolären Gefäßtonus und damit des peripheren
Widerstandes in den meisten Körperregionen mit Ausnahme der aktiven Muskulatur,
Erhöhung des arteriolären Gefäßtonus und damit des peripheren
Widerstandes in den meisten Körperregionen mit Ausnahme der aktiven Muskulatur, Tonisierung der Venen und damit Entspeicherung und
verbesserter Rückstrom des Blutes zum Herzen.
Tonisierung der Venen und damit Entspeicherung und
verbesserter Rückstrom des Blutes zum Herzen.
 Abbildung: Hormonelle Stressantworten
Abbildung: Hormonelle Stressantworten Kampfbereitschaft wird durch Katecholamine aus dem Nebennierenmark
mediiert, ausgelöst durch sympathische Nervenimpulse,
Kampfbereitschaft wird durch Katecholamine aus dem Nebennierenmark
mediiert, ausgelöst durch sympathische Nervenimpulse, Anpassung an persistierende Belastung durch Mineral- und Glucocorticoide, angeregt durch ACTH
Anpassung an persistierende Belastung durch Mineral- und Glucocorticoide, angeregt durch ACTH
 kann Stressreaktionen im Stoffwechsel in Sekundenschnelle mediieren (z.B. Substratmobilisierung, Kreislauf- und Atemanregung).
kann Stressreaktionen im Stoffwechsel in Sekundenschnelle mediieren (z.B. Substratmobilisierung, Kreislauf- und Atemanregung).  Abbildung):
Abbildung):  Kurzfristig, d.h. innerhalb von Sekunden bis Minuten (Katecholamine) kommt es zur Mobilisierung von Glucose (Leber),
zur Steigerung der Kapazität in den Transportsystemen (Atmung und
Kreislauf), erhöhtem Energieumsatz und Umverteilung des
Herzzeitvolumens vom Splanchnicus (Darm, Niere etc) zum Gehirn
(Aufmerksamkeit).
Kurzfristig, d.h. innerhalb von Sekunden bis Minuten (Katecholamine) kommt es zur Mobilisierung von Glucose (Leber),
zur Steigerung der Kapazität in den Transportsystemen (Atmung und
Kreislauf), erhöhtem Energieumsatz und Umverteilung des
Herzzeitvolumens vom Splanchnicus (Darm, Niere etc) zum Gehirn
(Aufmerksamkeit). Längerfristig - weil über Transkriptionsanregung im Zellkern wirkend,
über Minuten und bis zu Stunden hinweg - steigern Mineralkortikoide (Aldosteron) das extrazelluläre Flüssigkeitsvolumen und damit die Kreislaufstabilität, während Glucocorticoide (Cortisol) Eiweiß- und Fettreserven zur Glucosebildung mobilisieren sowie im Immunsystem den Aminosäureverbrauch auf Sparflamme drehen.
Längerfristig - weil über Transkriptionsanregung im Zellkern wirkend,
über Minuten und bis zu Stunden hinweg - steigern Mineralkortikoide (Aldosteron) das extrazelluläre Flüssigkeitsvolumen und damit die Kreislaufstabilität, während Glucocorticoide (Cortisol) Eiweiß- und Fettreserven zur Glucosebildung mobilisieren sowie im Immunsystem den Aminosäureverbrauch auf Sparflamme drehen.  Der stressinduzierte Anstieg des Glucocorticoidspiegels wirkt als negative Rückkopplung auf Gehirn und Immunsystem
- er bremst die Aktivität des hypothalamisch-hypophysär-adrenalen
Sytems und schützt den Körper vor überschießenden endokrinen und
immunologischen Reaktionen.
Der stressinduzierte Anstieg des Glucocorticoidspiegels wirkt als negative Rückkopplung auf Gehirn und Immunsystem
- er bremst die Aktivität des hypothalamisch-hypophysär-adrenalen
Sytems und schützt den Körper vor überschießenden endokrinen und
immunologischen Reaktionen.  Chronisch erhöhte Glucocorticoidspiegel können Glucoseaufnahme und Proteinsynthese so stark verringern, dass die mentale Performance abnimmt und degenerative Veränderungen (Neuronenverlust) auftreten.
Chronisch erhöhte Glucocorticoidspiegel können Glucoseaufnahme und Proteinsynthese so stark verringern, dass die mentale Performance abnimmt und degenerative Veränderungen (Neuronenverlust) auftreten. 
 Abbildung: CRH-Neurone im Mittelpunkt von Stresseinflüssen
Abbildung: CRH-Neurone im Mittelpunkt von Stresseinflüssen
 Abbildung).
Abbildung). 
 Abbildung: Fight or flight-Reaktion
Abbildung: Fight or flight-Reaktion
 Abbildung).
Abbildung). Stress aktiviert den Sympathikus
('Kampfbereitschaft') und die hypothalamisch-hypophysär-adrenale Achse, was zur Aktivierung der Nebennierenrinde führt. Die Zellen im Hippokampus verfügen über zahlreiche Cortisolrezeptoren,
und der Hippokampus kann die Antwort der
hypothalamisch-hypophysär-adrenalen Achse auf Stresseinwirkung dämpfen.
Stress aktiviert den Sympathikus
('Kampfbereitschaft') und die hypothalamisch-hypophysär-adrenale Achse, was zur Aktivierung der Nebennierenrinde führt. Die Zellen im Hippokampus verfügen über zahlreiche Cortisolrezeptoren,
und der Hippokampus kann die Antwort der
hypothalamisch-hypophysär-adrenalen Achse auf Stresseinwirkung dämpfen.
 24 warning signs of stress
24 warning signs of stress Längerfristige Auswirkungen auf den Stoffwechsel stellen sich abhängig
vom Zeitrahmen dar. Stress hat vielfache Auswirkungen auf das Immunsystem: Einerseits werden akute zelluläre Immunantwort gedämpft, andererseits unterstützt akuter Stress - Cortisolbedingt - die Zuweisung von Leukozyten ('Trafficking') in entzündetes Gewebe.
Längerfristige Auswirkungen auf den Stoffwechsel stellen sich abhängig
vom Zeitrahmen dar. Stress hat vielfache Auswirkungen auf das Immunsystem: Einerseits werden akute zelluläre Immunantwort gedämpft, andererseits unterstützt akuter Stress - Cortisolbedingt - die Zuweisung von Leukozyten ('Trafficking') in entzündetes Gewebe.  Abbildung).
Abbildung).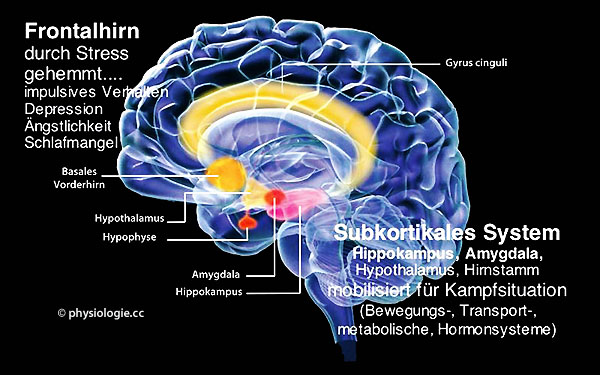
 Abbildung: Funktionsgleichgewicht Frontalhirn - "subkortikales" System
Abbildung: Funktionsgleichgewicht Frontalhirn - "subkortikales" System
 System (
System ( Abbildung) kann entspannend oder
mobilisierend wirken und dementsprechend Aufmerksamkeit und vegetative
Lage (Kreislauf, Atmung, Hormone..) steuern. So umfasst die
Mobilisierung für eine Fight-or-flight-Situation die Aktivierung von
Kreislauf, Atmung und Muskelsystem.
Abbildung) kann entspannend oder
mobilisierend wirken und dementsprechend Aufmerksamkeit und vegetative
Lage (Kreislauf, Atmung, Hormone..) steuern. So umfasst die
Mobilisierung für eine Fight-or-flight-Situation die Aktivierung von
Kreislauf, Atmung und Muskelsystem. 
 Abbildung: Verlagerung von Frontalhirn- auf limbische Kontrolle bei Stresseinwirkung
Abbildung: Verlagerung von Frontalhirn- auf limbische Kontrolle bei Stresseinwirkung
 Erhöhte Muskeldurchblutung (Adrenalin, evt. autoregulativ - bei starker Muskelaktivität)
Erhöhte Muskeldurchblutung (Adrenalin, evt. autoregulativ - bei starker Muskelaktivität) Erhöhte Hautdurchblutung (mit Schweißsekretion)
Erhöhte Hautdurchblutung (mit Schweißsekretion) Herabgesetzte Durchblutung im Splanchnicusgebiet und in den Nieren (Umleitung zu akut lebenswichtigen Organen)
Herabgesetzte Durchblutung im Splanchnicusgebiet und in den Nieren (Umleitung zu akut lebenswichtigen Organen) Kontraktion der meisten Venen (hoher Sympathikustonus → Mobilisierung von Blut für den zentralen Kreislauf)
Kontraktion der meisten Venen (hoher Sympathikustonus → Mobilisierung von Blut für den zentralen Kreislauf) Erhöhte Herzfrequenz und -kontraktilität (gesteigertes Herzzeitvolumen)
Erhöhte Herzfrequenz und -kontraktilität (gesteigertes Herzzeitvolumen)
 Abbildung: Wie sich Belastung auf die Förderleistung des Herzens auswirkt
Abbildung: Wie sich Belastung auf die Förderleistung des Herzens auswirkt
 Abbildung).
Abbildung). Abbildung) und speichert diesbezügliche Erinnerungen (implizit erlernt), der zentrale aktiviert neurohumorale Reaktionen (Anstieg des Sympathikustonus, Bildung von Stresshormonen). Die Amygdalae
koordinieren so Reaktionen auf externe
Auslösereize (solche auf interozeptive Reize - z.B. Hyperkapnie
/ Azidose - liegen nicht im Einflussbereich des Amygdalasystems).
Abbildung) und speichert diesbezügliche Erinnerungen (implizit erlernt), der zentrale aktiviert neurohumorale Reaktionen (Anstieg des Sympathikustonus, Bildung von Stresshormonen). Die Amygdalae
koordinieren so Reaktionen auf externe
Auslösereize (solche auf interozeptive Reize - z.B. Hyperkapnie
/ Azidose - liegen nicht im Einflussbereich des Amygdalasystems). 
 Abbildung: "Angstschaltung"
Abbildung: "Angstschaltung"
 Abbildung).
Abbildung).  Ist
der Mandelkern beschädigt, wird eine drohende Gefahr zwar erkannt
(Hippocampus), die körperliche Reaktion bleibt aber aus.
Ist
der Mandelkern beschädigt, wird eine drohende Gefahr zwar erkannt
(Hippocampus), die körperliche Reaktion bleibt aber aus.  Bei Schädigung
des Hippocampus kann hingegen das potentiell angstauslösende Muster
nicht erkannt werden; Reizung des Mandelkerns löst körperliche
Reaktionen aus, ohne dass eine Gefahr erkannt worden wäre.
Bei Schädigung
des Hippocampus kann hingegen das potentiell angstauslösende Muster
nicht erkannt werden; Reizung des Mandelkerns löst körperliche
Reaktionen aus, ohne dass eine Gefahr erkannt worden wäre. GABA-erges System: Es gibt Hinweise, dass im Zustand der Angst weniger
GABA wirksam ist, seine Hemmwirkung damit nachlässt und das
Gleichgewicht der Transmitterwirkungen gestört ist (Verknüpfungen mit noradrenergen und serotoninergen Systemen). Das würde erklären, warum Benzodiazepine, die an GABA-A-Rezeptoren binden, angstlösend wirken.
GABA-erges System: Es gibt Hinweise, dass im Zustand der Angst weniger
GABA wirksam ist, seine Hemmwirkung damit nachlässt und das
Gleichgewicht der Transmitterwirkungen gestört ist (Verknüpfungen mit noradrenergen und serotoninergen Systemen). Das würde erklären, warum Benzodiazepine, die an GABA-A-Rezeptoren binden, angstlösend wirken.  Noradrenerges
System: Im locus coeruleus entspringenden Bahnen haben
Efferenzen in das gesamte Gehirn. Elektrische Reizung führt
(tierexperimentell) zu Panikattacken.
Noradrenerges
System: Im locus coeruleus entspringenden Bahnen haben
Efferenzen in das gesamte Gehirn. Elektrische Reizung führt
(tierexperimentell) zu Panikattacken.  Serotonerges System (Raphe-Kerne): Wahrscheinlich ist auch seine Funktion im Angstzustand betroffen: Serotoninmangel kann angstauslösend wirken.
Serotonerges System (Raphe-Kerne): Wahrscheinlich ist auch seine Funktion im Angstzustand betroffen: Serotoninmangel kann angstauslösend wirken.
 1)
Alarmreaktion - nach anfänglicher reizbedingter "Verwundbarkeit" des
Systems (Delle bei "1" in der
1)
Alarmreaktion - nach anfänglicher reizbedingter "Verwundbarkeit" des
Systems (Delle bei "1" in der  Abbildung) steigt dessen
Belastbarkeit. Während dieser akuten Reaktion reagiert das limbische
System, wirkt über Freisetzung hypothalamischer Hormone auf die
Hypophyse (ACTH,..) und bewirkt damit die Freisetzung
energiemobilisierender Hormone: Glucocorticoide (Cortisol) fördern den Katabolismus in Bewegungssystem (Muskeln, Knochen) und
Immunsystem
(lymphatisches Gewebe - Entzündungshemmung). Dies setzt
Aminosäuren ins Blut frei, die Leber verwendet diese zur Gluconeogenese - der Blutzuckerspiegel
steigt an.
Abbildung) steigt dessen
Belastbarkeit. Während dieser akuten Reaktion reagiert das limbische
System, wirkt über Freisetzung hypothalamischer Hormone auf die
Hypophyse (ACTH,..) und bewirkt damit die Freisetzung
energiemobilisierender Hormone: Glucocorticoide (Cortisol) fördern den Katabolismus in Bewegungssystem (Muskeln, Knochen) und
Immunsystem
(lymphatisches Gewebe - Entzündungshemmung). Dies setzt
Aminosäuren ins Blut frei, die Leber verwendet diese zur Gluconeogenese - der Blutzuckerspiegel
steigt an.  2)
Widerstandsphase - bewirkt eine Stabilisierung mit erhöhter
Ausschüttung von diversen Hormonen (ACTH, GH, Prolaktin, Corticoide
u.a.). In dieser Phase stellt der Organismus erfolgreich ein neues
Gleichgewicht
zwischen Belastung und körperlicher Reaktion auf die
Belastung her. Bei andauernder Stresseinwirkung allerdings werden
Reserven (Coping), über die der Organismus nicht unbegrenzt verfügen
kann (z.B.
endokrine Reagibilität) zusehends verbraucht; die Widerstandsphase kann nicht
unbegrenzt aufrechterhalten werden.
2)
Widerstandsphase - bewirkt eine Stabilisierung mit erhöhter
Ausschüttung von diversen Hormonen (ACTH, GH, Prolaktin, Corticoide
u.a.). In dieser Phase stellt der Organismus erfolgreich ein neues
Gleichgewicht
zwischen Belastung und körperlicher Reaktion auf die
Belastung her. Bei andauernder Stresseinwirkung allerdings werden
Reserven (Coping), über die der Organismus nicht unbegrenzt verfügen
kann (z.B.
endokrine Reagibilität) zusehends verbraucht; die Widerstandsphase kann nicht
unbegrenzt aufrechterhalten werden.  3)
Erschöpfungsphase - das System ist überfordert, physiologische
Reserven (Substrate, Regulationskapazität) sind aufgebraucht, die
Funktion der Nebennieren nimmt ab (bis hin zur Atrophie), das
Immunsystem bricht zusammen, es können
Krankheitszeichen entstehen bis hin zu dauerhaften Schädigungen,
Zusammenbruch des Organismus und letalem Ausgang.
3)
Erschöpfungsphase - das System ist überfordert, physiologische
Reserven (Substrate, Regulationskapazität) sind aufgebraucht, die
Funktion der Nebennieren nimmt ab (bis hin zur Atrophie), das
Immunsystem bricht zusammen, es können
Krankheitszeichen entstehen bis hin zu dauerhaften Schädigungen,
Zusammenbruch des Organismus und letalem Ausgang.
 :
:
 Abbildung: Yerkes-Dodson-Kurve ("Aktivationsmodell")
Abbildung: Yerkes-Dodson-Kurve ("Aktivationsmodell")
 Situationsanalyse:
Verschiedene experimentelle Daten deuten darauf hin, dass die Strategie
einer Stressbeantwortung angesichts einer Bedrohung von der Beurteilung
der Gesamtsituation abhängt, die vom Großhirn zusammen mit dem
limbischen System vorgenommen wird.
Situationsanalyse:
Verschiedene experimentelle Daten deuten darauf hin, dass die Strategie
einer Stressbeantwortung angesichts einer Bedrohung von der Beurteilung
der Gesamtsituation abhängt, die vom Großhirn zusammen mit dem
limbischen System vorgenommen wird.  Erscheint
der Erfolg einer aktiven Beantwortung der Herausforderung
wahrscheinlich, wird die "Kampfachse" aktiviert (mäßige Gefahr, Erfolg
einer aktiven Abwehrreaktion absehbar: Die Amygdala
aktiviert aggressiv-dominantes Verhalten; Sympathikus, Katecholamine,
Gonadotropine werden aktiviert).
Erscheint
der Erfolg einer aktiven Beantwortung der Herausforderung
wahrscheinlich, wird die "Kampfachse" aktiviert (mäßige Gefahr, Erfolg
einer aktiven Abwehrreaktion absehbar: Die Amygdala
aktiviert aggressiv-dominantes Verhalten; Sympathikus, Katecholamine,
Gonadotropine werden aktiviert).  Erscheint die Gefahr intensiv und der
Erfolg eines Kampfes nicht absehbar, schaltet der Hippokampus eine
passive Reaktion; die ACTH-Achse wird aktiviert, die Gonadotropinausschüttung gehemmt,
eine Konfrontation vermieden.
Erscheint die Gefahr intensiv und der
Erfolg eines Kampfes nicht absehbar, schaltet der Hippokampus eine
passive Reaktion; die ACTH-Achse wird aktiviert, die Gonadotropinausschüttung gehemmt,
eine Konfrontation vermieden. Menschen in kritischen Situationen sollten ihren Kampfgeist nicht verlieren. Positive
Stressbeantwortung stärkt Psyche,
Zuversicht und Immunsystem. Ihrer Psychostruktur entsprechend sind
manche Personen geborene Fighter ("Optimisten"), andere neigen dazu,
verzagt
zu reagieren ("Pessimisten"). Von der Art und Weise, wie von ärztlicher
Seite eine
allenfalls folgenschwere Diagnose mitgeteilt und die Betreuung gestaltet wird,
kann sehr viel abhängen - schaffen es die Patienten, stabil und
belastbar zu bleiben (Resilienz), ist der Krankheitsverlauf günstiger (Mobilisierung von Reserven) als wenn sie mutlos und verängstigt sind (Immunsuppression).
Menschen in kritischen Situationen sollten ihren Kampfgeist nicht verlieren. Positive
Stressbeantwortung stärkt Psyche,
Zuversicht und Immunsystem. Ihrer Psychostruktur entsprechend sind
manche Personen geborene Fighter ("Optimisten"), andere neigen dazu,
verzagt
zu reagieren ("Pessimisten"). Von der Art und Weise, wie von ärztlicher
Seite eine
allenfalls folgenschwere Diagnose mitgeteilt und die Betreuung gestaltet wird,
kann sehr viel abhängen - schaffen es die Patienten, stabil und
belastbar zu bleiben (Resilienz), ist der Krankheitsverlauf günstiger (Mobilisierung von Reserven) als wenn sie mutlos und verängstigt sind (Immunsuppression).
 Stressoren (externe und interne; physische und psychische; etc) wirken
auf das System (Zelle, Organ, Mensch) ein, Stress-Effekte sind
biologische Reaktionen bzw. Veränderungen infolge der Einwirkung des
jeweiligen Stressors
Stressoren (externe und interne; physische und psychische; etc) wirken
auf das System (Zelle, Organ, Mensch) ein, Stress-Effekte sind
biologische Reaktionen bzw. Veränderungen infolge der Einwirkung des
jeweiligen Stressors Stress kann "psychisch" (neurogen) oder "physisch" (systemisch, z.B.
bei Absinken des Blutdrucks oder des Blutzuckerspiegels) auftreten,
beides bewirkt Sofortreaktionen wie die Freisetzung von CRH oder die
Stabilisierung des Kreislaufs (Sympathikuseinfluss)
Stress kann "psychisch" (neurogen) oder "physisch" (systemisch, z.B.
bei Absinken des Blutdrucks oder des Blutzuckerspiegels) auftreten,
beides bewirkt Sofortreaktionen wie die Freisetzung von CRH oder die
Stabilisierung des Kreislaufs (Sympathikuseinfluss) Neurogener Stress alarmiert das limbische System. Die Mandelkerne
fungieren als "Angstzentrum" und können im Hirnstamm die Dopamin- und
Noradrenalinfreisetzung anregen. Diese hemmen den präfrontalen Kortex,
der Emotionen kontrolliert und die Produktion von Katecholaminen ím
Hirnstamm dämpft
Neurogener Stress alarmiert das limbische System. Die Mandelkerne
fungieren als "Angstzentrum" und können im Hirnstamm die Dopamin- und
Noradrenalinfreisetzung anregen. Diese hemmen den präfrontalen Kortex,
der Emotionen kontrolliert und die Produktion von Katecholaminen ím
Hirnstamm dämpft Eustress wirkt auf das Stress-System fördernd (resilienzsteigernd),
während Disstress das System überfordert und pathogen wirken kann.
Akuter Stress beschleunigt den Serotonin-Umsatz im Gehirn, chronischer
Stress senkt ihn ab
Eustress wirkt auf das Stress-System fördernd (resilienzsteigernd),
während Disstress das System überfordert und pathogen wirken kann.
Akuter Stress beschleunigt den Serotonin-Umsatz im Gehirn, chronischer
Stress senkt ihn ab Stressinduzierter Anstieg des Glucocorticoidspiegels bremst die
Aktivität des hypothalamisch-hypophysär-adrenalen Sytems und schützt
den Körper vor überschießenden endokrinen und immunologischen Reaktionen
Stressinduzierter Anstieg des Glucocorticoidspiegels bremst die
Aktivität des hypothalamisch-hypophysär-adrenalen Sytems und schützt
den Körper vor überschießenden endokrinen und immunologischen Reaktionen Der präfrontale Kortex "überwacht" Verhalten (Aggression,
Sexualantrieb) und Emotionen. Bei akuten Herausforderungen veranlassen
die Mandelkerne starke Freisetzung von Dopamin und Noradrenalin, dies
dämpft die Aktivität des Forntalhirns
Der präfrontale Kortex "überwacht" Verhalten (Aggression,
Sexualantrieb) und Emotionen. Bei akuten Herausforderungen veranlassen
die Mandelkerne starke Freisetzung von Dopamin und Noradrenalin, dies
dämpft die Aktivität des Forntalhirns Fight-or-flight-Reaktionen bei akutem Stress erhöhen sensorische
Aufmerksamkeit, Muskel- und Hautdurchblutung und senken die
Durchblutung in Splanchnicusgebiet und Nieren (Umverteilung in
unmittelbar überlebenswichtige Gebiete). Das Herzzeitvolumen steigt
Fight-or-flight-Reaktionen bei akutem Stress erhöhen sensorische
Aufmerksamkeit, Muskel- und Hautdurchblutung und senken die
Durchblutung in Splanchnicusgebiet und Nieren (Umverteilung in
unmittelbar überlebenswichtige Gebiete). Das Herzzeitvolumen steigt Das allgemeine Adaptionssyndrom nach Hans Selye wird in drei Phasen
eingeteilt: 1) Alarmreaktion - das limbische System setzt
energiemobilisierende Hormone frei und aktiviert den Sympathikus
(Fight-or-flight-Reaktion); 2) Widerstandsphase - ein neues
Gleichgewicht zwischen Belastung und körperlicher Reaktion wird
hergestellt, das nicht unbegrenzt aufrechterhalten werden kann; 3)
Erschöpfungsphase - Substrate und Regulationskapazität sind
aufgebraucht, das System erschöpft
Das allgemeine Adaptionssyndrom nach Hans Selye wird in drei Phasen
eingeteilt: 1) Alarmreaktion - das limbische System setzt
energiemobilisierende Hormone frei und aktiviert den Sympathikus
(Fight-or-flight-Reaktion); 2) Widerstandsphase - ein neues
Gleichgewicht zwischen Belastung und körperlicher Reaktion wird
hergestellt, das nicht unbegrenzt aufrechterhalten werden kann; 3)
Erschöpfungsphase - Substrate und Regulationskapazität sind
aufgebraucht, das System erschöpft