




 Aufgaben der
Niere
Aufgaben der
Niere
 Bowman-Kapsel: William Bowman
Bowman-Kapsel: William Bowman| Ausscheidung und Entgiftung, Kreislaufstabilisierung und hormonelle Regulation sind die Hauptaufgaben
der Niere. Ihr
Salz-Wasser-Haushalt beeinflusst Hydration, osmotischen Druck und
pH-Wert; harnpflichtige Substanzen (Harnstoff, Ammonium, Urat, Kreatinin, Kalium..) werden mit dem Urin
entfernt; Erythropoetin und Vitamin-D-Hormon beeinflussen Blutvolumen,
Sauerstofftransport, Knochenstoffwechsel und zahlreiche weitere Systeme; Renin konserviert Kochsalz und hebt den Blutdruck. Trotz ihres geringen Gewichts (weniger als 0,5% der Körpermasse) beanspruchen die Nieren ein Fünftel des Ruhe-Herzzeitvolumens (~1 l/min, renale Plasmadurchströmung RPF ~600 ml/min). Das ist notwendig für ausreichende glomeruläre Filtration (GFR ~120 ml/min) und tubuläre Austauschprozesse. Die Rückgewinnung von Stoffen aus dem Ultrafiltrat erfolgt in den Nierentubuli (tubuläre Resorption). Substanzen können vollständig, teilweise oder gar nicht aus dem Primärharn rückresorbiert werden; dementsprechend tauchen sie im Urin gar nicht (vollständig rückresorbiert) oder unterschiedlich stark konzentriert auf. Da nur etwa 1% der glomerulär filtrierten Flüssigkeitsmenge in den Harn gelangt, wird eine filtrierte Substanz, die nicht rückresorbiert wird, im Urin automatisch ~100-fach konzentriert. Manche Substanzen werden darüber hinaus tubulär sezerniert; ihre Ausscheidung steigt dadurch an. Das kann z.B. bei Kalium der Fall sein (kaliumreiche Ernährung). Als Clearance wird die "Reinigungsleistung" z.B. der Niere bezeichnet - definiert als dasjenige Volumen an Flüssigkeit, das pro Zeiteinheit vollständig von einer bestimmten Substanz "gereinigt" wird (Clearance = Volumen / Zeit). Bei der renalen Clearance wird der betreffende Stoff mit dem Harn ausgeschieden, d.h. aus dem Körper entfernt. |
 Steuerung der Nierenfunktion
Steuerung der Nierenfunktion  Blut- und Energieversorgung
Blut- und Energieversorgung  Clearance
Clearance  Ionentransport in verschiedenen Nephronabschnitten
Ionentransport in verschiedenen Nephronabschnitten  Harnpflichtige Stoffe
Harnpflichtige Stoffe  Stoffkonzentrationen entlang des Tubulussysytems
Stoffkonzentrationen entlang des Tubulussysytems  Fraktionelle Ausscheidung
Fraktionelle Ausscheidung

 Clearance
Clearance  RPF, FF
RPF, FF  Harnfixa
Harnfixa  Fraktionelle Ausscheidung
Fraktionelle Ausscheidung
 Core messages
Core messages Bei Verletzung renaler Gefäße kann es zu akut lebensbedrohlichem
Blutverlust in den Bauchraum kommen, was rasch zu Schocksymptomen führt.
Bei Verletzung renaler Gefäße kann es zu akut lebensbedrohlichem
Blutverlust in den Bauchraum kommen, was rasch zu Schocksymptomen führt. (
( Abbildung), bestehend aus einem Blutplasma filtrierenden
Abbildung), bestehend aus einem Blutplasma filtrierenden  Teil - einem Kapillarknäuel, genannt Glomerulus
Teil - einem Kapillarknäuel, genannt Glomerulus (auch: Glomerulum) im Nierenkörperchen (Malpighi-Körperchen
(auch: Glomerulum) im Nierenkörperchen (Malpighi-Körperchen ), das von der Bowman-Kapsel
), das von der Bowman-Kapsel  druckdicht umrahmt ist - und einem langen, geschlungenen Rohr, dem Tubulus
druckdicht umrahmt ist - und einem langen, geschlungenen Rohr, dem Tubulus . Letzterer verändert das im Glomerulus entstandene Filtrat, indem er Stoffe in (peritubuläre) Kapillaren rückresorbiert, teilweise aus ihnen auch sezerniert.
. Letzterer verändert das im Glomerulus entstandene Filtrat, indem er Stoffe in (peritubuläre) Kapillaren rückresorbiert, teilweise aus ihnen auch sezerniert.

 Abbildung: Aufbau des harnbildenden Systems
Abbildung: Aufbau des harnbildenden Systems 25.000 mM Natrium,
25.000 mM Natrium,  18.000 mM Chlorid,
18.000 mM Chlorid,
 4.500 mM Bicarbonat,
4.500 mM Bicarbonat,  900 mM Glucose und
900 mM Glucose und  720 mM Kalium an.
720 mM Kalium an. 
 Abbildung: Superfizielle und juxtamedulläre Nephrone
Abbildung: Superfizielle und juxtamedulläre Nephrone
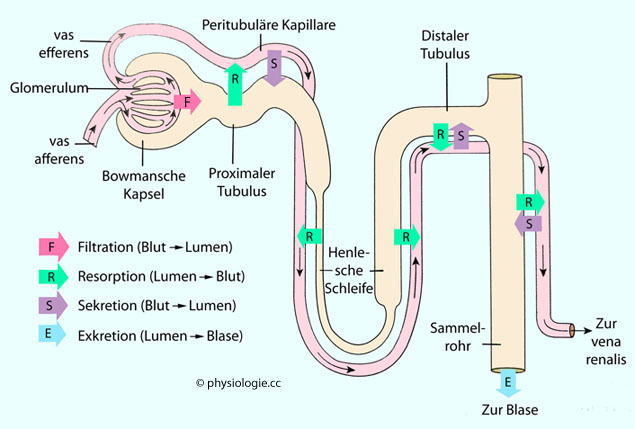
 Abbildung: Transportvorgänge in einem Nephron
Abbildung: Transportvorgänge in einem Nephron
 Die Menge einer Substanz, die von den Nieren in einer bestimmten Zeit ausgeschieden wird, errechnet sich wie folgt:
Die Menge einer Substanz, die von den Nieren in einer bestimmten Zeit ausgeschieden wird, errechnet sich wie folgt:| Ausgeschiedene Menge = filtrierte - rückresorbierte + sezernierte Menge |
 Homöostase: Die Nieren halten ein "inneres Milieu" im Körper (Claude Bernard:
Milieu interieur) aufrecht - sie regulieren die Ausscheidung von
Homöostase: Die Nieren halten ein "inneres Milieu" im Körper (Claude Bernard:
Milieu interieur) aufrecht - sie regulieren die Ausscheidung von Wasser (Flüssigkeitsbilanz, Osmoregulation),
Wasser (Flüssigkeitsbilanz, Osmoregulation),  Salzen (Natrium, Kalium, Calcium, Magnesium, Chlorid - gestörte Nierenfunktion äußert sich oft in Abweichungen der Elektrolyte) und beeinflussen damit
Salzen (Natrium, Kalium, Calcium, Magnesium, Chlorid - gestörte Nierenfunktion äußert sich oft in Abweichungen der Elektrolyte) und beeinflussen damit Membranpotentiale, Nervenleitung, Muskelkontraktion, Blutvolumen und Blutdruck; und
Membranpotentiale, Nervenleitung, Muskelkontraktion, Blutvolumen und Blutdruck; und stabilisieren den pH-Wert (Ausscheidung von Wasserstoffionen, Bicarbonat, Phosphat, Säuren)
stabilisieren den pH-Wert (Ausscheidung von Wasserstoffionen, Bicarbonat, Phosphat, Säuren) Entgiftung: Die Nieren scheiden Stoffe aus, deren Anhäufung sonst
toxisch wäre (harnpflichtige
Substanzen müssen mit dem Harn ausgeschieden werden, weil sie auf
keinem anderen Weg ausreichend aus dem Körper entfernt werden können),
z.B.
Entgiftung: Die Nieren scheiden Stoffe aus, deren Anhäufung sonst
toxisch wäre (harnpflichtige
Substanzen müssen mit dem Harn ausgeschieden werden, weil sie auf
keinem anderen Weg ausreichend aus dem Körper entfernt werden können),
z.B.  Stickstoffverbindungen (Harnstoff, Ammoniumsalze)
Stickstoffverbindungen (Harnstoff, Ammoniumsalze) Harnsäure (Urate)
Harnsäure (Urate) Kreatinin
Kreatinin Kalium
Kalium Endokrine Funktionen der Nieren: Die Nieren sind
Endokrine Funktionen der Nieren: Die Nieren sind  in den Reninmechanismus involviert (Stabilisierung bzw. Erhöhung des Blutdrucks),
in den Reninmechanismus involviert (Stabilisierung bzw. Erhöhung des Blutdrucks),  bilden Erythropoetin (Erhöhung des Sauerstofftransports),
bilden Erythropoetin (Erhöhung des Sauerstofftransports),  aktivieren Vitamin D3-Hormon (Calcium- und Phosphatmetabolismus, Knochenstoffwechsel u.a.),
aktivieren Vitamin D3-Hormon (Calcium- und Phosphatmetabolismus, Knochenstoffwechsel u.a.),  bilden Kinine (Bradykinin),
bilden Kinine (Bradykinin), synthetisieren bei Bedarf Prostaglandine. In der Niere gebildete Prostaglandine beeinflussen sowohl ihre Hämodynamik als auch ihre Ausscheidungsfunktion: Prostacyclin (PGI2) in den Glomeruli und PGE2 im Nierenmark wirken vasodilatatorisch - erhöhen damit Perfusion und Filtration -
und natriuretisch. Unter Basisbedingungen ist die renale
Prostaglandinsynthese gering; angeregt wird sie bei geringer Perfusion,
d.h. bei Ischämie bzw. durch Vasokontriktoren wie Angiotensin II, Noradrenalin, Vasopressin.
synthetisieren bei Bedarf Prostaglandine. In der Niere gebildete Prostaglandine beeinflussen sowohl ihre Hämodynamik als auch ihre Ausscheidungsfunktion: Prostacyclin (PGI2) in den Glomeruli und PGE2 im Nierenmark wirken vasodilatatorisch - erhöhen damit Perfusion und Filtration -
und natriuretisch. Unter Basisbedingungen ist die renale
Prostaglandinsynthese gering; angeregt wird sie bei geringer Perfusion,
d.h. bei Ischämie bzw. durch Vasokontriktoren wie Angiotensin II, Noradrenalin, Vasopressin. Daneben
haben die Nieren metabolische Funktionen, wie den Abbau von Glutamin, Peptiden
und Peptidhormonen in den Tubuli.
Daneben
haben die Nieren metabolische Funktionen, wie den Abbau von Glutamin, Peptiden
und Peptidhormonen in den Tubuli. Hämodynamik:
Die hohe renale Durchblutung (ca. 500
ml/min/Organ) ist von erheblicher Bedeutung für den Kreislauf.
Hämodynamik:
Die hohe renale Durchblutung (ca. 500
ml/min/Organ) ist von erheblicher Bedeutung für den Kreislauf.  Renale Perfusion und glomeruläre Filtration (GFR) hängen vom Blutdruck ab (
Renale Perfusion und glomeruläre Filtration (GFR) hängen vom Blutdruck ab ( s. dort):
s. dort):  Bis zu einem Blutdruck von etwa 80 mmHg nimmt die Perfusion
(und der renale Plasmafluss RPF) fast linear mit dem Druckwert zu,
anschließend bleibt sie ziemlich konstant (Autoregulation), bis sie bei
rund 180 mmHg mit dem Druck weiter zunimmt (Autoregulationsbereich
erschöpft)
Bis zu einem Blutdruck von etwa 80 mmHg nimmt die Perfusion
(und der renale Plasmafluss RPF) fast linear mit dem Druckwert zu,
anschließend bleibt sie ziemlich konstant (Autoregulation), bis sie bei
rund 180 mmHg mit dem Druck weiter zunimmt (Autoregulationsbereich
erschöpft) Glomeruläre Filtration findet bei Werten unter ca. 50 mmHg arteriellem
Druck so gut wie nicht statt (keine Primärharnbildung!), nimmt dann mit
weiter steigendem Blutdruck bis ca. 80 mmHg zu und bleibt dann im
Autoregulationsbereich ziemlich konstant. Erst bei Werten über ~180
mmHg nimmt auch die GFR weiter zu.
Glomeruläre Filtration findet bei Werten unter ca. 50 mmHg arteriellem
Druck so gut wie nicht statt (keine Primärharnbildung!), nimmt dann mit
weiter steigendem Blutdruck bis ca. 80 mmHg zu und bleibt dann im
Autoregulationsbereich ziemlich konstant. Erst bei Werten über ~180
mmHg nimmt auch die GFR weiter zu. Unter Glomerulärer Filtrationsrate (GFR)
versteht man die Menge an Flüssigkeit, die in den Nierenglomeruli pro
Zeiteinheit filtriert wird. Der Betrag hängt u.a. von Alter und
Geschlecht ab, er sollte bei erwachsenen Personen mindestens ~90 ml/min betragen (Lehrbuchwert 120 ml/min).
Unter Glomerulärer Filtrationsrate (GFR)
versteht man die Menge an Flüssigkeit, die in den Nierenglomeruli pro
Zeiteinheit filtriert wird. Der Betrag hängt u.a. von Alter und
Geschlecht ab, er sollte bei erwachsenen Personen mindestens ~90 ml/min betragen (Lehrbuchwert 120 ml/min). Autonom-nervöse Einflüsse: Die nervöse Steuerung der Nieren erfolgt ausschließlich über den Sympathikus (parasympathische Fasern sind nicht vorhanden). Sympathische Reizung der Niere hat folgende (katecholaminergen) Auswirkungen:
Autonom-nervöse Einflüsse: Die nervöse Steuerung der Nieren erfolgt ausschließlich über den Sympathikus (parasympathische Fasern sind nicht vorhanden). Sympathische Reizung der Niere hat folgende (katecholaminergen) Auswirkungen: Vasokonstriktion
(sowohl am vas afferens als auch am vas efferens), dadurch steigt der
Gefäßwiderstand und die renale Perfusion nimmt ab (wiederholte / lang
anhaltende Stresseffekte können die Nierenfunktion beeinträchtigen)
Vasokonstriktion
(sowohl am vas afferens als auch am vas efferens), dadurch steigt der
Gefäßwiderstand und die renale Perfusion nimmt ab (wiederholte / lang
anhaltende Stresseffekte können die Nierenfunktion beeinträchtigen) Verstärkte Natriumresorption im proximalen Tubulus, dadurch Zunahme des extrazellulären Volumens
Verstärkte Natriumresorption im proximalen Tubulus, dadurch Zunahme des extrazellulären Volumens Intensive Steigerung der Reninsekretion
durch Stimulierung granulärer Zellen im juxtaglomerulären Apparat,
dadurch Aktivierung des Angiotensinsystems und Blutdrucksteigerung
Intensive Steigerung der Reninsekretion
durch Stimulierung granulärer Zellen im juxtaglomerulären Apparat,
dadurch Aktivierung des Angiotensinsystems und Blutdrucksteigerung Humorale Einflüsse: Die Niere spricht an auf
Humorale Einflüsse: Die Niere spricht an auf  Angiotensin II
(Vasokonstriktion, insbesondere des vas efferens, dadurch Anstieg des
glomerulär-kapillären Blutdrucks und Filtrationssteigerung, Blutdrucksteigerung)
Angiotensin II
(Vasokonstriktion, insbesondere des vas efferens, dadurch Anstieg des
glomerulär-kapillären Blutdrucks und Filtrationssteigerung, Blutdrucksteigerung) Aldosteron (Verstärkte Natriumresorption, Erhöhung des extrazellulären Volumens, Blutdrucksteigerung)
Aldosteron (Verstärkte Natriumresorption, Erhöhung des extrazellulären Volumens, Blutdrucksteigerung) Parathormon (Calcium- / Phosphathandling)
Parathormon (Calcium- / Phosphathandling) Calcitonin (Calcium- / Phosphathandling)
Calcitonin (Calcium- / Phosphathandling) Beide
Nieren zusammen machen nur 0,4-0,5 % des Körpergewichts aus (2 x 150 g),
konsumieren aber
Beide
Nieren zusammen machen nur 0,4-0,5 % des Körpergewichts aus (2 x 150 g),
konsumieren aber
 ~20% des Ruhe-Herzzeitvolumens (Durchblutung beider Nieren ~1 l/min, renaler Plasmafluss RPF ~0,6 l/min) und
~20% des Ruhe-Herzzeitvolumens (Durchblutung beider Nieren ~1 l/min, renaler Plasmafluss RPF ~0,6 l/min) und  7-10% des
Ruhe-Energieverbrauchs (und damit des Sauerstoffverbrauchs)
des
gesamten Körpers.
7-10% des
Ruhe-Energieverbrauchs (und damit des Sauerstoffverbrauchs)
des
gesamten Körpers.| Ein Fünftel des Ruhe-Herzzeitvolumens (aufrechte Position) konsumieren die Nieren |
| Renal-venöses Blut ist mit >90% SO2 fast vollständig sauerstoffgesättigt |

 Abbildung: Anteil energieliefernder Substrate für den renalen Stoffwechsel
Abbildung: Anteil energieliefernder Substrate für den renalen Stoffwechsel
 Abbildung) sind Glutamin
(35%), Laktat (20%), Glucose und Fettsäuren (je 15%).
Abbildung) sind Glutamin
(35%), Laktat (20%), Glucose und Fettsäuren (je 15%). Nachblutungen bei frisch
nierenoperierten Patienten können besonders intensiv sein
(Rasches Kreislaufversagen möglich: Blutung nach innen ... Achtung auf Schocksymptome - Pulsanstieg,
Blutdruckabfall, Blässe,..).
Nachblutungen bei frisch
nierenoperierten Patienten können besonders intensiv sein
(Rasches Kreislaufversagen möglich: Blutung nach innen ... Achtung auf Schocksymptome - Pulsanstieg,
Blutdruckabfall, Blässe,..).  Abbildung) ermöglichen
eine Passage von Molekülen bis ~5 kD Größe - entsprechend einem
Porenradius von einigen nm. (Mehr zur glomerulären Filtration
Abbildung) ermöglichen
eine Passage von Molekülen bis ~5 kD Größe - entsprechend einem
Porenradius von einigen nm. (Mehr zur glomerulären Filtration  s. dort)
s. dort) Als Clearance bezeichnet man das Volumen einer Flüssigkeit (fiktive Plasmamenge), die pro Zeiteinheit von einem bestimmten Stoff vollständig "gereinigt" wird (angegeben z.B. in ml/min). Im Falle der Niere taucht der aus dem Plasma verschwundene Stoff im Harn
auf.
Als Clearance bezeichnet man das Volumen einer Flüssigkeit (fiktive Plasmamenge), die pro Zeiteinheit von einem bestimmten Stoff vollständig "gereinigt" wird (angegeben z.B. in ml/min). Im Falle der Niere taucht der aus dem Plasma verschwundene Stoff im Harn
auf.  Per Definition bedeutet Konzentration (c) = Menge (M) pro
Volumen (V), also
Per Definition bedeutet Konzentration (c) = Menge (M) pro
Volumen (V), also| Clearance = (cU x VU) / cP |
 Kreatininkonzentration im Plasma (cP) 18 mg/l, im Harn (cU) 1500 mg/l. In 24 Stunden fallen 1,1 Liter Harn an (VU). Wie hoch ist die Kreatininclearance? Die GFR? ---
Kreatininkonzentration im Plasma (cP) 18 mg/l, im Harn (cU) 1500 mg/l. In 24 Stunden fallen 1,1 Liter Harn an (VU). Wie hoch ist die Kreatininclearance? Die GFR? ---  in die Blutbahn eingebracht, verbleibt es im Extrazellulärraum, wird
glomerulär so gut wie vollständig filtriert und tubulär nicht
rückresorbiert. Daher entspricht seine Clearance aus dem Kreislauf der
glomerulär filtrierten Flüssigkeitsmenge (GFR, glomeruläre
Filtrationsrate) im gleichen Zeitraum (
in die Blutbahn eingebracht, verbleibt es im Extrazellulärraum, wird
glomerulär so gut wie vollständig filtriert und tubulär nicht
rückresorbiert. Daher entspricht seine Clearance aus dem Kreislauf der
glomerulär filtrierten Flüssigkeitsmenge (GFR, glomeruläre
Filtrationsrate) im gleichen Zeitraum ( Abbildung).
Abbildung).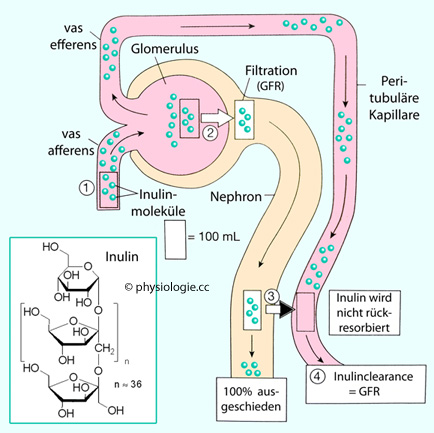
 Abbildung: Inulinclearance
Abbildung: Inulinclearance
 Wie groß
ist die renale Inulinclearance? --- Da das Filtrat (zu ~99%
rückresorbiert) von Inulin vollständig "befreit" wird, ist die
Inulinclearance (mit ~1% Fehler) gleich groß wie die glomeruläre
Filtrationsrate.
Wie groß
ist die renale Inulinclearance? --- Da das Filtrat (zu ~99%
rückresorbiert) von Inulin vollständig "befreit" wird, ist die
Inulinclearance (mit ~1% Fehler) gleich groß wie die glomeruläre
Filtrationsrate. 
 Je stärker
ein Stoff von der Niere aus dem Blut extrahiert (mit dem Harn entfernt)
wird, desto gößer ist der Wert seiner renalen Clearance. Die Bandbreite reicht von Null
(keine Ausscheidung, vollständige Rückresorption aus dem glomerulären
Filtrat, Beispiel: Glucose) über die Inulinclearance = glomeruläre
Filtrationsrate (beim Erwachsenen normalerweise 100-120 ml/min) bis zur Durchströmung der Niere mit Blutplasma (RPF, ~600 ml/min).
So beträgt die Harnstoff-Clearance 60-80 ml/min, was bedeutet, dass
Harnstoff zu mehr als 50% der glomerulär filtrierten Menge aus dem
System entfernt wird.
Je stärker
ein Stoff von der Niere aus dem Blut extrahiert (mit dem Harn entfernt)
wird, desto gößer ist der Wert seiner renalen Clearance. Die Bandbreite reicht von Null
(keine Ausscheidung, vollständige Rückresorption aus dem glomerulären
Filtrat, Beispiel: Glucose) über die Inulinclearance = glomeruläre
Filtrationsrate (beim Erwachsenen normalerweise 100-120 ml/min) bis zur Durchströmung der Niere mit Blutplasma (RPF, ~600 ml/min).
So beträgt die Harnstoff-Clearance 60-80 ml/min, was bedeutet, dass
Harnstoff zu mehr als 50% der glomerulär filtrierten Menge aus dem
System entfernt wird. | Ein Stoff, dessen Clearance größer als die GFR ist, wird nicht nur nicht rückresorbiert, sondern auch sezerniert |
 Einen proximalen Tubulus (in der Nierenrinde),
Einen proximalen Tubulus (in der Nierenrinde),  einen intermediären Teil (der bei juxtamedullären Nephronen in das innere Mark eintaucht), und
einen intermediären Teil (der bei juxtamedullären Nephronen in das innere Mark eintaucht), und  einen distalen Tubulus (in der Rinde), der schließlich (zusammen mit anderen) in ein
einen distalen Tubulus (in der Rinde), der schließlich (zusammen mit anderen) in ein  Sammelrohr (collecting duct)
einmündet (
Sammelrohr (collecting duct)
einmündet ( Abbildung). Mehrere Sammelrohre münden über einen ductus
papillaris (Bellini) in einen Nierenkelch bzw. das Nierenbecken, und
von hier wird der Harn über den Ureter (via Peristaltik) in die Harnblase befördert.
Abbildung). Mehrere Sammelrohre münden über einen ductus
papillaris (Bellini) in einen Nierenkelch bzw. das Nierenbecken, und
von hier wird der Harn über den Ureter (via Peristaltik) in die Harnblase befördert.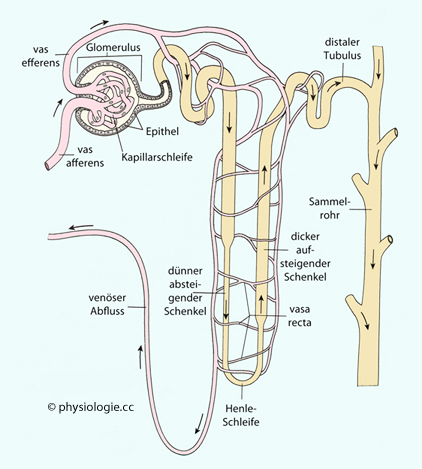
 Abbildung: Nephron mit Gefäßversorgung
Abbildung: Nephron mit Gefäßversorgung Zum juxtaglomerulären Apparat s. dort
Zum juxtaglomerulären Apparat s. dort 
 Vasodilatation des vas afferens oder Vasokonstriktion des vas efferens
steigern, Vasokonstriktion des vas afferens oder Vasodilatation des vas
efferens senken Kapillardruck und Filtration im Glomerulus.
Vasodilatation des vas afferens oder Vasokonstriktion des vas efferens
steigern, Vasokonstriktion des vas afferens oder Vasodilatation des vas
efferens senken Kapillardruck und Filtration im Glomerulus. Das
Muster der Ausstattung der apikalen und basolateralen Membran mit Transportmolekülen (Permeasen, Pumpen,
Symportern, Antiportern) ist jeweils unterschiedlich und entscheidet
darüber, welche Ionen und Moleküle wie stark und in welche Richtung
durch die Zelle transportiert werden.
Das
Muster der Ausstattung der apikalen und basolateralen Membran mit Transportmolekülen (Permeasen, Pumpen,
Symportern, Antiportern) ist jeweils unterschiedlich und entscheidet
darüber, welche Ionen und Moleküle wie stark und in welche Richtung
durch die Zelle transportiert werden. Abbildung).
Abbildung).
 Abbildung: Ionentransport in der basolateralen und apikalen Membran von Tubuluszellen in verschiedenen Nephronabschnitten
Abbildung: Ionentransport in der basolateralen und apikalen Membran von Tubuluszellen in verschiedenen Nephronabschnitten Über Ionenkanäle (z.B. ENaC), Pumpen, Symport- und Antiportmechanismen s. dort
Über Ionenkanäle (z.B. ENaC), Pumpen, Symport- und Antiportmechanismen s. dort
 - schränken dabei einerseits den Austausch der Transportproteine zwischen diesen beiden Membrankompartimenten ein, andererseits bestimmen sie die parazelluläre Diffusion von Ionen. Der parazelluläre Diffusionsweg
nimmt an einigen Stellen des Nephrons ein bedeutsames Ausmaß an:
Insbesondere zwischen den Zellen des dicken Teils des aufsteigenden
Schenkels der Henle-Schleife.
- schränken dabei einerseits den Austausch der Transportproteine zwischen diesen beiden Membrankompartimenten ein, andererseits bestimmen sie die parazelluläre Diffusion von Ionen. Der parazelluläre Diffusionsweg
nimmt an einigen Stellen des Nephrons ein bedeutsames Ausmaß an:
Insbesondere zwischen den Zellen des dicken Teils des aufsteigenden
Schenkels der Henle-Schleife.  s. dort,
s. dort,  s. dort,
s. dort,  s. dort.
s. dort.| Nephronabschnitt |
Funktion |
| Proximaler Tubulus |
Resorption: Wasser, Elektrolyte (Na+, K+, Ca++, Mg++, Cl-, HCO3-), Zucker, Aminosäuren, Oligopeptide, Harnstoff, Urat |
| Sekretion: H+, NH3, Harnsäure |
|
| Resorption / Sekretion: Basenkationen, Säurenanionen |
|
| Glukoneogenese |
|
| Henle-Schleife: Dünner absteigender Teil |
Resorption: Wasser |
| Henle-Schleife: Dünner aufsteigender Teil | Resorption: Kochsalz |
| Henle-Schleife: Dicker aufsteigender Teil | Resorption: Na+, K+, Ca++, Mg++, Cl- |
| Distaler Tubulus (pars convoluta) |
Resorption: Na+, Ca++, Mg++, Cl-, Wasser |
| Verbindungsstück und Sammelrohr |
Resorption: Wasser, Harnstoff, Na+, Cl- |
| Sekretion: K+ | |
| Resorption / Sekretion: H+, HCO3- |
| Filtrationsfraktion (FF) = GFR / RPF |
 Unter dem renalen Plasmafluss (renal plasma flow RPF) versteht man das Volumen an Blutplasma, das pro Minute durch die Nieren strömt (ca. 600 ml/min). Der glomerulär filtrierte Violumenanteil des RPF wird als Filtrationsfraktion (filtration fraction FF) bezeichnet (ca. 20% oder 120 ml/min).
Unter dem renalen Plasmafluss (renal plasma flow RPF) versteht man das Volumen an Blutplasma, das pro Minute durch die Nieren strömt (ca. 600 ml/min). Der glomerulär filtrierte Violumenanteil des RPF wird als Filtrationsfraktion (filtration fraction FF) bezeichnet (ca. 20% oder 120 ml/min). FRAGE: Wie groß ist die Plasmamenge bei einem RPF von 600 ml/min, die aus den Glomeruli zu den vasa recta der Tubuli
weiterströmt?
FRAGE: Wie groß ist die Plasmamenge bei einem RPF von 600 ml/min, die aus den Glomeruli zu den vasa recta der Tubuli
weiterströmt?  FRAGE: Angenommen, der RPF beträgt 500 ml/min, die FF 15% und die
Wasserausscheidung 2% der GFR, wieviel Wasser wird im Nephron
rückresorbiert?
FRAGE: Angenommen, der RPF beträgt 500 ml/min, die FF 15% und die
Wasserausscheidung 2% der GFR, wieviel Wasser wird im Nephron
rückresorbiert?  Harnpflichtige
Stoffe ('Harnfixa', urinary (urophanic) substances) sind Substanzen, die nur über die Niere ausreichend aus dem
Körper entfernt werden können.
Harnpflichtige
Stoffe ('Harnfixa', urinary (urophanic) substances) sind Substanzen, die nur über die Niere ausreichend aus dem
Körper entfernt werden können. 
 Abbildung: Übersicht: Renaler Stofftransport (vereinfacht)
Abbildung: Übersicht: Renaler Stofftransport (vereinfacht)
 Wasserstoff- und Ammoniumionen (praktisch zur Gänze; CO2 nicht gerechnet)
Wasserstoff- und Ammoniumionen (praktisch zur Gänze; CO2 nicht gerechnet) Kreatinin aus dem Muskelstoffwechsel (zu ~95%)
Kreatinin aus dem Muskelstoffwechsel (zu ~95%) Harnstoff als Abbauprodukt
von Aminosäuren und wichtiger Stickstoffträger (zu 60-80%)
Harnstoff als Abbauprodukt
von Aminosäuren und wichtiger Stickstoffträger (zu 60-80%) Harnsäure aus dem Stoffwechsel der Nukleinsäuren (zu ~65%)
Harnsäure aus dem Stoffwechsel der Nukleinsäuren (zu ~65%) Kochsalz (zu >90%)
Kochsalz (zu >90%) Kalium
Kalium Harnstoff wird
vermehrt bei Alkalose ausgeschieden, bei Azidose steigt die Exkretion
von Ammoniumsalzen.
Harnstoff wird
vermehrt bei Alkalose ausgeschieden, bei Azidose steigt die Exkretion
von Ammoniumsalzen. 
 Abbildung: Aufnahme, Verteilung und Ausscheidung von Stickstoff
Abbildung: Aufnahme, Verteilung und Ausscheidung von Stickstoff Zur Stickstoffausscheidung s. auch dort
Zur Stickstoffausscheidung s. auch dort Zur Rolle des Harnstoffs im Säure-Basen-Gleichgewicht s. auch dort
Zur Rolle des Harnstoffs im Säure-Basen-Gleichgewicht s. auch dort
Die Harnbildung
nennt man Diurese  , harntreibende Mittel Diuretika. , harntreibende Mittel Diuretika. |
 , völliges Versiegen der
Harnausscheidung wird als Anurie bezeichnet.
, völliges Versiegen der
Harnausscheidung wird als Anurie bezeichnet. Abbildung bietet eine Übersicht über typische Konzentrierungs- bzw.
Verdünnungsverläufe entlang eines Nephrons. Die Ordinate gibt den
Quotienten zwischen Stoffkonzentration im Tubulus zur entsprechenden
Stoffkonzentration im Blutplasma (als Bezugsgröße) an.
Abbildung bietet eine Übersicht über typische Konzentrierungs- bzw.
Verdünnungsverläufe entlang eines Nephrons. Die Ordinate gibt den
Quotienten zwischen Stoffkonzentration im Tubulus zur entsprechenden
Stoffkonzentration im Blutplasma (als Bezugsgröße) an.
 Abbildung:
Veränderungen der relativen Konzentrationen tubulärer Inhaltsstoffe in
Abhängigkeit von der Position im Tubulussystem (typische Werte)
Abbildung:
Veränderungen der relativen Konzentrationen tubulärer Inhaltsstoffe in
Abhängigkeit von der Position im Tubulussystem (typische Werte) Zur PAH-Clearance s. dort
Zur PAH-Clearance s. dort
| Die Kreatininkonzentration steigt im Verlauf des proximalen Tubulus, weil Flüssigkeit fortlaufend aus dem Tubulus rückresorbiert wird (Kreatinin hingegen nicht) |
 Als fraktionelle Ausscheidung (FA) bezeichnet man ein Mengenverhältnis:
Welcher Anteil der glomerulär filtrierten Substanz aus dem Körper entfernt
wird (also: im Harn ausgeschiedene Menge bezogen auf die im selben Zeitraum
glomerulär filtrierte Menge). Die FA ist also der Quotient aus ausgeschiedener zu filtrierter Stoffmenge (pro Zeit).
Als fraktionelle Ausscheidung (FA) bezeichnet man ein Mengenverhältnis:
Welcher Anteil der glomerulär filtrierten Substanz aus dem Körper entfernt
wird (also: im Harn ausgeschiedene Menge bezogen auf die im selben Zeitraum
glomerulär filtrierte Menge). Die FA ist also der Quotient aus ausgeschiedener zu filtrierter Stoffmenge (pro Zeit). | FA = (VU . CU) / (GFR . CP) |
| FA (%) = 100 x (VU x CU) / (GFR x CP) |
 Kochsalz wird zum Großteil rückresorbiert, die fraktionelle
Ausscheidung für Natrium liegt unter oder bei 1% (so wie die von Wasser).
Kochsalz wird zum Großteil rückresorbiert, die fraktionelle
Ausscheidung für Natrium liegt unter oder bei 1% (so wie die von Wasser).  Die FA von Calcium liegt bei 0,5-3%,
Die FA von Calcium liegt bei 0,5-3%,  von Harnsäure und (bei normaler Kost) Bicarbonat um die 10%,
von Harnsäure und (bei normaler Kost) Bicarbonat um die 10%,  von Phosphat bei 5-20%.
von Phosphat bei 5-20%.  Abhängig von der Diuresegröße beträgt die fraktionelle Ausscheidung von Harnstoff 15 bis 70% (Prozentsatz nimmt mit der Harnmenge zu, "Auswascheffekt").
Abhängig von der Diuresegröße beträgt die fraktionelle Ausscheidung von Harnstoff 15 bis 70% (Prozentsatz nimmt mit der Harnmenge zu, "Auswascheffekt"). | Die fraktionelle Ausscheidung von Harnstoff ist hoch (bis zu 70%) |
 Inulin dient als Marker für die glomeruläre Filtration, seine fraktionelle Ausscheidung beträgt 100%.
Inulin dient als Marker für die glomeruläre Filtration, seine fraktionelle Ausscheidung beträgt 100%.  Kreatinin
wird auch ein wenig sezerniert, seine fraktionelle Ausscheidung liegt
daher leicht über 100%.
Kreatinin
wird auch ein wenig sezerniert, seine fraktionelle Ausscheidung liegt
daher leicht über 100%. | Die fraktionelle Ausscheidung von Kreatinin beträgt etwas über 1 (>100%) |
 Beispiel:
24-h-Harnproduktion 1,5 l; spezifisches Gewicht des 24-h-Harns 1,020.
1,5 x 20 = 30 (30>28, eine ausreichende Ausscheidungsleistung kann angenommen werden)
Beispiel:
24-h-Harnproduktion 1,5 l; spezifisches Gewicht des 24-h-Harns 1,020.
1,5 x 20 = 30 (30>28, eine ausreichende Ausscheidungsleistung kann angenommen werden)
 Die Nieren regulieren die Ausscheidung von Wasser (Flüssigkeitsbilanz, Osmoregulation), Elektrolyten
(Natrium, Kalium, Calcium, Magnesium, Chlorid), beeinflussen dadurch
Membranpotentiale, Nervenleitung, Muskelkontraktion, Blutvolumen und
Blutdruck; stabilisieren den pH-Wert (Ausscheidung von
Wasserstoffionen, Bicarbonat, Phosphat, Säuren); scheiden
harnpflichtige Stoffe aus (Harnstoff, Ammoniumsalze, Urate, Kreatinin, Kalium). Sie sind in
den Reninmechanismus involviert (Kreislauf, Blutdruck), bilden
Erythropoetin (Sauerstofftransport), aktivieren Vitamin D3-Hormon
(Calcium- und Phosphatmetabolismus, Knochenstoffwechsel, Immunabwehr),
bilden Kinine und Prostaglandine (dilatieren lokal afferente
Arteriolen, erhöhen Perfusion und Filtration), bauen Glutamin, Peptide
und Peptidhormone ab, und sprechen sowohl auf autonom-nervöse
(Sympathikus) als auch humorale Signale (Angiotensin II, Aldosteron,
Parathormon, Calcitonin u.a.) an Die Nieren regulieren die Ausscheidung von Wasser (Flüssigkeitsbilanz, Osmoregulation), Elektrolyten
(Natrium, Kalium, Calcium, Magnesium, Chlorid), beeinflussen dadurch
Membranpotentiale, Nervenleitung, Muskelkontraktion, Blutvolumen und
Blutdruck; stabilisieren den pH-Wert (Ausscheidung von
Wasserstoffionen, Bicarbonat, Phosphat, Säuren); scheiden
harnpflichtige Stoffe aus (Harnstoff, Ammoniumsalze, Urate, Kreatinin, Kalium). Sie sind in
den Reninmechanismus involviert (Kreislauf, Blutdruck), bilden
Erythropoetin (Sauerstofftransport), aktivieren Vitamin D3-Hormon
(Calcium- und Phosphatmetabolismus, Knochenstoffwechsel, Immunabwehr),
bilden Kinine und Prostaglandine (dilatieren lokal afferente
Arteriolen, erhöhen Perfusion und Filtration), bauen Glutamin, Peptide
und Peptidhormone ab, und sprechen sowohl auf autonom-nervöse
(Sympathikus) als auch humorale Signale (Angiotensin II, Aldosteron,
Parathormon, Calcitonin u.a.) an  Die Durchblutung der Nieren (<0,5% des Körpergewichts) beträgt ~1 l/min (knapp 20% des Herzminutenvolumens in Ruhe). Zwischen einem Blutdruck von ~80 und ~180 mmHg bleibt die renale Durchblutung ziemlich konstant (Autoregulation), darunter und darüber ändert sie sich druckpoportional. Die Nieren haben ~2 Millionen Nephronen,
bestehend aus Glomerulus und Tubulus. Ab einem arteriellen
Mindestdruck von
~50 mmHg entsteht glomeruläres Filtrat (glomeruläre Filtrationsrate GFR: ~120 ml/min, 150 bis 200 l/d). ~99% des filtrierten Wassers werden rückresorbiert, ~1% als Harnwasser ausgeschieden. Stoffe, die nicht verloren gehen sollen, werden nicht filtriert (Makromoleküle) oder im Tubulussystem mittels selektiver Transportsysteme in das Blut rückresorbiert (z.B. Glucose, Aminosäuren, Salze) - transzellulär und/oder parazellulär. Die
Rückresorption wird - direkt oder indirekt - angetrieben durch
Na/K-ATPasen in der basolateralen Membran der Tubulusepithelzellen
(die Nieren konsumieren bis zu 10% des O2-Verbrauchs des gesamten Körpers). Stoffe, die den
Körper verlassen sollen, werden im Tubulussystem angereichert, einige
sezerniert - und ausgeschieden. Die tägliche Harnausscheidung beträgt beim Erwachsenen 5%, bei Kindern bis 20% des Körperwasservolumens. Stickstoff fällt in Form von Ammoniumionen an und wird mit Harnstoff (~80%, vermehrt bei Alkalose) und Ammoniumsalzen (vermehrt bei Azidose) ausgeschieden. Der pH-Wert des Harns beträgt im Durchschnitt 5,4 (4,5 - 8,0) - die Niere scheidet nichtflüchtige Säuren aus Die Durchblutung der Nieren (<0,5% des Körpergewichts) beträgt ~1 l/min (knapp 20% des Herzminutenvolumens in Ruhe). Zwischen einem Blutdruck von ~80 und ~180 mmHg bleibt die renale Durchblutung ziemlich konstant (Autoregulation), darunter und darüber ändert sie sich druckpoportional. Die Nieren haben ~2 Millionen Nephronen,
bestehend aus Glomerulus und Tubulus. Ab einem arteriellen
Mindestdruck von
~50 mmHg entsteht glomeruläres Filtrat (glomeruläre Filtrationsrate GFR: ~120 ml/min, 150 bis 200 l/d). ~99% des filtrierten Wassers werden rückresorbiert, ~1% als Harnwasser ausgeschieden. Stoffe, die nicht verloren gehen sollen, werden nicht filtriert (Makromoleküle) oder im Tubulussystem mittels selektiver Transportsysteme in das Blut rückresorbiert (z.B. Glucose, Aminosäuren, Salze) - transzellulär und/oder parazellulär. Die
Rückresorption wird - direkt oder indirekt - angetrieben durch
Na/K-ATPasen in der basolateralen Membran der Tubulusepithelzellen
(die Nieren konsumieren bis zu 10% des O2-Verbrauchs des gesamten Körpers). Stoffe, die den
Körper verlassen sollen, werden im Tubulussystem angereichert, einige
sezerniert - und ausgeschieden. Die tägliche Harnausscheidung beträgt beim Erwachsenen 5%, bei Kindern bis 20% des Körperwasservolumens. Stickstoff fällt in Form von Ammoniumionen an und wird mit Harnstoff (~80%, vermehrt bei Alkalose) und Ammoniumsalzen (vermehrt bei Azidose) ausgeschieden. Der pH-Wert des Harns beträgt im Durchschnitt 5,4 (4,5 - 8,0) - die Niere scheidet nichtflüchtige Säuren aus Die
Gesamtlänge aller Glomerulumkapillaren beträgt ~50 km, diejenige aller Nephrone ~60
km, ihre Filtrationsfläche ~0,4 m2, die innere Oberfläche aller Tubuli ~40 m2. Die Niere verbraucht nur ~6% des arteriell angebotenen Sauerstoffs (~1 ml/dl Blut),
da ihre hohe Durchblutung vorwiegend der "Blutwäsche" geschuldet ist (renal-venöses Blut hat >90%
Sauerstoffsättigung). Die Niere bestreitet ihren Energiebedarf aus
Glutamin (35%), Laktat (20%), Glucose und Fettsäuren (je 15%). Der intensive Stoffwechsel verursacht eine Gewebetemperatur von ~40°C Die
Gesamtlänge aller Glomerulumkapillaren beträgt ~50 km, diejenige aller Nephrone ~60
km, ihre Filtrationsfläche ~0,4 m2, die innere Oberfläche aller Tubuli ~40 m2. Die Niere verbraucht nur ~6% des arteriell angebotenen Sauerstoffs (~1 ml/dl Blut),
da ihre hohe Durchblutung vorwiegend der "Blutwäsche" geschuldet ist (renal-venöses Blut hat >90%
Sauerstoffsättigung). Die Niere bestreitet ihren Energiebedarf aus
Glutamin (35%), Laktat (20%), Glucose und Fettsäuren (je 15%). Der intensive Stoffwechsel verursacht eine Gewebetemperatur von ~40°C Bei der Passage
durch das Nephronsystem erfolgt eine "Reinigung" von bestimmten
Stoffen, d.h. ihre Entfernung aus den Körperflüssigkeiten und
Ausscheidung im Harn. Eine pro Zeiteinheit von einem bestimmten Stoff
vollständig "gereinigte" (fiktive) Plasmamenge wird als deren Clearance
(Volumen / Zeit) bezeichnet. Sie kann aus Harnvolumen und
Stoffkonzentration in Plasma und Harn berechnet werden. Je stärker ein
Stoff aus dem Blut extrahiert wird, desto gößer ist der Wert seiner
Clearance (0 bedeutet keine Ausscheidung, die Inulinclearance
entspricht der glomerulären Filtration; ein Stoff, dessen Clearance größer als [GFR] ist, wird auch sezerniert) Bei der Passage
durch das Nephronsystem erfolgt eine "Reinigung" von bestimmten
Stoffen, d.h. ihre Entfernung aus den Körperflüssigkeiten und
Ausscheidung im Harn. Eine pro Zeiteinheit von einem bestimmten Stoff
vollständig "gereinigte" (fiktive) Plasmamenge wird als deren Clearance
(Volumen / Zeit) bezeichnet. Sie kann aus Harnvolumen und
Stoffkonzentration in Plasma und Harn berechnet werden. Je stärker ein
Stoff aus dem Blut extrahiert wird, desto gößer ist der Wert seiner
Clearance (0 bedeutet keine Ausscheidung, die Inulinclearance
entspricht der glomerulären Filtration; ein Stoff, dessen Clearance größer als [GFR] ist, wird auch sezerniert) Das vas afferens bringt Blut mit einem Druck von ~55 mmHg in die Glomerulumschleifen (parallel angeordnet, mit niedrigem
Strömungswiderstand und kaum abnehmendem Innendruck) ein. Dahinter bietet
das vas efferens ebenfalls einen - regulierten - Strömungswiderstand.
Kontraktion des vas afferens senkt, des vas efferens steigert den
Filtrationsdruck. Nachfolgende vasa recta sind Kapillaren mit einem
Innendruck von ~10 mmHg; der durch glomeruläre Konzentrierung der
Proteine bis ~40 mmHg erhöhte kolloidosmotische Druck fördert die
Rückresorption aus dem Tubulussystem. Tubulusepithelzellen sind polar
organisiert und erlauben (hauptsächlich) transzellulären und (auch)
parazellulären Austausch. Die apikale Seite blickt zum Tubuluslumen,
die basolaterale zum Interstitium (Blutseite). Art und
Öffnungswahrscheinlichkeit von Transportmolekülen (Permeasen,
Pumpen, Symportern, Antiportern) entscheidet über Muster und Menge des
Stoffaustauschs und ist nach Zellart, Lokalisierung und Anforderung
unterschiedlich. Schlussleisten bestimmen die parazelluläre Diffusion Das vas afferens bringt Blut mit einem Druck von ~55 mmHg in die Glomerulumschleifen (parallel angeordnet, mit niedrigem
Strömungswiderstand und kaum abnehmendem Innendruck) ein. Dahinter bietet
das vas efferens ebenfalls einen - regulierten - Strömungswiderstand.
Kontraktion des vas afferens senkt, des vas efferens steigert den
Filtrationsdruck. Nachfolgende vasa recta sind Kapillaren mit einem
Innendruck von ~10 mmHg; der durch glomeruläre Konzentrierung der
Proteine bis ~40 mmHg erhöhte kolloidosmotische Druck fördert die
Rückresorption aus dem Tubulussystem. Tubulusepithelzellen sind polar
organisiert und erlauben (hauptsächlich) transzellulären und (auch)
parazellulären Austausch. Die apikale Seite blickt zum Tubuluslumen,
die basolaterale zum Interstitium (Blutseite). Art und
Öffnungswahrscheinlichkeit von Transportmolekülen (Permeasen,
Pumpen, Symportern, Antiportern) entscheidet über Muster und Menge des
Stoffaustauschs und ist nach Zellart, Lokalisierung und Anforderung
unterschiedlich. Schlussleisten bestimmen die parazelluläre Diffusion |
