

Eine Reise durch die Physiologie - Wie der Körper des Menschen funktioniert

Medizinische Physiologie der Leberfunktionen

 Hämodynamik
der Leber, enterohepatischer Kreislauf
Hämodynamik
der Leber, enterohepatischer Kreislauf
© H. Hinghofer-Szalkay




 Hämodynamik
der Leber, enterohepatischer Kreislauf
Hämodynamik
der Leber, enterohepatischer Kreislauf

| Die
Leber ist
mit ~100 ml/min/100g ein sehr gut durchblutetes Organ (zum Vergleich: Gehirn 55,
Herzmuskel >70, Nieren >300 ml/min/100g). Ihre Durchblutung - mit ~1,5 l/min etwa 30% des Ruhe-Herzzeitvolumens - ist autoreguliert: Nimmt der Zustrom von Blut aus der
Pfortader ab, dilatieren - adenosinbedingt - hepatische
Widerstandsgefäße, worauf die Durchblutung wieder zunimmt (und Adenosin
ausgeschwemmt wird). Lebersinusoide haben besonders hohe Durchlässigkeit (Permeabilität), die Proteinkonzentration im Disse-Raum ist fast gleich hoch wie im Blutplasma: Der Reflexionskoeffizient für Protein ist nahe Null, kolloidosmotische Effekte finden so gut wie nicht statt, die kapilläre Filtration ist alleine vom hydrostatischen Druckgradienten bestimmt. In der Pfortader herrschen niedrige Druckwerte (<10 mmHg), die wegen der Nähe zum venösen hydrostatischen Indifferenzpunkt von Änderungen der Körperlage so gut wie unbeeinflusst bleiben. Die Pfortader (vena portae) transportiert im Darm resorbierte Stoffe auf direktem Wege zur Leber, welche bei diesem "first pass" einige von ihnen verändert - teils aktiviert, teils inaktiviert. Kurz- bis mittelkettige Fettsäuren treten ebenfalls direkt in den Pfortaderkreislauf über, langkettige (C>10) hingegen gelangen über Chylusgefäße, ductus thoracicus und Venenwinkel zuerst in den systemischen Kreislauf. Über die Galle werden fettlösliche Stoffe wie Bilirubin, Steroide, auch Medikamente aus dem Körper entfernt. Einige mit der Galle ausgeschiedene Stoffe werden im Darm rückgewonnen und über den Pfortaderkreislauf der Leber rückgeführt, z.B. gallensaure Salze (enterohepatischer Kreislauf). So entsteht ein rezirkulierender Gallensäurepool (>90% der biliär sezernierten Menge werden aus dem Darm rückresorbiert und wiederholt genützt). Die Leber hat metabolische Pufferfunktion: Die Konzentrationswerte von im Darm resorbierten Stoffen schwanken im Blut der v. hepatica wesentlich weniger stark als im Blut der v. portae. |
 Durchblutung, Hämodynamik
Durchblutung, Hämodynamik
 Core messages
Core messages
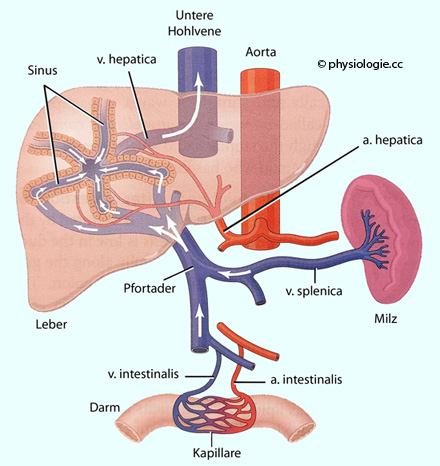
 Abbildung: Splanchnicusgefäße
Abbildung: Splanchnicusgefäße
 Abbildung).
Abbildung). 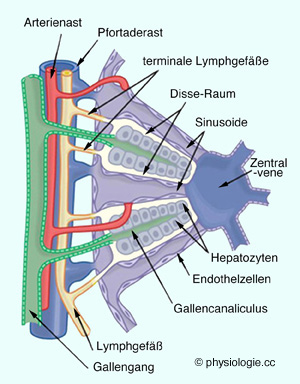
 Abbildung: Mikrostruktur der Leber
Abbildung: Mikrostruktur der Leber
 ) führen. Leberzirrhose kann die Ursache
sein: Eine Fibrosierung des Lebergewebes, die den hepatischen Blutfluss
behindert (erhöhter Strömungswiderstand), den Kapillardruck erhöht und
dadurch die Auswärtsfiltration steigert.
) führen. Leberzirrhose kann die Ursache
sein: Eine Fibrosierung des Lebergewebes, die den hepatischen Blutfluss
behindert (erhöhter Strömungswiderstand), den Kapillardruck erhöht und
dadurch die Auswärtsfiltration steigert. Kurz- bis mittelkettige Fettsäuren
(bis C~10) treten hingegen direkt in den Pfortaderkreislauf über. Sie
versorgen den Körper rasch mit Energie und können klinisch zur
Supplementierung verwendet werden (z.B. bei Mb. Crohn, colitis
ulcerosa, Laktoseintoleranz, Glutenintoleranz, Lebererkrankungen, Pankreatitis).
Kurz- bis mittelkettige Fettsäuren
(bis C~10) treten hingegen direkt in den Pfortaderkreislauf über. Sie
versorgen den Körper rasch mit Energie und können klinisch zur
Supplementierung verwendet werden (z.B. bei Mb. Crohn, colitis
ulcerosa, Laktoseintoleranz, Glutenintoleranz, Lebererkrankungen, Pankreatitis). 
 Abbildung: Enterohepatischer Kreislauf
Abbildung: Enterohepatischer Kreislauf
 Über die Gallensekretion werden verschiedene fettlösliche ("gallengängige") Stoffe
(Medikamente, Bilirubin, Steroide) aus dem Körper entfernt. Einige mit
der Galle ausgeschiedene Stoffe werden allerdings im Darm
rückgewonnen und über den Pfortaderkreislauf der Leber wieder
rückgeführt (enterohepatischer
Über die Gallensekretion werden verschiedene fettlösliche ("gallengängige") Stoffe
(Medikamente, Bilirubin, Steroide) aus dem Körper entfernt. Einige mit
der Galle ausgeschiedene Stoffe werden allerdings im Darm
rückgewonnen und über den Pfortaderkreislauf der Leber wieder
rückgeführt (enterohepatischer  Kreislauf, enterohepatic recycling): Leber → Galle → Darm →
Pfortaderblut → Leber (
Kreislauf, enterohepatic recycling): Leber → Galle → Darm →
Pfortaderblut → Leber ( Abbildung).
Abbildung).  Zum enterohepatischen Kreislauf s. auch dort
Zum enterohepatischen Kreislauf s. auch dort sezernierten Menge wird im Ileum rückresorbiert (Gallensäurepool).
sezernierten Menge wird im Ileum rückresorbiert (Gallensäurepool). 
 Die
Neubildung an gallensauren Salzen in der Leber beträgt weniger als 1/10 des
Umsatzes und würde alleine zu einer ausreichenden Aufschließung der
Fette nicht ausreichen.
Die
Neubildung an gallensauren Salzen in der Leber beträgt weniger als 1/10 des
Umsatzes und würde alleine zu einer ausreichenden Aufschließung der
Fette nicht ausreichen. der arterielle Zustrom (a.
hepatica) 25-30% (~9% des Herzminutenvolumens, oder ~30 ml/min/100g),
der arterielle Zustrom (a.
hepatica) 25-30% (~9% des Herzminutenvolumens, oder ~30 ml/min/100g), der Pfortaderkreislauf 70-75% der Perfusion bei
(~20% des Herzminutenvolumens,
der Pfortaderkreislauf 70-75% der Perfusion bei
(~20% des Herzminutenvolumens,  Abbildung).
Abbildung).  Autoregulation der Leberduchblutung: Die Perfusion über a. hepatica und die Pfortadergefäße stehen insoferne
in einem komplementären Zusammenhang, als es in der Leber zu einer
fortlaufenden Deponierung von (konstant gebildetem) Adenosin
kommt.
Autoregulation der Leberduchblutung: Die Perfusion über a. hepatica und die Pfortadergefäße stehen insoferne
in einem komplementären Zusammenhang, als es in der Leber zu einer
fortlaufenden Deponierung von (konstant gebildetem) Adenosin
kommt.  Nimmt der portalvenöse Blutfluss in der Leber ab, reichert sich
Adenosin an und dilatiert die Äste der Leberarterie, worauf die
Durchblutung wieder zunimmt und Adenosin stärker ausgeschwemmt wird
(seine Konzentration wieder sinkt - Washout-Hypothese).
Nimmt der portalvenöse Blutfluss in der Leber ab, reichert sich
Adenosin an und dilatiert die Äste der Leberarterie, worauf die
Durchblutung wieder zunimmt und Adenosin stärker ausgeschwemmt wird
(seine Konzentration wieder sinkt - Washout-Hypothese). 
 Abbildung: Perfusion der Leber
Abbildung: Perfusion der Leber
 Hypertension,
d.h. Erhöhung des Pfortaderdrucks über 9 mmHg (Ösophagusvarizen können
als Zeichen kollateralen "Ausweichens" der Blutströmung bei
portalvenösen Druckwerten entstehen, die für längere Dauer über 12 mm Hg liegen).
Hypertension,
d.h. Erhöhung des Pfortaderdrucks über 9 mmHg (Ösophagusvarizen können
als Zeichen kollateralen "Ausweichens" der Blutströmung bei
portalvenösen Druckwerten entstehen, die für längere Dauer über 12 mm Hg liegen). Diese autorezessive Erberkrankung beruht auf einem Fehlen des MRP2 (multidrug resistance-associated protein 2) -Proteins.
Diese autorezessive Erberkrankung beruht auf einem Fehlen des MRP2 (multidrug resistance-associated protein 2) -Proteins.

 Die
Durchblutung der Leber beträgt insgesamt ~100 ml/min/100g (etwa 1,5
l/min oder ~30% des Ruhe-Herzzeitvolumens). Adenosin
(das konstant nachgebildet wird) führt zu Vasodilatation; steigt die
Durchblutung, wird es ausgeschwemmt, nimmt sie ab, reichert es sich an.
Das stabilisiert die hepatische Perfusion (Washout-Hypothese). Die Pfortader trägt 70-75% der Durchblutung, aber nur 50-60% der Sauerstoffversorgung bei (Sauerstoffsättigung ~65%, arterielles
Blut an die 100%).
Die Druckwerte in Sinusoiden und Lebervenen bleiben bei Änderungen der
Körperlage wegen der Nähe zum venösen hydrostatischen Indifferenzpunkt
weitgehend gleich Die
Durchblutung der Leber beträgt insgesamt ~100 ml/min/100g (etwa 1,5
l/min oder ~30% des Ruhe-Herzzeitvolumens). Adenosin
(das konstant nachgebildet wird) führt zu Vasodilatation; steigt die
Durchblutung, wird es ausgeschwemmt, nimmt sie ab, reichert es sich an.
Das stabilisiert die hepatische Perfusion (Washout-Hypothese). Die Pfortader trägt 70-75% der Durchblutung, aber nur 50-60% der Sauerstoffversorgung bei (Sauerstoffsättigung ~65%, arterielles
Blut an die 100%).
Die Druckwerte in Sinusoiden und Lebervenen bleiben bei Änderungen der
Körperlage wegen der Nähe zum venösen hydrostatischen Indifferenzpunkt
weitgehend gleich Die Leber speichert 0,3-0,5 Liter Blut, vor allem in Sinusoiden und
Venen - abhängig von Atmung (Volumenanstieg bei Einatmung) und
Körperlage (größer im Liegen), und kann gegebenenfalls stark zunehmen
(hohe Compliance). Auch nimmt die Füllung mit dem arteriellen Druck zu.
Sinkt der Blutdruck, wird Blut zum Herzen verlagert - passiv
(Elastizität der Gefäßwände), bei Kreislaufbelastung auch durch Vasokonstriktion (hoher
Sympathikustonus). So wird das zirkulierende
Blutvolumen erhöht und die Herztätigkeit unterstützt Die Leber speichert 0,3-0,5 Liter Blut, vor allem in Sinusoiden und
Venen - abhängig von Atmung (Volumenanstieg bei Einatmung) und
Körperlage (größer im Liegen), und kann gegebenenfalls stark zunehmen
(hohe Compliance). Auch nimmt die Füllung mit dem arteriellen Druck zu.
Sinkt der Blutdruck, wird Blut zum Herzen verlagert - passiv
(Elastizität der Gefäßwände), bei Kreislaufbelastung auch durch Vasokonstriktion (hoher
Sympathikustonus). So wird das zirkulierende
Blutvolumen erhöht und die Herztätigkeit unterstützt Der Druck in
der Pfortader liegt bei 3 bis 9 mmHg (abhängig von Körperlage und
Atemphase). Der Strömungswiderstand ist niedrig; bei Thrombosierung
oder Zirrhose nimmt er zu, es kommt zu portaler Hypertension Der Druck in
der Pfortader liegt bei 3 bis 9 mmHg (abhängig von Körperlage und
Atemphase). Der Strömungswiderstand ist niedrig; bei Thrombosierung
oder Zirrhose nimmt er zu, es kommt zu portaler Hypertension Über die
Pfortader aufgenommene Stoffe gelangen direkt zur Leber. Manche
Wirkstoffe werden dabei inaktiviert, andere aktiviert (unterschiedliche
Bioverfügbarkeit bei oraler Gabe). Dieser first-pass-Effekt ist individuell unterschiedlich ausgeprägt. Fettsäuren mit bis zu einer Kettenlänge von C~10 gelangen in die Pfortader, langkettige (C>10) über Lymphgefäße an der Leber vorbei in den systemischen Kreislauf (Chylomikronen) Über die
Pfortader aufgenommene Stoffe gelangen direkt zur Leber. Manche
Wirkstoffe werden dabei inaktiviert, andere aktiviert (unterschiedliche
Bioverfügbarkeit bei oraler Gabe). Dieser first-pass-Effekt ist individuell unterschiedlich ausgeprägt. Fettsäuren mit bis zu einer Kettenlänge von C~10 gelangen in die Pfortader, langkettige (C>10) über Lymphgefäße an der Leber vorbei in den systemischen Kreislauf (Chylomikronen) Gallensaure
Salze sind wegen ihrer Emulsionswirkung für die Fettverdauung
unverzichtbar, der Großteil wird rückresorbiert und wiederverwertet
(Gallensäurepool). Sie werden von Hepatozyten über einen
Natrium-Kotransport (NTCP) und organische Anionen-Transportproteine (OATPs) aufgenommen und über einen aktiven Transport (BSEP) sowie MRP2 in die Galle sezerniert. Die Neubildung
an gallensauren Salzen in der Leber beträgt weniger als 10% des
Umsatzes und würde alleine für die Fettverdauung nicht ausreichen Gallensaure
Salze sind wegen ihrer Emulsionswirkung für die Fettverdauung
unverzichtbar, der Großteil wird rückresorbiert und wiederverwertet
(Gallensäurepool). Sie werden von Hepatozyten über einen
Natrium-Kotransport (NTCP) und organische Anionen-Transportproteine (OATPs) aufgenommen und über einen aktiven Transport (BSEP) sowie MRP2 in die Galle sezerniert. Die Neubildung
an gallensauren Salzen in der Leber beträgt weniger als 10% des
Umsatzes und würde alleine für die Fettverdauung nicht ausreichen |
