




 Kauen, Schluckreflex, Ösophagus
Kauen, Schluckreflex, Ösophagus
 Achalasie: Χαλασος = schlaff (fehlende Erschlaffung)
Achalasie: Χαλασος = schlaff (fehlende Erschlaffung)| Die Kaubewegungen des Mund-Gesichts- ("orofazialen") Systems sind zum Großteil vom Hirnstamm unbewusst gesteuert: Ein "Kaumustergenerator" liefert - unter Beteiligung des Kleinhirns - zyklisch-rhythmische Kontraktionsmuster. Informationen von Rezeptoren der Mund-, Zungen- und
Rachenschleimhaut - diese detektieren physikalische (Mechano-,
Thermorezeptoren) und chemische Beschaffenheit (Geschmacks-,
Geruchsrezeptoren) des Mundinhaltes - sowie von den Zähnen werden miteinbezogen, die Aktivität der Speicheldrüsen stimuliert. Beim ca. 5 Sekunden dauernden Schluckvorgang unterscheidet man -- eine orale Phase, die willkürlich beeinflussbar ist (Steuerung durch Temporallappen, limbisches System und motorischen Kortex); -- die pharyngeale Phase wird vom Hirnstamm koordiniert. Der obere Ösophagussphincter erschlafft zunächst, nach Passage des Bolus baut er kurz einen hohen Druck (bis ~100 mmHg) auf, der die Verbindung zum Rachen verschließt und zum Transport Richtung Magen beiträgt; -- gleichzeitig garantiert die laryngeale Phase, dass der Kehlkopf den Zugang zur Luftröhre abdichtet. -- In der oesophagealen Phase bringt die Peristaltik der Speiserähre (~4 cm/s) den Schluck bis zum Mageneingang (unterer Ösophagussphincter). Dieser erschlafft vorübergehend, der Bolus gelangt in den Magen, die Cardia kontrahiert wieder und dichtet den Mageneingang ab. |
 Schlucken
Schlucken
 Reflux
Reflux
 Core messages
Core messages
 Abbildung: Lage und Funktion der wichtigsten am Kauvorgang beteiligten Muskeln
Abbildung: Lage und Funktion der wichtigsten am Kauvorgang beteiligten Muskeln
 Bearbeitung in den Mund aufgenommener Inhalte. Die
Gesamtheit der Mechanismen, welche Aufnahme, Zerkleinerung,
Anfeuchtung, Durchmischung, Vorverdauung und Weitertransport von mit
dem Mund aufgenommener Flüssigkeit und Nahrung zum Ziel haben, wird in
der Zahnmedizin als orofaziales System bezeichnet. Als Kau- oder Okklusionsebene bezeichnet man dabei den geometrischen Ort, an dem sich bei Kieferschluss die Zähne des Ober- und des Unterkiefers treffen.
Bearbeitung in den Mund aufgenommener Inhalte. Die
Gesamtheit der Mechanismen, welche Aufnahme, Zerkleinerung,
Anfeuchtung, Durchmischung, Vorverdauung und Weitertransport von mit
dem Mund aufgenommener Flüssigkeit und Nahrung zum Ziel haben, wird in
der Zahnmedizin als orofaziales System bezeichnet. Als Kau- oder Okklusionsebene bezeichnet man dabei den geometrischen Ort, an dem sich bei Kieferschluss die Zähne des Ober- und des Unterkiefers treffen. Zahnwissen-Lexikon
Zahnwissen-Lexikon
 Abbildung: Positionen und Bewegungen des Unterkiefers
Abbildung: Positionen und Bewegungen des Unterkiefers
 Ruhelage (Ruheschwebe): Sie ist bestimmt durch Kaumuskeltonus und
Kopfposition und wird definiert als die "unbewusste Abstandshaltung des
Unterkiefers zum Oberkiefer bei aufrechter Kopf- und Körperhaltung".
Der Zug der Schwerkraft am Unterkiefer aktiviert in der Kaumuskulatur
den Muskelspindelreflex. Faktoren wie Kälte, Stress oder Pharmaka beeinflussen Muskeltonus und Ruhelage.
Ruhelage (Ruheschwebe): Sie ist bestimmt durch Kaumuskeltonus und
Kopfposition und wird definiert als die "unbewusste Abstandshaltung des
Unterkiefers zum Oberkiefer bei aufrechter Kopf- und Körperhaltung".
Der Zug der Schwerkraft am Unterkiefer aktiviert in der Kaumuskulatur
den Muskelspindelreflex. Faktoren wie Kälte, Stress oder Pharmaka beeinflussen Muskeltonus und Ruhelage. Diverse aktive Stellungen wie (zentrische) Okklusion (=Verschluss),
Interkuspidalposition (maximaler Vielpunktkontakt zwischen den Kiefern)
u.a.
Diverse aktive Stellungen wie (zentrische) Okklusion (=Verschluss),
Interkuspidalposition (maximaler Vielpunktkontakt zwischen den Kiefern)
u.a. Öffnungsbewegungen
(dabei sind mehrere Muskeln aktiv: M. pterygoideus lat., M.
digastricus, M. mylohyoideus), die Kondylen rücken nach vorne-unten)
Öffnungsbewegungen
(dabei sind mehrere Muskeln aktiv: M. pterygoideus lat., M.
digastricus, M. mylohyoideus), die Kondylen rücken nach vorne-unten) Lateralbewegungen (komplexe Seitenverschiebung des Unterkiefers; je nach Bewegungsmuster spricht man von De-, Re-, Pro-, Subtrusion)
Lateralbewegungen (komplexe Seitenverschiebung des Unterkiefers; je nach Bewegungsmuster spricht man von De-, Re-, Pro-, Subtrusion) Schließbewegungen (die
Elevatoren M. masseter, M. temporalis, M. pterygoideus med. werden
aktiviert, die Kondylen wandern in die fossa mandibularis zurück).
Schließbewegungen (die
Elevatoren M. masseter, M. temporalis, M. pterygoideus med. werden
aktiviert, die Kondylen wandern in die fossa mandibularis zurück). ) sicher, dass die Schließmuskulatur gehemmt wird (~40 ms silent period im Elektromyogramm).
Der maximale Kaudruck reicht etwa aus, um eine Haselnuss zu knacken.
Die Wahrnehmungsschwelle für Fremdkörper zwischen den Zahnreihen
beträgt ~0,01 mm (!).
) sicher, dass die Schließmuskulatur gehemmt wird (~40 ms silent period im Elektromyogramm).
Der maximale Kaudruck reicht etwa aus, um eine Haselnuss zu knacken.
Die Wahrnehmungsschwelle für Fremdkörper zwischen den Zahnreihen
beträgt ~0,01 mm (!). Vor allem
kleinere, lipophile Moleküle, die schon in geringer Dosierung wirksam
sind, werden gut aufgenommen und gelangen direkt in den systemischen
Kreislauf (Umgehung des hepatischen first-pass-Effekts).
Das ist für Stoffe wie das gefäßerweiternde Glyzeroltrinitrat (Nitroglyzerin) bedeutsam, das sonst von der
Leber (zu) rasch metabolisiert würde. Um die Resorptionszeit zu
erhöhen, sollten solche Substanzen vor dem Verschlucken möglichst lange im Mund behalten werden.
Vor allem
kleinere, lipophile Moleküle, die schon in geringer Dosierung wirksam
sind, werden gut aufgenommen und gelangen direkt in den systemischen
Kreislauf (Umgehung des hepatischen first-pass-Effekts).
Das ist für Stoffe wie das gefäßerweiternde Glyzeroltrinitrat (Nitroglyzerin) bedeutsam, das sonst von der
Leber (zu) rasch metabolisiert würde. Um die Resorptionszeit zu
erhöhen, sollten solche Substanzen vor dem Verschlucken möglichst lange im Mund behalten werden.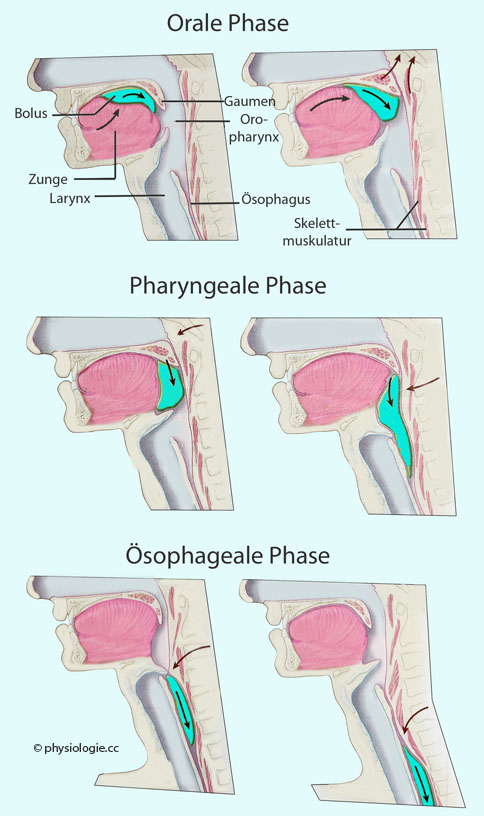
 Abbildung: Schluckvorgang
Abbildung: Schluckvorgang
 Abbildung):
Abbildung): Die orale Phase
der Schlucksteuerung ist willkürlich beeinflussbar und vom medialen
Temporallappen, dem limbischen System sowie dem motorischen Kortex
gesteuert. Sie umfasst Anteile von Kau-, Zungen- und Wangenmuskelmotorik. Die Zunge hebt sich gegen das Dach der Mundhöhle
und schiebt den Schluck nach rückwärts. Der weiche Gaumen schmiegt sich
an die Rachenhinterwand und verschließt den Eingang zur Nasenhöhle.
(Patienten mit Gaumenspalte haben Schwierigkeiten, den Mundinhalt nicht
in die Nasenhöhle gelangen zu lassen.)
Die orale Phase
der Schlucksteuerung ist willkürlich beeinflussbar und vom medialen
Temporallappen, dem limbischen System sowie dem motorischen Kortex
gesteuert. Sie umfasst Anteile von Kau-, Zungen- und Wangenmuskelmotorik. Die Zunge hebt sich gegen das Dach der Mundhöhle
und schiebt den Schluck nach rückwärts. Der weiche Gaumen schmiegt sich
an die Rachenhinterwand und verschließt den Eingang zur Nasenhöhle.
(Patienten mit Gaumenspalte haben Schwierigkeiten, den Mundinhalt nicht
in die Nasenhöhle gelangen zu lassen.)  Sobald der Schluckvorgang freigegeben ist, beginnt die pharyngeale Phase unter Koordination des Schluckzentrums in verlängertem Mark und der Pons, wobei der dorsale sowie motorische Vaguskern (nucl. ambiguus im Tegmentum)
im Mittelpunkt steht. Der obere Ösophagussphincter
- der den höchsten Ruhetonus aller Spincter des gastrointestinalen
Systems aufweist und aus quergestreiften Muskelzellen aufgebaut ist -
erschlafft
vollständig, der Bolus passiert ihn, worauf der Sphincter
Sobald der Schluckvorgang freigegeben ist, beginnt die pharyngeale Phase unter Koordination des Schluckzentrums in verlängertem Mark und der Pons, wobei der dorsale sowie motorische Vaguskern (nucl. ambiguus im Tegmentum)
im Mittelpunkt steht. Der obere Ösophagussphincter
- der den höchsten Ruhetonus aller Spincter des gastrointestinalen
Systems aufweist und aus quergestreiften Muskelzellen aufgebaut ist -
erschlafft
vollständig, der Bolus passiert ihn, worauf der Sphincter  kontrahiert
und für etwa eine Sekunde einen Druck von bis ~60-100 mmHg aufbaut. In der pharyngealen Phase ist atmen nicht möglich.
kontrahiert
und für etwa eine Sekunde einen Druck von bis ~60-100 mmHg aufbaut. In der pharyngealen Phase ist atmen nicht möglich. Gleichzeitig läuft eine laryngeale Phase ab, die sicherstellt, dass der Kehlkopf den Zugang zur Luftröhre abdichtet. Der Kehlkopf hebt sich, der
Kehldeckel (Epiglottis
Gleichzeitig läuft eine laryngeale Phase ab, die sicherstellt, dass der Kehlkopf den Zugang zur Luftröhre abdichtet. Der Kehlkopf hebt sich, der
Kehldeckel (Epiglottis  ) schließt den Eingang zu Kehlkopf und Luftröhre
ab.
) schließt den Eingang zu Kehlkopf und Luftröhre
ab. Oesophageale
Phase: Normalerweise haben die Kontraktionen der Speiseröhre rein
peristaltischen Charakter - ausgelöst durch den Schluckvorgang.
Oesophageale
Phase: Normalerweise haben die Kontraktionen der Speiseröhre rein
peristaltischen Charakter - ausgelöst durch den Schluckvorgang. 
 Abbildung: Nervöse Versorgung der Speiseröhre
Abbildung: Nervöse Versorgung der Speiseröhre NO, Stickstoffmonoxid
NO, Stickstoffmonoxid
 VIP, vasoaktives intestinales Peptid
VIP, vasoaktives intestinales Peptid
 Abbildung).
Abbildung).  aus
dem nucleus ambiguus
steuern - via direkte Synapsen an motorischen Einheiten - quergestreifte (kraniale), und solche
aus
dem nucleus ambiguus
steuern - via direkte Synapsen an motorischen Einheiten - quergestreifte (kraniale), und solche  aus dem dorsalen Kern - über Kontakte mit dem zwischen Longitudinal- und Zirkulärschicht gelegenen Nervenplexus -
glattmuskuläre (kaudale) Anteile der Speiseröhre.
aus dem dorsalen Kern - über Kontakte mit dem zwischen Longitudinal- und Zirkulärschicht gelegenen Nervenplexus -
glattmuskuläre (kaudale) Anteile der Speiseröhre. 
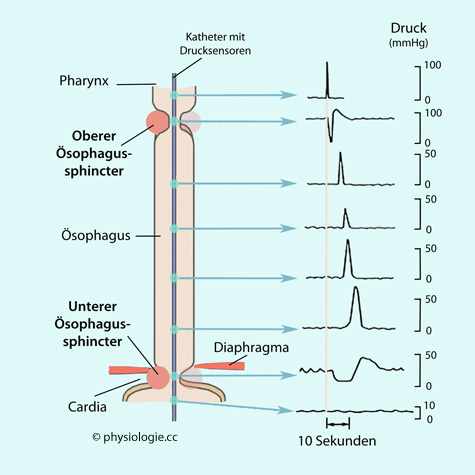
 Abbildung: Peristaltik des Ösophagus
Abbildung: Peristaltik des Ösophagus 

 Viele Wirkstoffe reduzieren den Tonus des unteren Ösophagussphincters, u.a. Alkohol, Opioide, Atropin, Anästhetika. Einige erhöhen den Tonus, u.a. Anticholesterinasen (z.B. Neostigmin).
Viele Wirkstoffe reduzieren den Tonus des unteren Ösophagussphincters, u.a. Alkohol, Opioide, Atropin, Anästhetika. Einige erhöhen den Tonus, u.a. Anticholesterinasen (z.B. Neostigmin). Gastroskopie:
Gastroskopie:
 Durch Lokalanästhesie (Spray) lassen sich die Rezeptoren in der
Rachenschleimhaut betäuben; dies beeinträchtigt auch die reflektorische
Kontrolle des Schluckakts.
Durch Lokalanästhesie (Spray) lassen sich die Rezeptoren in der
Rachenschleimhaut betäuben; dies beeinträchtigt auch die reflektorische
Kontrolle des Schluckakts. Schlucklosigkeit) auf. Durch Ballondilatation kann die Störung behoben werden.
Schlucklosigkeit) auf. Durch Ballondilatation kann die Störung behoben werden. Abbildung)
ist in geringem
Ausmaß als physiologisch anzusehen (im unteren Ösophagusbereich
erreicht der pH im Laufe eines Tages bis zu 60 Minuten lang Werte unter
4). Die Schleimhaut hat die Fähigkeit,
solche Störungen abzupuffern (Muzine).
Abbildung)
ist in geringem
Ausmaß als physiologisch anzusehen (im unteren Ösophagusbereich
erreicht der pH im Laufe eines Tages bis zu 60 Minuten lang Werte unter
4). Die Schleimhaut hat die Fähigkeit,
solche Störungen abzupuffern (Muzine). 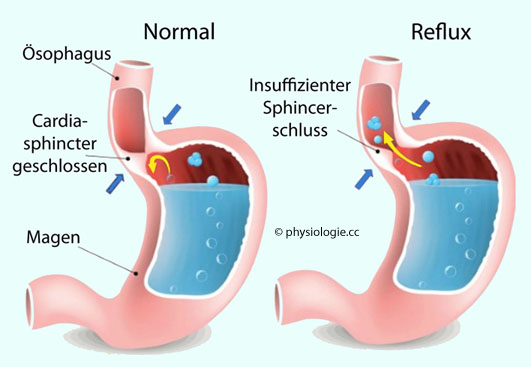
 Abbildung: Gastroösophagealer Reflux (schematisch)
Abbildung: Gastroösophagealer Reflux (schematisch)
 Refluxfördernd
wirken u.a.
Refluxfördernd
wirken u.a.  Lipide in der Nahrung
Lipide in der Nahrung zahlreiche Hormone
/ hormonwirksame Medikamente (Progesteron: Schwangerschaft!, Sekretin, Cholezystokinin, VIP, ß-Agonisten etc) sowie
zahlreiche Hormone
/ hormonwirksame Medikamente (Progesteron: Schwangerschaft!, Sekretin, Cholezystokinin, VIP, ß-Agonisten etc) sowie
 Mediatoren (NO, Prostaglandin E2, Dopamin u.a.)
Mediatoren (NO, Prostaglandin E2, Dopamin u.a.) Den Tonus des unteren Ösophagussphincters kräftigend und damit refluxhemmend
wirken hingegen
Den Tonus des unteren Ösophagussphincters kräftigend und damit refluxhemmend
wirken hingegen  Zwerchfellanspannung
Zwerchfellanspannung Nahrungseiweiß
Nahrungseiweiß Hormone wie
Gastrin und Somatostatin (Ösophagusschutz während Digestion), α-Agonisten
Hormone wie
Gastrin und Somatostatin (Ösophagusschutz während Digestion), α-Agonisten Acetylcholin (Parasympathikus!),
Histamin, Substanz P etc.
Acetylcholin (Parasympathikus!),
Histamin, Substanz P etc.
 Als orofaziales
System bezeichnet man den Raum in der Mundhöhle oberhalb des Kehlkopfs (Resorptionsfläche
~0,2 m2).
Mechano-,
thermo-, geschmacks- und geruchssensible Afferenzen aus Mund- und
Rachenraum werden bei Motorik und Speichelsekretion berücksichtigt. Das
Kauen dient der Zerkleinerung
des Mundinhaltes, der Durchmischung mit Speichel, und der
Vergrößerung der Oberfläche, an der Enzyme einwirken. Kaubewegungen erfolgen zum Großteil unbewusst (Kaumustergenerator im Hirnstamm, Beteiligung des Kleinhirns).
Der Masseter und m. pterygoideus medialis schließen den Kiefer,
der m. temporalis zieht den Unterkiefer zurück, der m. pterygoideus
lateralis erzeugt seitliche Mahlgleitbewegungen, der m. digastricus öffnet den Mund. Die Kaumuskulatur
wird - auch seitengekreuzt - über
den N. trigeminus versorgt. Plötzlich
auftretender Widerstand hemmt die Kaumuskulatur (Rezeptoren im Zahnapparat, ~40 ms silent period im EMG) Als orofaziales
System bezeichnet man den Raum in der Mundhöhle oberhalb des Kehlkopfs (Resorptionsfläche
~0,2 m2).
Mechano-,
thermo-, geschmacks- und geruchssensible Afferenzen aus Mund- und
Rachenraum werden bei Motorik und Speichelsekretion berücksichtigt. Das
Kauen dient der Zerkleinerung
des Mundinhaltes, der Durchmischung mit Speichel, und der
Vergrößerung der Oberfläche, an der Enzyme einwirken. Kaubewegungen erfolgen zum Großteil unbewusst (Kaumustergenerator im Hirnstamm, Beteiligung des Kleinhirns).
Der Masseter und m. pterygoideus medialis schließen den Kiefer,
der m. temporalis zieht den Unterkiefer zurück, der m. pterygoideus
lateralis erzeugt seitliche Mahlgleitbewegungen, der m. digastricus öffnet den Mund. Die Kaumuskulatur
wird - auch seitengekreuzt - über
den N. trigeminus versorgt. Plötzlich
auftretender Widerstand hemmt die Kaumuskulatur (Rezeptoren im Zahnapparat, ~40 ms silent period im EMG) Der
Schluckreflex wird durch mechanische Reizung (Lippenschluß, Anspannen
der Wangenmuskeln, Zungenbewegung gegen den harten Gaumen) der
Rachenrückwand und/oder des Zungengrundes durch einen
Bolus ausgelöst und in der formatio reticularis (medulla oblongata, untere pons) koordiniert. Beteiligt sind der N. trigeminus, facialis, glossopharyngeus, vagus, hypoglossus. Mit einem Schluck können bis zu ~40 ml Flüssigkeit (Nahrungsbrei bis ~20 ml) in den Magen gelangen. Der Ablauf des Schluckvorgangs lässt sich in mehrere Phasen gliedern: Orale Phase (bewusst auslösbar), pharyngeale Phase (Druckwelle bis ~60-100 mmHg), laryngeale Phase mit Schluckapnoe (Schluss der Epiglottis), oesophageale Phase (Afferenz zum nucl. tractus solitarii, Vagusefferenz: Peristaltik, Relaxation des unteren Sphincters, peristaltische Welle 3-5 cm/s, Dauer 7-10 s). Der untere Ösophagussphincter (Verschlussdruck bis zu 25 mmHg) wird neuronal und endokrin gesteuert (Gastrin steigert,
Prostaglandin E reduziert den Tonus) Der
Schluckreflex wird durch mechanische Reizung (Lippenschluß, Anspannen
der Wangenmuskeln, Zungenbewegung gegen den harten Gaumen) der
Rachenrückwand und/oder des Zungengrundes durch einen
Bolus ausgelöst und in der formatio reticularis (medulla oblongata, untere pons) koordiniert. Beteiligt sind der N. trigeminus, facialis, glossopharyngeus, vagus, hypoglossus. Mit einem Schluck können bis zu ~40 ml Flüssigkeit (Nahrungsbrei bis ~20 ml) in den Magen gelangen. Der Ablauf des Schluckvorgangs lässt sich in mehrere Phasen gliedern: Orale Phase (bewusst auslösbar), pharyngeale Phase (Druckwelle bis ~60-100 mmHg), laryngeale Phase mit Schluckapnoe (Schluss der Epiglottis), oesophageale Phase (Afferenz zum nucl. tractus solitarii, Vagusefferenz: Peristaltik, Relaxation des unteren Sphincters, peristaltische Welle 3-5 cm/s, Dauer 7-10 s). Der untere Ösophagussphincter (Verschlussdruck bis zu 25 mmHg) wird neuronal und endokrin gesteuert (Gastrin steigert,
Prostaglandin E reduziert den Tonus)  Ziel der Ösophagusperistaltik ist vollständige Entleerung
(Reinigungsfunktion, eventuell durch mehrere
peristaltische Wellen). Primäre Ösophagusperistaltik
ist die Fortsetzung des willkürlich kontrollierbaren Schluckaktes, ist
über den N. vagus gesteuert und funktioniert auch bei Durchtrennung des
Ösophagus. Sekundäre Ösophagusperistaltik
wird durch lokale Dehnung der Speiseröhrenwand ausgelöst (z.B. bei
gastro-ösophagealem Reflux) und kann auch nach Vagotomie erfolgen. Überdehnung kann die Peristaltik stoppen Ziel der Ösophagusperistaltik ist vollständige Entleerung
(Reinigungsfunktion, eventuell durch mehrere
peristaltische Wellen). Primäre Ösophagusperistaltik
ist die Fortsetzung des willkürlich kontrollierbaren Schluckaktes, ist
über den N. vagus gesteuert und funktioniert auch bei Durchtrennung des
Ösophagus. Sekundäre Ösophagusperistaltik
wird durch lokale Dehnung der Speiseröhrenwand ausgelöst (z.B. bei
gastro-ösophagealem Reflux) und kann auch nach Vagotomie erfolgen. Überdehnung kann die Peristaltik stoppen |
