




 Infektionsschutz im Respirationssystem
Infektionsschutz im Respirationssystem
 CFTR = Cystic Fibrosis Transmembrane Conductance Regulator
CFTR = Cystic Fibrosis Transmembrane Conductance Regulator| Mit
der Luft atmen wir zwangsläufig nicht nur Gase, sondern auch Staub ein,
und damit Mikroorganismen (Infektionsgefahr), Ruß etc. Je kleiner die
Teilchen (Feinstaub), desto liefer dringen sie in die Lunge ein und
können sogar in Blut- und Lymphbahn gelangen. Die zuführenden Luftwege
fangen vieles
ab, bevor die Verunreinigungen in die Alveolen gelangen. Partikel kollidieren mit Schleim (Nase, Rachen, Kehlkopf, Trachea, Bronchien), bleiben in diesem hängen und werden von der Aktivität der Flimmerhärchen aus den Atemwegen in den Rachen zurücktransportiert (mukoziliäre Clearance). Gelangen sie in den Alveolarbereich (Feinstaub), werden sie hier phagozytiert und abtransportiert, oder sie bleiben vor Ort liegen (und färben die Lunge allenfalls grau bis schwarz). Zusätzlich verfügt die Lunge über reflektorischen (Räuspern, Husten, Niesen) und immunologischen Schutz - humoral (z.B. sezernierte Antikörper, Komplement, Defensine) und zellulär (Phagozyten, Lymphozyten etc). |
 Nasenschleimhaut
Nasenschleimhaut  Mukoziliäre Clearance
Mukoziliäre Clearance  Angeborener Immunschutz
Angeborener Immunschutz  Adaptiver Immunschutz
Adaptiver Immunschutz

 Abbildung: Durch die Nase geatmete Luft gelangt durch enge Spalträume, die reich mit submukösen Drüsen versehen sind
Abbildung: Durch die Nase geatmete Luft gelangt durch enge Spalträume, die reich mit submukösen Drüsen versehen sind ).
). 
 Abbildung): Submuköse Drüsen auf den Nasenmuscheln (conchae nasales) und glandulae
nasales anteriores (vordere Nasendrüsen) des vorderen Nasenraumes
produzieren kontinuierlich mucinhältigen Schleim, in dem Beimengungen zur Atemluft
(Gase, Flüssigkeiten, Partikel, Mikroorganismen) im Zuge der
Luftströmung "hängen bleiben" (die Schleimhaut verfügt über Flimmerhärchen) - und zwar umso besser, je intensiver der
Luft-Schleimhaut-Kontakt ist (vergrößerte Oberfläche durch die Struktur der Nasenmuscheln).
Abbildung): Submuköse Drüsen auf den Nasenmuscheln (conchae nasales) und glandulae
nasales anteriores (vordere Nasendrüsen) des vorderen Nasenraumes
produzieren kontinuierlich mucinhältigen Schleim, in dem Beimengungen zur Atemluft
(Gase, Flüssigkeiten, Partikel, Mikroorganismen) im Zuge der
Luftströmung "hängen bleiben" (die Schleimhaut verfügt über Flimmerhärchen) - und zwar umso besser, je intensiver der
Luft-Schleimhaut-Kontakt ist (vergrößerte Oberfläche durch die Struktur der Nasenmuscheln).
 Abbildung: Mucine sind Hauptbestandteile des Nasen- und Bronchialsekrets
Abbildung: Mucine sind Hauptbestandteile des Nasen- und Bronchialsekrets
 Dabei werden nicht nur lipo-, sondern auch hydrophile
Moleküle absorbiert, sogar mit erheblichem Molekulargewicht - z.B.
Oxytozin (~1 kD) oder auch Insulin (fast 6 kD!), das bei intranasaler
Applikation je nach Galenik zu 2 bis 60% aufgenommen wird.
Dabei werden nicht nur lipo-, sondern auch hydrophile
Moleküle absorbiert, sogar mit erheblichem Molekulargewicht - z.B.
Oxytozin (~1 kD) oder auch Insulin (fast 6 kD!), das bei intranasaler
Applikation je nach Galenik zu 2 bis 60% aufgenommen wird. 
 Abbildung: Lymphatischer Rachenring
Abbildung: Lymphatischer Rachenring
 Abbildung): Im Bereich des Nasen- und Mundrachens liegen als
immunologische "Abfangstationen" lymphoide Gewebe, die Gaumen- und
Rachenmandeln (Tonsillen). Sind diese vergrößert (insbesondere bei
Kindern), spricht man von Adenoiden (Rachenmandelhyperplasie).
Abbildung): Im Bereich des Nasen- und Mundrachens liegen als
immunologische "Abfangstationen" lymphoide Gewebe, die Gaumen- und
Rachenmandeln (Tonsillen). Sind diese vergrößert (insbesondere bei
Kindern), spricht man von Adenoiden (Rachenmandelhyperplasie).
 Abbildung: Reinigung der Atemwege (mukoziliäre Clearance)
Abbildung: Reinigung der Atemwege (mukoziliäre Clearance)
 Flimmerepithel
befindet sich auf der Oberfläche der Luftwege, auch im Mittelohr und
allen Nebenhöhlen. Seine Flimmerhärchen (Zilien) sind ~6 µm lang und
haben einen Durchmesser von ~0,25 µm (pro µm2 Luftwegoberfläche finden sich ~10 Flimmerhärchen).
Flimmerepithel
befindet sich auf der Oberfläche der Luftwege, auch im Mittelohr und
allen Nebenhöhlen. Seine Flimmerhärchen (Zilien) sind ~6 µm lang und
haben einen Durchmesser von ~0,25 µm (pro µm2 Luftwegoberfläche finden sich ~10 Flimmerhärchen).| Mukoziliärer Schleimtransport ~ 1 cm/min |
 s. auch dort)
unterstützt den
Reinigungsmechanismus der Atemwege, insbesondere dann, wenn der
mukoziliäre Reinigungsmechanismus nicht ausreicht oder beeinträchtigt
ist (z.B. bei Rauchern). Beim Husten sind Druckwerte von bis zu 400
mmHg / 50 kPa (!) registriert worden. Solche Phasen hohen
intrathorakalen Drucks treiben Blut in die Peripherie (die zentralen
Venen haben keine Klappen), die diastolische Füllung der Ventrikel und
die Pumpleistung des Herzens nehmen ab; intensiver Husten kann
Schwindelgefühl oder Benommenheit verursachen.
s. auch dort)
unterstützt den
Reinigungsmechanismus der Atemwege, insbesondere dann, wenn der
mukoziliäre Reinigungsmechanismus nicht ausreicht oder beeinträchtigt
ist (z.B. bei Rauchern). Beim Husten sind Druckwerte von bis zu 400
mmHg / 50 kPa (!) registriert worden. Solche Phasen hohen
intrathorakalen Drucks treiben Blut in die Peripherie (die zentralen
Venen haben keine Klappen), die diastolische Füllung der Ventrikel und
die Pumpleistung des Herzens nehmen ab; intensiver Husten kann
Schwindelgefühl oder Benommenheit verursachen. Becherzellen (goblet cells,
Becherzellen (goblet cells,  Abbildung unten) stehen zwischen Flimmerepithelzellen in der Schleimhaut und sezernieren Glykoproteine (Mucin), die große
Mengen an Flüssigkeit binden und dem Schleim eine
gelartige Konsistenz verleihen ("Gelphase", s. Text und Abbildungen). Becherzellen sezernieren auch Defensine, Lysozyme, Lactoferrin
Abbildung unten) stehen zwischen Flimmerepithelzellen in der Schleimhaut und sezernieren Glykoproteine (Mucin), die große
Mengen an Flüssigkeit binden und dem Schleim eine
gelartige Konsistenz verleihen ("Gelphase", s. Text und Abbildungen). Becherzellen sezernieren auch Defensine, Lysozyme, Lactoferrin  , auch Zytokine (Immunmodulation), sekretorische Antikörper (IgA) (s. unten).
, auch Zytokine (Immunmodulation), sekretorische Antikörper (IgA) (s. unten). Zur Einstellung des Flüssigkeitsgehalts exprimieren (wie auch andere Schleimhautzellen in Verdauungs- und Urogenitalsystem) Bronchusepithelzellen einen cAMP-regulierten Ionenkanal, den Cystic Fibrosis Transmembrane Conductance Regulator (CFTR)
Zur Einstellung des Flüssigkeitsgehalts exprimieren (wie auch andere Schleimhautzellen in Verdauungs- und Urogenitalsystem) Bronchusepithelzellen einen cAMP-regulierten Ionenkanal, den Cystic Fibrosis Transmembrane Conductance Regulator (CFTR)  (
( Abbildung).
Abbildung). 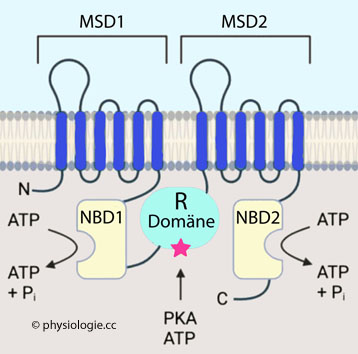
 Abbildung: CFTR-Ionenkanal
Abbildung: CFTR-Ionenkanal
| Chloridkanäle (CFTR) in der apikalen Membran
von Bronchialepithelzellen erleichtern den Chloridausstrom und ermöglichen ausreichende Sekretion von
Kochsalz (NaCl) sowie Wasser (osmotisch) Defekte CFTR verursachen Mukoviszidose: Na+ wird vermehrt aus dem Bronchiallumen resorbiert, das Bronchialsekret verliert an Flüssigkeit und wird eingedickt |
 Eine
wasserreiche Schicht ("Solphase") - sie weist
eine geringe Viskosität auf, was den Flimmerschlag der Zilien
erleichtert. Sie bildet weiters ein Flüssigkeitsreservoir, das bei
unterschiedlichem Wasserverlust über die Atmung Mikrozirkulation und
Gewebehydrierung stabilisieren hilft. Der transepitheliale - osmotisch
angetriebene - Transport von Wasser erfolgt hauptsächlich transzellulär
unter Beteiligung verschiedener Aquaporine in apikaler und basolateraler Membran der epithelialen Wandzellen
Eine
wasserreiche Schicht ("Solphase") - sie weist
eine geringe Viskosität auf, was den Flimmerschlag der Zilien
erleichtert. Sie bildet weiters ein Flüssigkeitsreservoir, das bei
unterschiedlichem Wasserverlust über die Atmung Mikrozirkulation und
Gewebehydrierung stabilisieren hilft. Der transepitheliale - osmotisch
angetriebene - Transport von Wasser erfolgt hauptsächlich transzellulär
unter Beteiligung verschiedener Aquaporine in apikaler und basolateraler Membran der epithelialen Wandzellen Eine
zähere, mucinreiche Schicht ("Gelphase"), welche Partikel aus der Luftphase im
Bronchus auffängt ("Impaktation") und die so den Transport von Partikeln
Richtung Kehlkopf (pro Minute ~10 mm) unterstützt (
Eine
zähere, mucinreiche Schicht ("Gelphase"), welche Partikel aus der Luftphase im
Bronchus auffängt ("Impaktation") und die so den Transport von Partikeln
Richtung Kehlkopf (pro Minute ~10 mm) unterstützt ( Abbildung).
Abbildung).
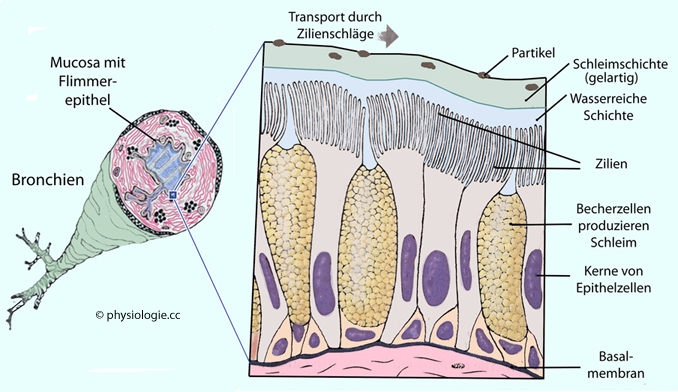
 Abbildung: Respiratorisches Flimmerepithel
Abbildung: Respiratorisches Flimmerepithel
 Über die (~3.108) Alveolen können Pharmaka appliziert werden, was den Vorteil einer großen Resorptionsoberfläche (etwa 100 m2) und einer systemischen Wirkung unter Umgehung der Leber (kein First-pass-Effekt) bietet. Dadurch ist eine hohe Bioverfügbarkeit
z.B. von Peptiden erzielbar. Will man diese systemische Wirkung
erreichen, muss die Teilchengröße der dabei verwendeten Aerosole
zwischen 1 und 6 µm betragen, um einerseits Wiederausatmung (<1 µm),
andererseits Impaktation in den zuführenden Luftwegen (>6 µm) zu minimieren, d.h. die Tröpfchen in die Alveolen zu bringen.
Über die (~3.108) Alveolen können Pharmaka appliziert werden, was den Vorteil einer großen Resorptionsoberfläche (etwa 100 m2) und einer systemischen Wirkung unter Umgehung der Leber (kein First-pass-Effekt) bietet. Dadurch ist eine hohe Bioverfügbarkeit
z.B. von Peptiden erzielbar. Will man diese systemische Wirkung
erreichen, muss die Teilchengröße der dabei verwendeten Aerosole
zwischen 1 und 6 µm betragen, um einerseits Wiederausatmung (<1 µm),
andererseits Impaktation in den zuführenden Luftwegen (>6 µm) zu minimieren, d.h. die Tröpfchen in die Alveolen zu bringen.  Teilchen bis etwa 2,5 µm (Ruß, Bakterien,..) können vom Bronchialsystem
durch Sedimentation und mukoziliäre Clearance abgefangen werden.
Kleinere Partikel (Feinstaub: <2,5 µm) gelangen bis in die Alveolen. Hier springen verschiedene Mechanismen ein, welche die Eindringlinge in die Atemwege zurückbefördern (Husten), teils unspezifisch (Alveolarmakrophagen) oder spezifisch bekämpfen, teils in das Körperinnere weitertransportieren (Lymphe).
Teilchen bis etwa 2,5 µm (Ruß, Bakterien,..) können vom Bronchialsystem
durch Sedimentation und mukoziliäre Clearance abgefangen werden.
Kleinere Partikel (Feinstaub: <2,5 µm) gelangen bis in die Alveolen. Hier springen verschiedene Mechanismen ein, welche die Eindringlinge in die Atemwege zurückbefördern (Husten), teils unspezifisch (Alveolarmakrophagen) oder spezifisch bekämpfen, teils in das Körperinnere weitertransportieren (Lymphe). s. dort). Alveolarmakrophagen (Staubzellen) stammen von Blutmonozyten ab und entfernen Fremdkörper aus der Alveole.
s. dort). Alveolarmakrophagen (Staubzellen) stammen von Blutmonozyten ab und entfernen Fremdkörper aus der Alveole. s. dort):
s. dort):
 s. auch dort), wie auch Clara-Zellen im Bronchialsystem, die insbesondere an der unspezifischen Abwehr beteiligt sind
s. auch dort), wie auch Clara-Zellen im Bronchialsystem, die insbesondere an der unspezifischen Abwehr beteiligt sind Zu dendritischen Zellen s. dort
Zu dendritischen Zellen s. dort
 Zu T-Zellen s. dort
Zu T-Zellen s. dort
 Zu Plasmazellen s. dort
Zu Plasmazellen s. dort  Zu Makrophagen s. dort
Zu Makrophagen s. dort

 Husten, Räuspern, Niesen
- dabei werden Partikel im Bereich des Larynx bis auf ~50 m/s
beschleunigt, was Schleim und Partikel von der Oberfläche der Luftwege
reißt und in den Pharynx bzw. nach außen befördert
Husten, Räuspern, Niesen
- dabei werden Partikel im Bereich des Larynx bis auf ~50 m/s
beschleunigt, was Schleim und Partikel von der Oberfläche der Luftwege
reißt und in den Pharynx bzw. nach außen befördert| Maximale Luftgeschwindigkeit beim Niesen ~50 m/s (180 km/h) |
 Mukoziliäre
Clearance:
Staub- und Rußteilchen, Tröpfchen usw. bleiben im
Bronchialsekret (Mukus) haften und werden vom Flimmerepithel (Zilien)
in den Rachenraum befördert (Geschwindigkeit: ~1 cm/min; Kinozilien in
der Trachea schlagen ~20mal pro Sekunde), anschließend
ausgehustet oder verschluckt. (Rauchen neutralisiert diese
Reinigungsfunktion.)
Mukoziliäre
Clearance:
Staub- und Rußteilchen, Tröpfchen usw. bleiben im
Bronchialsekret (Mukus) haften und werden vom Flimmerepithel (Zilien)
in den Rachenraum befördert (Geschwindigkeit: ~1 cm/min; Kinozilien in
der Trachea schlagen ~20mal pro Sekunde), anschließend
ausgehustet oder verschluckt. (Rauchen neutralisiert diese
Reinigungsfunktion.) Tracheobronchialsekret schützt und befeuchtet die Atemwege und stellt Immunsubstanzen bereit
Tracheobronchialsekret schützt und befeuchtet die Atemwege und stellt Immunsubstanzen bereit  Alveolarsekret: Hier spielen Surfactants
Alveolarsekret: Hier spielen Surfactants
 eine
besondere Rolle. Diese werden von Typ-II-Alveolarzellen (Pneumozyten)
produziert und nehmen eine komplexe Tertiärstruktur ein, welche den
Verbleib in der
(sich verkleinernden) Alveole erschwert und den Weitertransport in die
Bronchien begünstigt (Surfactant-Pumpe).
Damit gelangen auch "gefangene" Partikel aus dem Alveolarbereich in die
Bronchien und werden mit der mukoziliären Clearance abtransportiert - sofern sie nicht von Makrophagen geschnappt wurden (
eine
besondere Rolle. Diese werden von Typ-II-Alveolarzellen (Pneumozyten)
produziert und nehmen eine komplexe Tertiärstruktur ein, welche den
Verbleib in der
(sich verkleinernden) Alveole erschwert und den Weitertransport in die
Bronchien begünstigt (Surfactant-Pumpe).
Damit gelangen auch "gefangene" Partikel aus dem Alveolarbereich in die
Bronchien und werden mit der mukoziliären Clearance abtransportiert - sofern sie nicht von Makrophagen geschnappt wurden ( Abbildung).
Abbildung). SP-A und SP-D vermitteln angeborene Immunität, sie binden an Viren und Bakterien (carbohydrate recognition domains) und regen so über Opsonisierung Makrophagen zur Phagozytose an
SP-A und SP-D vermitteln angeborene Immunität, sie binden an Viren und Bakterien (carbohydrate recognition domains) und regen so über Opsonisierung Makrophagen zur Phagozytose an SP-B
und SP-C sind hydrophob und beschleunigen die Einlagerung von Lipiden -
dadurch beteiligen sie sich an der Aufrechterhaltung der
biophysikalischen Eigenschaften der Alveolarauskleidung
SP-B
und SP-C sind hydrophob und beschleunigen die Einlagerung von Lipiden -
dadurch beteiligen sie sich an der Aufrechterhaltung der
biophysikalischen Eigenschaften der Alveolarauskleidung In den Sekreten bedinden sich u.a. Glutathion (aus 3 Aminosäuren bestehendes Antioxidans), Lysozyme, Komplementfaktoren, Defensine.
In den Sekreten bedinden sich u.a. Glutathion (aus 3 Aminosäuren bestehendes Antioxidans), Lysozyme, Komplementfaktoren, Defensine. sind Peptide des respiratorischen Epithels, bei entzündlichen Vorgängen werden sie
auch von Neutrophilen produziert. Defensine greifen Mikroben an, vermutlich durch Perforierung der Bakterienwand.
Sie scheinen nur bei niedriger Salzkonzentration zu wirken. Dies
würde zur Erklärung beitragen, warum bei Patienten, die an
zystischer Fibrose leiden, die Atemwege leichter geschädigt
und infiziert werden.
sind Peptide des respiratorischen Epithels, bei entzündlichen Vorgängen werden sie
auch von Neutrophilen produziert. Defensine greifen Mikroben an, vermutlich durch Perforierung der Bakterienwand.
Sie scheinen nur bei niedriger Salzkonzentration zu wirken. Dies
würde zur Erklärung beitragen, warum bei Patienten, die an
zystischer Fibrose leiden, die Atemwege leichter geschädigt
und infiziert werden. Proteinasehemmer
(Antiproteasen). Diese werden durch Sauerstoff- und Stickstoffradikale inaktiviert, was z.B. beim Rauchen geschieht und dessen schädliche Wirkung z.T. erklärt. Durch Einwirkung von Sauerstoffradikalen entsteht u.a. H2O2 (Wasserstoffperoxid), das führt zur Lipid-Peroxidation. Auch können AGE's - advanced glycation end products -, Glykationsprodukte aus Protein und Zucker. entstehen.
Proteinasehemmer
(Antiproteasen). Diese werden durch Sauerstoff- und Stickstoffradikale inaktiviert, was z.B. beim Rauchen geschieht und dessen schädliche Wirkung z.T. erklärt. Durch Einwirkung von Sauerstoffradikalen entsteht u.a. H2O2 (Wasserstoffperoxid), das führt zur Lipid-Peroxidation. Auch können AGE's - advanced glycation end products -, Glykationsprodukte aus Protein und Zucker. entstehen. Antioxidativ wirkende Moleküle sind z.B.
Antioxidativ wirkende Moleküle sind z.B. Transferrin (Eisentransporter im Blut),
Transferrin (Eisentransporter im Blut), Lactoferrin (außer in der Milch u.a. auch in Speichel, Tränenflüssigkeit, Nasen- und Bronchialsekret, Schweiß),
Lactoferrin (außer in der Milch u.a. auch in Speichel, Tränenflüssigkeit, Nasen- und Bronchialsekret, Schweiß), Glutathion
Glutathion
 ,
,  Superoxid-Dismutase (eine Sammelbezeichnung für Proteine, die Superoxid-Anionen zu Wasserstoffperoxid umwandeln).
Superoxid-Dismutase (eine Sammelbezeichnung für Proteine, die Superoxid-Anionen zu Wasserstoffperoxid umwandeln). Phagozytärer Schutz:
Monozyten (Blut!), Alveolarmakrophagen (
Phagozytärer Schutz:
Monozyten (Blut!), Alveolarmakrophagen ( Abbildung). Alveolarmakrophagen stammen
von Monozyten ab, wandern über den Blutkreislauf in
die Lunge ein und haften sich am Endothel der Lungenkapillaren an. Sie befördern an der Oberfläche der Luftwege phagozytierte Fremdkörper in die Lymphknoten,
wo diese abgebaut oder gespeichert werden können, und bilden auch
Zytokine.
Abbildung). Alveolarmakrophagen stammen
von Monozyten ab, wandern über den Blutkreislauf in
die Lunge ein und haften sich am Endothel der Lungenkapillaren an. Sie befördern an der Oberfläche der Luftwege phagozytierte Fremdkörper in die Lymphknoten,
wo diese abgebaut oder gespeichert werden können, und bilden auch
Zytokine. 
 Abbildung: Lymphatischer Apparat in der Lunge
Abbildung: Lymphatischer Apparat in der Lunge Antikörpervermittelter Schutz:
Antikörpervermittelter Schutz: Sekretorisches
Immunglobulin ist die am stärksten produzierte
Immunglobulinklasse (80% der B-Zellen liegen unter
Schleimhautoberflächen). Treten IgA-Moleküle zwischen Epithelzellen an
die Oberfläche, werden sie mit einer sekretorischen Komponente versehen, liegen dann dimer vor (sIgA) und werden auch in das Bronchialsekret abgesondert.
Sekretorisches
Immunglobulin ist die am stärksten produzierte
Immunglobulinklasse (80% der B-Zellen liegen unter
Schleimhautoberflächen). Treten IgA-Moleküle zwischen Epithelzellen an
die Oberfläche, werden sie mit einer sekretorischen Komponente versehen, liegen dann dimer vor (sIgA) und werden auch in das Bronchialsekret abgesondert. Abbildung). Es gelangt über den
Ig-Rezeptormechanismus durch die Schleimhaut an deren
Oberfläche. Bei Allergien spielt weiters IgE
eine Rolle (z.B. Heuschnupfen). Mastzellen sind im Bereich der Luftwege
reichlich vorhanden, sodass reichlich Histamin freigesetzt werden kann
und die Bronchien verengt (asthma bronchiale),
Abbildung). Es gelangt über den
Ig-Rezeptormechanismus durch die Schleimhaut an deren
Oberfläche. Bei Allergien spielt weiters IgE
eine Rolle (z.B. Heuschnupfen). Mastzellen sind im Bereich der Luftwege
reichlich vorhanden, sodass reichlich Histamin freigesetzt werden kann
und die Bronchien verengt (asthma bronchiale), Immunglobuline aus dem
Blutplasma (IgG). IgG-Moleküle sind komplementaktivierend, können direkte zytotoxische Wirkung entfalten (membrane attack complex MAC) und Plasmazellen aktivieren.
Immunglobuline aus dem
Blutplasma (IgG). IgG-Moleküle sind komplementaktivierend, können direkte zytotoxische Wirkung entfalten (membrane attack complex MAC) und Plasmazellen aktivieren. Antigenpräsentation an
Lymphozyten (Makrophagen, Monozyten, dendritische Zellen, Epithelzellen)
Antigenpräsentation an
Lymphozyten (Makrophagen, Monozyten, dendritische Zellen, Epithelzellen) Zelluläre Immunantworten
Zelluläre Immunantworten  zytokinvermittelt
zytokinvermittelt direkte zelluläre Zytotoxizität
direkte zelluläre Zytotoxizität Nicht-lymphozytäre zelluläre Immunantworten:
Nicht-lymphozytäre zelluläre Immunantworten: mastzellabhängig
mastzellabhängig eosinophilenabhängig
eosinophilenabhängig

 Nasen- und Rachenraum, Luftröhre und Bronchien fangen Aerosole, Staubpartikel und Mikroorganismen
ab, indem sie einen mucinreichen Schleimfilm produzieren und die Luft
durch enge Öffnungen leiten. Schwellkörper (Nasenmuscheln), Flimmerhärchen (Luftwege, Mittelohr, Nebenhöhlen) und Mucin
intensivieren die Reinigungsfunktion. Schwellen die
Nasenmuscheln an (Nachtschlaf), wird die Luft intensiv gefiltert, die Nasenpassage aber erschwert. Die Nebenhöhlen produzieren mit insgesamt
~2 m2 Schleimhaut große Sekretmengen, die zum Pharynx abfließen. Die Nasenschleimhaut (~100 cm2)
resorbiert lipo- und hydrophile Moleküle bis zu mehreren kD Masse (je
nach Galenik bis zu 60%). Gaumen- und Rachenmandeln sind Immunorgane
(lymphatischer Rachenring) Nasen- und Rachenraum, Luftröhre und Bronchien fangen Aerosole, Staubpartikel und Mikroorganismen
ab, indem sie einen mucinreichen Schleimfilm produzieren und die Luft
durch enge Öffnungen leiten. Schwellkörper (Nasenmuscheln), Flimmerhärchen (Luftwege, Mittelohr, Nebenhöhlen) und Mucin
intensivieren die Reinigungsfunktion. Schwellen die
Nasenmuscheln an (Nachtschlaf), wird die Luft intensiv gefiltert, die Nasenpassage aber erschwert. Die Nebenhöhlen produzieren mit insgesamt
~2 m2 Schleimhaut große Sekretmengen, die zum Pharynx abfließen. Die Nasenschleimhaut (~100 cm2)
resorbiert lipo- und hydrophile Moleküle bis zu mehreren kD Masse (je
nach Galenik bis zu 60%). Gaumen- und Rachenmandeln sind Immunorgane
(lymphatischer Rachenring) Der apikale Chloridkanal Cystic Fibrosis Transmembrane Conductance Regulator (CFTR: beeinträchtigt bei Mukoviszidose) fördert den Wasser- und Salztransport: Chlorid gelangt durch ihn aus der Bronchialepithelzelle, Wasser folgt osmotisch nach, ein ausreichendes Flüssigkeitsvolumen des Bronchialsekrets wird sichergestellt. Die Schleimproduktion wird cholinerg (parasympathisch) angeregt. Flimmerhärchen (Zilien) verursachen mit koordinierten Flimmerschlägen (Frequenz 15-25/s;
Dynein-Mechanismus) einen oralwärts gerichteten Schleimstrom
(mukoziliäre Clearance 1-2 cm/min), der die Teilchen zum Rachen
befördert, wo sie verschluckt werden. Husten und Niesen unterstützt
den Reinigungsmechanismus Der apikale Chloridkanal Cystic Fibrosis Transmembrane Conductance Regulator (CFTR: beeinträchtigt bei Mukoviszidose) fördert den Wasser- und Salztransport: Chlorid gelangt durch ihn aus der Bronchialepithelzelle, Wasser folgt osmotisch nach, ein ausreichendes Flüssigkeitsvolumen des Bronchialsekrets wird sichergestellt. Die Schleimproduktion wird cholinerg (parasympathisch) angeregt. Flimmerhärchen (Zilien) verursachen mit koordinierten Flimmerschlägen (Frequenz 15-25/s;
Dynein-Mechanismus) einen oralwärts gerichteten Schleimstrom
(mukoziliäre Clearance 1-2 cm/min), der die Teilchen zum Rachen
befördert, wo sie verschluckt werden. Husten und Niesen unterstützt
den Reinigungsmechanismus Sekretorische
Epithelzellen der Atemwege bilden Glykoproteine (Mucin), Zytokine
(Immunmodulation), sekretorische Antikörper (IgA), Defensine, Lysozyme,
Laktoferrin. Der Schleimfilm auf dem Flimmerepithel ist zweischichtig:
Eine wasserreiche "Solphase" erleichtert den Flimmerschlag, eine
zähere, mucinreiche "Gelphase" fängt Partikel auf. Teilchen bis etwa
2,5 µm werden vom Bronchialsystem durch Sedimentation und mukoziliäre
Clearance abgefangen, kleinere (Feinstaub: <2,5 µm) gelangen bis in
die Alveolen, werden von Alveolarmakrophagen aufgenommen und in das Lymphsystem befördert, wo sie abgebaut oder gespeichert werden Sekretorische
Epithelzellen der Atemwege bilden Glykoproteine (Mucin), Zytokine
(Immunmodulation), sekretorische Antikörper (IgA), Defensine, Lysozyme,
Laktoferrin. Der Schleimfilm auf dem Flimmerepithel ist zweischichtig:
Eine wasserreiche "Solphase" erleichtert den Flimmerschlag, eine
zähere, mucinreiche "Gelphase" fängt Partikel auf. Teilchen bis etwa
2,5 µm werden vom Bronchialsystem durch Sedimentation und mukoziliäre
Clearance abgefangen, kleinere (Feinstaub: <2,5 µm) gelangen bis in
die Alveolen, werden von Alveolarmakrophagen aufgenommen und in das Lymphsystem befördert, wo sie abgebaut oder gespeichert werden Unspezifische
pulmonale Abwehrmechanismen umfassen Husten, Niesen, mukoziliäre
Clearance, Sekrete, zelluläre Abwehr. Das Tracheobronchialsekret
schützt und befeuchtet die Atemwege und stellt Immunsubstanzen bereit. Alveolarepithelzellen
(Pneumozyten) sind vom Typ 1 (>90% der
Alveolaroberfläche) und Typ 2 (hochepithelial, produzieren Surfactant). Das Alveolarsekret enthält Antioxidantien (Glutathion, Superoxiddismutase, Laktoferrin, Transferrin), Lysozyme, Komplementfaktoren, Defensine (greifen Mikroben an). Surfactant besteht zu 10% aus surfactant-assoziierten Proteinen (SP-A, SP-B, SP-C und SP-D).
SP-A und SP-D vermitteln angeborene Immunität, sie binden an Viren und
Bakterien und regen Makrophagen zur Phagozytose an. SP-B und SP-C sind
hydrophob und beschleunigen die Einlagerung von Lipiden
(Alveolarauskleidung) Unspezifische
pulmonale Abwehrmechanismen umfassen Husten, Niesen, mukoziliäre
Clearance, Sekrete, zelluläre Abwehr. Das Tracheobronchialsekret
schützt und befeuchtet die Atemwege und stellt Immunsubstanzen bereit. Alveolarepithelzellen
(Pneumozyten) sind vom Typ 1 (>90% der
Alveolaroberfläche) und Typ 2 (hochepithelial, produzieren Surfactant). Das Alveolarsekret enthält Antioxidantien (Glutathion, Superoxiddismutase, Laktoferrin, Transferrin), Lysozyme, Komplementfaktoren, Defensine (greifen Mikroben an). Surfactant besteht zu 10% aus surfactant-assoziierten Proteinen (SP-A, SP-B, SP-C und SP-D).
SP-A und SP-D vermitteln angeborene Immunität, sie binden an Viren und
Bakterien und regen Makrophagen zur Phagozytose an. SP-B und SP-C sind
hydrophob und beschleunigen die Einlagerung von Lipiden
(Alveolarauskleidung) Spezifische
Abwehrmechanismen schützen über sekretorisches Immunglobulin A, vor allem im oberen
Respirationstrakt. Dendritische Zellen zwischen mukösen Epithelzellen
und in der lamina propria sammeln Antigene und präsentieren diese in
Lymphknoten an naive T-Tellen. Diese entwickeln sich vor allem zu Th2-Zellen,
die zurück in die Bronchialschleimhaut wandern und dort durch "ihre"
Antigene reaktiviert werden können. IgG-Moleküle sind
komplementaktivierend, können direkte zytotoxische Wirkung entfalten und Plasmazellen aktivieren. Zelluläre
Immunantworten können zytokinvermittelt, lymphozytär, mastzell- oder
eosinophilenabhängig erfolgen Spezifische
Abwehrmechanismen schützen über sekretorisches Immunglobulin A, vor allem im oberen
Respirationstrakt. Dendritische Zellen zwischen mukösen Epithelzellen
und in der lamina propria sammeln Antigene und präsentieren diese in
Lymphknoten an naive T-Tellen. Diese entwickeln sich vor allem zu Th2-Zellen,
die zurück in die Bronchialschleimhaut wandern und dort durch "ihre"
Antigene reaktiviert werden können. IgG-Moleküle sind
komplementaktivierend, können direkte zytotoxische Wirkung entfalten und Plasmazellen aktivieren. Zelluläre
Immunantworten können zytokinvermittelt, lymphozytär, mastzell- oder
eosinophilenabhängig erfolgen |
